Číslo 3 / 2018
Fentanylové náplasti – lék, či nová droga v přednemocniční neodkladné péči
V současnosti se napříč celou Českou republikou, nejen v populaci narkomanů, rozmáhá zneužívání fentanylových náplastí coby zdroje návykové látky. V rámci diferenciální diagnostiky bývají takto intoxikovaní pacienti pro ošetřující personál záchranných zdravotnických služeb tvrdým oříškem.
Fentanyl sám o sobě patří do skupiny morfinomimetik neboli opioidů. Mezi opioidy obecně patří všichni agonisté a antagonisté s morfinomimetickým účinkem. Podle původu je dělíme na endogenní, kam náležejí enkefaliny, endorfiny (hypothalamus a hypofýza), dynorfiny. Přírodní opioidy se přirozeně vyskytují v opiové šťávě z nezralých makovic a můžeme je rozdělit na deriváty fenantrenu, kam spadá morfin, kodein, thebain, a na deriváty benzylizochinolinu – papaverin a noskapin. Do poslední skupiny syntetických opioidů náleží opiáty, např. fentanyl, sufentanyl, alfentanyl aj.

foto: Profimedia
Fentanyl používáme už více než třicet let v terapii bolesti, v anestezii a v intenzivní medicíně (Drábková, Malá, 1999). Aplikace fentanylu ve formě náplasti zajišťuje vyrovnanou nekolísající plazmatickou hladinu farmaka, která méně zatěžuje metabolismus jater, gastrointestinální trakt jako takový a pro pacienty s potřebou dlouhodobého užívání je výhodná i z důvodu méně časté aplikace. Fentanyl má nízkou molekulovou hmotnost a dobře se rozpouští v tucích, proto je ideálním lékem pro transdermální aplikaci. Po odstranění náplasti se z podkoží ještě asi 12 hodin uvolňuje až 50 % účinné látky.
Správné znehodnocení náplasti se provádí tak, že se použitá náplast přehne v půli, působící stranou k sobě. I po použití na náplasti zbude blíže neurčené množství účinné látky, proto by měly být odstraněné náplasti mimo dosah dětí a zvířat (Vondráčková, 2009).
Mechanismus účinku a použití fentanylu
Mechanismus účinku je takový, že opioidy se vážou na opioidní receptory. Tyto receptory se vyskytují jak v centrálním nervovém systému, tak v periferii (nervová zakončení, nemyelinizované kožní nervy, klouby, dorzální kořenová ganglia či imunitní buňky). V periferii vznikají účinky opioidů primárně v zánětlivých tkáních, účinkují tedy nejen analgeticky, ale i protizánětlivě. Intenzita účinku závisí na koncentraci na receptoru.
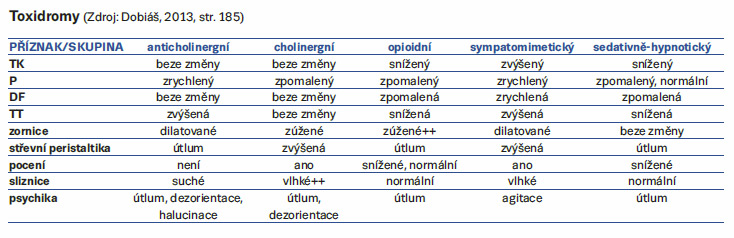
Fentanyl je jako omamná látka uveden v seznamu omamných a psychotropních látek dle zákona č. 167/1998 Sb., o návykových látkách, resp. Jednotné úmluvy OSN o omamných látkách, je tedy zakázanou omamnou látkou a veškeré nakládání s ním včetně jeho držení je trestným činem. Výdej léků s jeho obsahem je v ČR pod nejpřísnější kontrolou, tzn. je vázán na lékařský předpis s modrým pruhem (Vaněček, Kuchař, 2011). Fentanyl je μ-agonista a má stokrát silnější účinek než morfin, silně lipofilní látka. Vysoký koncentrační gradient je příznivý pro přesun fentanylu z mozku, má tedy poměrně krátké působení. Z 90 % je metabolizován v játrech na inaktivní norfentanyl. Pouze 6–8 % se vyloučí močí v nezměněné formě. Hepatální clearance je vysoká (60 %), proto jej nelze podávat per os. Maximální nástup účinku je za 5–8 minut, minimální trvání je 20–30 minut, relativní trvání 1–2 hodiny. Vysoké dávky a opakování dávky vede k prodloužení účinku a ke kumulaci látky (vysoká plazmatická koncentrace nedovolí redistribuci, a zůstává tedy vysoká hladina v CNS). Vysoké dávky často vedou ke svalové rigiditě.
Nevyčerpaného zbytku léku v náplasti využívají právě narkomani nebo lidé z obchodu s narkotiky profitující. Nejčastěji extrahují fentanyl z náplastí vyvářením za pomoci účinku citronové šťávy. Vzniklý extrakt se pak aplikuje nitrožilně, intranasálně. Pokud vyvářejí novou náplast, zpravidla dostanou dávku pro asi šest lidí. Mezi další formy použití náplasti je její nastříhání a lepení si jejích kousků, proužků na patro, pod jazyk, i přímo na jazyk čili transmukózní podání. Problémem u použitých náplastí je, že narkoman nikdy neví, jaká dávka přesně v transdermální náplasti zůstala, a tudíž se může snadno předávkovat, což může vést až k selhání základních životních funkcí a eventuálně ke smrti intoxikovaného pacienta.
K fentanylu coby zdroji drogy se uchylují jak dlouhodobí narkomani, protože je lacinější než heroin a přitom je mnohonásobně účinnější, tak novodobí uživatelé drog v rámci prvního pokusu o jejich aplikaci. K náplastem se dostávají buď tak, že je ukradnou onkologickým pacientům ve svém příbuzenstvu či blízkém okolí, anebo je „vymámí“ od svého lékaře, kdy záměrně fabulují a zveličují svou bolest (drogově závislí mohou být zároveň i onkologicky léčenými pacienty), anebo je prostě zakoupí na černém trhu, zejména prostřednictvím internetu. Transdermální náplasti vydané pacientovi z lékárny už totiž nepodléhají žádné další evidenci opiátů. Použité náplasti se nevracejí, a tak trh s nimi vzkvétá. Buď je prodávají sami onkologičtí pacienti, kteří jsou ve finanční nouzi, anebo jejich příbuzní po skonu onkologického pacienta. Existuje také teorie, že narkomani se k použitým náplastem dostávají i prohledáváním odpadků.
V přednemocniční neodkladné péči se zpravidla nesetkáváme s tím, že by si nás zavolal samotný pacient – uživatel narkotik, ve většině případů se jedná o tzv. volání z druhé ruky, anebo jsme přivoláni někým, komu chování či prvky jednání pacienta připadají neadekvátní. Samotné projevy, respektive subjektivní příznaky pacienta intoxikovaného kteroukoliv drogou obecně mají širokou škálu projevů a pohybují se od lehké euforie až po projevy prudké psychózy, provázené sebedestrukcí či suicidálními tendencemi anebo verbální či fyzickou agresí vůči okolí i vůči posádkám záchranné zdravotnické služby (Dobiáš, 2013).
Odběr anamnézy a komunikace s pacientem
Vlastní odběr anamnézy nastává již při příjezdu na místo zásahu, kdy se snažíme zohlednit biologické, psychologické, sociální, kulturní a další aspekty, jež na nás po vstupu k pacientovi působí. Důležité je prostředí, ve kterém se pacient nachází, jako jsou diskotéky, kluby, festivaly, opuštěné budovy aj. Všímáme si přítomnosti injekčních stříkaček, jehel, lžic, svíček, zapalovačů (Dobiáš, 2013). Pacienta při vyšetřování zevrubně prohlížíme, ale zároveň při komunikaci s ním zvažujeme nejen jeho aktuální stav, ale musíme předvídat i riziko dalšího klinického vývoje. Při agresi pacienta spolupracujeme s Policií ČR a nezapomínáme ani na oznamovací povinnost, zejména u nezletilých. Napětí v akutním konfliktu řešíme klidným přístupem a držíme si emocionální odstup i profesionální nadhled.
Velký důraz klademe i na zvážení možnosti vypsání případného negativního reversu, protože dosud klidný pacient může náhle podlehnout panické atace či halucinogennímu bludu a může reagovat sebedestruktivně či agresí (Drábková, Malá, 1999). Pod pojmem narkoman si můžeme představit asociálně vyhlížejícího jedince, potácejícího se z blízkého squatu, nicméně tuto představu silně narušují mladí, vzdělaní anebo dosud se vzdělávající, dobře a módně odění lidé se značkovými doplňky či s „ lookem businessmana“ s drahým automobilem. Na toxikománii můžeme usuzovat u náhlého a hlavně nevysvětlitelného zhoršení chronických onemocnění typu diabetes mellitus, asthma bronchiale, schizofrenie aj., protože ochota narkomanů k trvalé spolupráci při dlouhodobé terapii je nízká (Dobiáš, 2013).
Typickým příznakem pro akutní intoxikaci farmakologickou skupinou opioidů může být zpočátku euforie, ovšem často v kombinaci se zklidněním, apatií až snovým stavem. Pacient cítí tíži v končetinách, únavu, je malátný, může cítit úzkost, sucho v očích, ústech a nose. Pokud je předávkování závažnějšího charakteru, připojuje se útlum dýchání, potlačení kašlacího reflexu, křečové stavy, zvracení a nevolnost (Bartůněk, Jurásková, Heczková, Nalos, 2016). Život ohrožující stav vzniká při kómatu, bradypnoi, dochází k tzv. opiátovému dýchání, kdy má pacient 3–5 dechů za minutu, ochabnutí tonu kosterního svalstva a zornice jsou miotické jako špendlíkové hlavičky.
Klinický stav, průběh a přidružené faktory ovlivňují druhotně zejména koexistence akutního traumatu pod vlivem kterékoliv drogy, od různých prostých pádů počínaje a napadením či snahou o fyzickou likvidaci konče, lékové interakce, kde se nejčastěji nacházejí farmaka ze skupiny benzodiazepinů, interakce alkoholové, souběžně přidružená onemocnění jako HIV pozitivita, hepatitis C, malnutrice, která umožňuje vyšší toxicitu kteréhokoliv narkotika obecně, a dále kachexie, sexuálně přenosné choroby a v neposlední řadě osídlení pacienta parazity typu svrabu a zavšivení (Drábková, Malá, 1999).
Pomůckou v diferenciální diagnostice intoxikací návykovými látkami nám spolu s klinikou může být bazální znalost tzv. toxidromů, což jsou soubory příznaků, jež nás navedou směrem k správné diagnóze, a svým způsobem nám tato znalost šetří čas, protože můžeme začít terapii otravy drogou dříve, než jsou známy výsledky toxikologického rozboru (Dobiáš, 2013).
Terapie a léčba
Postup při terapii u předávkování drogou z fentanylové náplasti se odvíjí od aktuálního stavu pacienta. U příznaků vykazujících pouze lehčí předávkování titrujeme intravenózní podání naloxonu, což je specifické antidotum pro opioidy. Dávku podáváme za přísného sledování měnícího se stavu pacienta, zvažujeme možnost iatrogenně navozeného syndromu z odnětí neboli abstinenčního syndromu. Akutní stavy z odnětí jsou nejzávažnější při fyzické závislosti na heroinu a pacienta mohou bezprostředně ohrozit na životě (Drábková, Malá, 1999). Odvykací stav neboli syndrom z odnětí drogy souvisí přímo úměrně s přerušením užívání kterékoliv drogy, která byla dlouhodobě užívána, a má různé příznaky v závislosti na druhu drogy. Tyto symptomy nemají příčinnou souvislost s jiným onemocněním.
Abstinenční syndrom může být různě dlouhý, různě se projevovat a může být pacientem různě zvládán. Mezi komplikace syndromu z odnětí náležejí křečové stavy a vznik deliria (Bartůněk, Jurásková, Heczková, Nalos, 2016). Dále postupujeme symptomaticky, u závažné bradypnoe zajistíme dýchací cesty, zahájíme umělou plicní ventilaci, sledujeme základní životní funkce, případně použijeme antikonvulzivní terapii diazepamem i.v. či midazolamem i.v., ke zvládnutí abstinenčního syndromu lze navázat tiapridalem nebo haloperidolem (Drábková, Malá, 1999). Další terapie podáváme dle aktuálního stavu pacienta.
Toxikologická vyšetření v terénu neprovádíme, odběry biologického materiálu (krev, moč) se uskutečňují na příjmu v nemocnici.
Kazuistika
Jedno časné zimní ráno byla přijata na ZOS tísňová výzva, že v centru města nedaleko spádové nemocnice sedí na zemi mladý muž a krvácí z rány na čele. Výzva v naléhavosti urgence III. byla zajištěna posádkou ve složení záchranář + řidič, posádka na místě opravdu nalézá astenického mladíka plně při vědomí, lucidního, orientovaného, jak sedí na zemi a na čele má tržnou ránu délky cca 10 cm. Udává, že v noci mnoho nespal a nyní zakopl a upadl a uhodil se do čela. Zornice má izokorické s fotoreakcí, za krkem ho nebolí, rána mírně krvácí. Po domluvě s posádkou mladík vstává a je schopen chůze do sanitního vozu. Pacient dojde do vozu RZP, kde je uložen na lehátko, jsou mu změřeny základní životní funkce, rána sterilně kryta a je zajištěna i.v. linka. Mezitím pacient udává, že požil tři tbl. Diazepamu 10 mg per os, že celou noc nespal, požití alkoholu neguje, s ničím se neléčí a žádné léky trvale neužívá. Kardiopulmonálně t. č. kompenzován, krevní tlak 110/60 mm Hg, puls 70/min, glykémie 5,7 mmol/l, nicméně během úkonů k zajištění monitorace základních životních funkcí se pacient začíná propadat s vědomím na GCS13. Posádka vozu RZP zraněného pacienta transportuje do traumacentra k vyloučení kraniotraumatu a avizuje požití benzodiazepinů; během transportu při příjezdu před nemocnici při prohledávání pacientova zavazadla nalézá fentanylové náplasti. Na traumatologii je ihned voláno ARO konzilium. Od doby příjezdu posádky RZP na místo zásahu do doby příjezdu posádky RZP do nemocnice na traumatologii uplynulo přesně 12 minut. Při příchodu ARO konzilia nastává progrese poruchy vědomí, pacient je spavý, probuditelný, výzvě nevyhoví, GCS8, řeč nesrozumitelná, zornice miotické, objevuje se opiátové dýchání s bradypnoí cca 5 d/min, oběhově stabilní. Po zaintubování a napojení na umělou plicní ventilaci je směrován na CT hlavy a CT páteře, které je bez nálezu, zároveň je provedeno screeningové vyšetření moče na toxikologii, kde pozitivně vychází THC, benzodiazepiny a fentanyl. Zpětně je zjištěn dlouhodobý abúzus heroinu, pervitinu, alkoholu a opiátů. Přijat k další péči na ARO.
Mgr. Veronika Chalupová, manažer kvality ZZS LK, p. o.
Literatura:
1. Bartůněk P, Jurásková D, Heczková J, Nalos D. Vybrané kapitoly z intenzivní péče. 1. vyd. Praha: Grada Publishing, 2016. 752 s. ISBN 978-80-247-4343-1
2. Dobiáš V. Klinická propedeutika v urgentní medicíně. 1. vyd. Praha: Grada Publishing, 2013. 208 s. ISBN 978- 80-247-4571-8
3. Drábková J, Malá H. Vádemékum novinek neodkladné péče. 1. vyd. Praha: Grada Publishing, 1999. 224 s. ISBN 80-7169-693-5
4. Vaněček M, Kuchař M. Bulletin Národní protidrogové centrály. In Fentanyl Bulletin 4/2011. 1. vyd. Praha: Policie ČR, Národní protidrogová centrála, Služby kriminální policie a vyšetřování. ISSN 1211-8834 [online]. 2011. [cit. 2018-03-25]. Dostupné z: https://cse.google.com/cse?cx=015489265366623571386%3Aa8ctlccxurg&q=fentanyl&ok.x=0&ok.y=0#gsc.tab=0&gsc.q=fentanyl&gsc.page=1
5. Vondráčková D. Fentanyl v ambulantní léčbě bolesti. [online]. 2009. [ cit. 2018-03-25]. Dostupné z: http://www.edukafarm.cz/c836- fentanyl-v-ambulantni-lecbe-bolesti
Poděkování:
Děkuji za konzultace MUDr. Jiřímu Chalupovi a MUDr. Lucii Langové.
Další články v tomto čísle
- Bazální stimulace z pohledu studentky bakalářského studia 1. LF UK
- Analýza a hodnocení modelu dynamického interakčního procesu Orlandové
- Najčastejšie problémy u žien po pôrode cisárskym rezom
- Na každém konci je nový začátek
- Vzdělávání sester – „velké“ téma dneška
- Zdravotní postižení a tělesná výchova se nevylučují. Vzor si můžeme vzít z Finska
- Jak nevyhořet v práci sestry?
- Pacient se zrakovou vadou v ordinaci dentální hygienistky
- Role sestry v péči o pacienta se zubní náhradou
- Návrh ošetrovateľského štandardu aplikácie imunoglobulínového prípravku subkutánnou cestou