Číslo 10 / 2012
Intenzivní ošetřovatelská péče o pacienta s diagnózou generalizovaného tetanu
Souhrn
Tetanus je akutní infekční onemocnění způsobené Clostridium tetani, které vylučuje neurotoxiny napadající nervovou soustavu nemocného. Ve sdělení se popisují projevy, diagnostika a léčba tohoto onemocnění. Tetanus je potenciálně smrtelné onemocnění a vyhnout se riziku onemocnění je možné prevencí – očkováním. V Československu bylo zahájeno plošné očkování proti tetanu v roce 1952 a trvá dosud. I přesto se stále onemocnění vyskytuje. Obsahem sdělení je nejen připomenutí tohoto onemocnění, ale i kazuistika 96letého muže, který byl hospitalizován s diagnózou generalizovaný tetanus na jednotce intenzivní péče Kliniky infekčních chorob Fakultní nemocnice Brno.
Klíčová slova: tetanus – neurotoxin – křeče – očkování – UPV-umělá plicní ventilace – ošetřovatelská péče.
(Intensive nursing care of patient with the diagnostis of generalized tetanus.)
Summary: Tetanus is an acute infective disease caused by Clostridium tetani, which secretes neurotoxines that attack nervous system of the diseased person. In this article the symptoms, diagnostics and the treatment of the diseased are described. Tetanus is potentially fatal disease and to avoid the risk of it is possible by prevention – vaccination. In the former state of Czechoslovakia the area vaccination began in 1952 and is still carried out. Even through this disease might still appear. This article not only reminds of tetanus disease, it also provides the casuistry of a ninety-sex-year old man, who was hospitalized with the diagnostis of generalized tetanus at the intensive care unit of Clinic of Infectious Diseases in FN Brno.
Key words: tetanus – neurotoxines – spasmus – vaccination – artificial (pulmonary) ventilation – nursing care.
Úvod
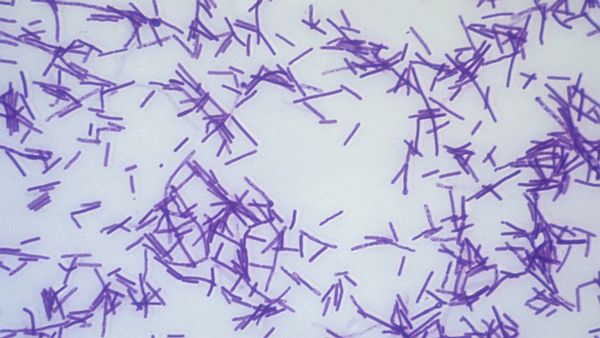
Tetanus (strnutí šíje), je akutní, život ohrožující onemocnění s neuromuskulárním postižením. Jeho vyvolavatelem jsou toxiny produkované bakteriemi Clostridium tetani, které jsou běžnou součástí trávicího traktu skotu, koní i člověka.
Výkaly se dostávají do půdy, kde se „zapouzdří” a vytvoří spory, které jsou velmi odolné vůči okolním vlivům a v půdě vydrží i několik desítek let. Infekce vniká do těla ránou, která je kontaminována clostridiemi. V ráně se spory odpouzdří, přejdou do své aktivní formy a začnou se množit. Bakterie samy se nešíří, zůstávají v místě poranění. V anaerobním prostředí však začnou vylučovat neurotoxiny (tetanospasminy), které pronikají do okolních nervových zakončení a šíří se jejich vlákny. Krví a lymfou se dostávají i k jiným nervovým vláknům a šíří se dál do centrálního nervového systému. Ovlivňují motorické nervy, které se stávají dráždivější a svaly pak reagují na sebemenší podněty.
Clostridium tetani
Vznikají bolestivé svalové křeče. K onemocnění může dojít i při drobném poranění, při kterém se do rány dostane cizí těleso (tříska, sklo, hlína aj.). Vzácně může vzniknout tetanus endogenní infekcí z vlastního střeva nebo vagíny. Tetanus se nepřenáší z člověka na člověka. V České republice se proti této nemoci očkuje, přesto se tetanus sporadicky vyskytuje. Důkazem toho je i kazuistika 96letého muže, který byl hospitalizován s diagnózou generalizovaný tetanus na jednotce intenzivní péče Kliniky infekčních chorob Fakultní nemocnice Brno.
Projevy infekce
K projevům infekce dochází 3. až 30. den po nákaze, přičemž platí, že čím dříve se infekce projeví, tím horší má průběh i následky. Nejčastěji se rozvine po 1 až 2 týdnech. Závažnost projevů závisí na druhu poranění, na množství vyprodukovaného neurotoxinu a na vzdálenosti místa poranění od centrálního nervového systému. Nemocný může mít zpočátku pocit bolesti nebo pálení v ráně. Prvním příznakem onemocnění bývá nemožnost otevřít ústa (trismus), což je dáno spazmem žvýkacích svalů a jejich křečemi. Objevuje se teplota do 38 °C a tachykardie. Nemocný bolestivě křiví ústa, nemůže je otevřít a má potíže s polykáním. Postupně jsou napadány mimické svaly a výraz obličeje připomíná křečovitý smích (risus sardonicus). Křeče hlasivek způsobí, že nemocný nemůže mluvit. Objevuje se ztuhlost šíje. Častým příznakem je také ztuhlost břišních svalů a tím, jak se neurotoxiny šíří dále, je napadáno svalstvo v okolí páteře, trupu a končetin. Zpočátku dochází jen k občasným křečím, jejich interval se však postupně zkracuje. Křeč také může vzniknout jako reakce na světlo, zvuk nebo dotyk. Tělo zasažené křečí je prohnuté v bedrech a připomíná napjatý luk (opistotonus). Křeče jsou silně bolestivé a nemocný je prožívá při plném vědomí. Při křečích stoupá teplota, pacient se výrazně potí a přestává dýchat. Křeče mohou vést k asfyxii a k dechové zástavě.
Diagnostika a léčba tetanu
Onemocnění se diagnostikuje na základě správně odebrané anamnézy (poslední očkování, zranění v poslední době apod.) a podle klinických příznaků. Diagnózu tetanu může potvrdit pozitivní kultivace C. tetani z rány, negativní výsledek ji ale nevyvrátí. Nemocného je třeba uložit do tiché, zatemnělé místnosti. Následuje chirurgické ošetření rány, která se neuzavírá. Podává se hyperimunní globulin 2 000-5 000 jednotek intramuskulárně a antibiotika. Svalové křeče se tlumí uklidňujícími léky, bolesti analgetiky. Nitrožilní infúzí se podává hořčík, aby se zabránilo svalovým křečím. U těžkých a rozvinutých forem je pacient hospitalizován na jednotce intenzivní péče, zavádíme umělou plicní ventilaci, parenterální výživu, podáváme myorelaxancia a tlumíme vysokými dávkami benzodiazepinů intravenózně.
Prevence
Jedinou účinnou prevencí je očkování. Základní očkování se provádí v době od započatého devátého týdne po narození dítěte třemi dávkami hexavalentní očkovací látky v průběhu prvního roku života dítěte, podanými v intervalech nejméně jednoho měsíce mezi dávkami, a čtvrtou dávkou podanou nejméně šest měsíců po podání třetí dávky, nejpozději před dovršením osmnáctého měsíce věku dítěte. Přeočkování se provádí v době od dovršení pátého do dovršení šestého roku věku dítěte, od dovršení desátého do dovršení jedenáctého roku věku dítěte a v době od dovršení čtrnáctého do dovršení patnáctého roku věku dítěte. Další přeočkování proti tetanu se provádí u fyzických osob, které byly očkovány vždy po každých 10 až 15 letech. U lidí nad šedesát let je lépe přeočkovávat v desetiletých intervalech. Každé poranění je nutné řádně ošetřit.
Kazuistika 96letého muže
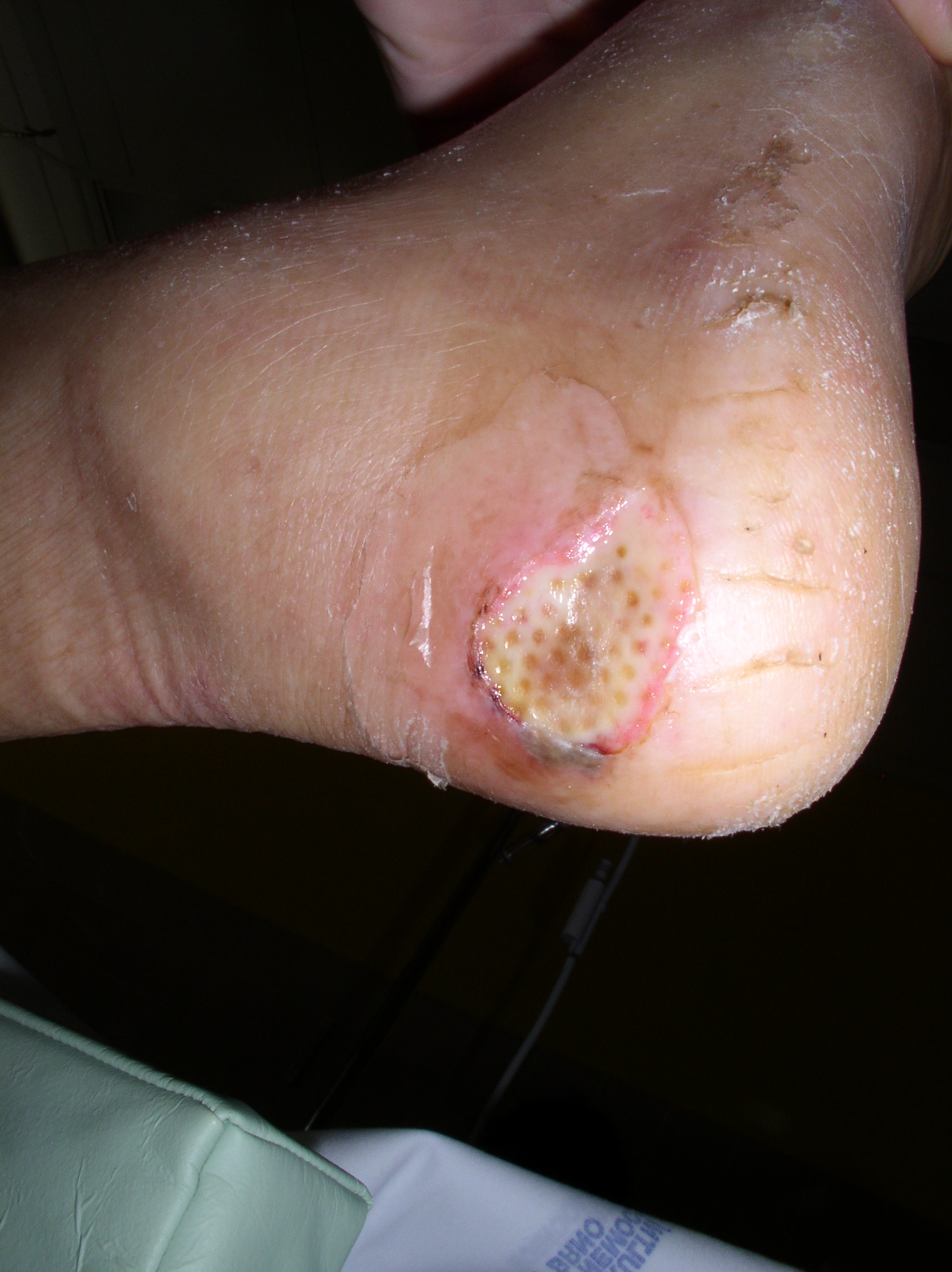
Pacient J. S. nar.1915, byl hospitalizován na jednotce intenzivní péče Kliniky infekčních chorob Fakultní nemocnice Brno (JIP KICH FN Brno) od 15. do 28. 8. 2011. Pro suspektní generalizovaný tetanus byl pacient přeložen z neurologie Vojenské nemocnice Brno (VN Brno). Datum posledního očkování proti tetanu se nepodařilo zjistit, pravděpodobně byl očkován před mnoha lety. Pacient pravidelně pracuje na zahrádce, na pravé patě měl chronický kožní defekt.
Od 11. 8. se u nemocného rozvíjejí polykací obtíže, zhoršené polykání tuhé stravy, sousto mu vázne na jazyku, je přítomna bolest dásní, trnutí obličeje, bolesti krční páteře s vystřelováním do hlavy. Dne 12. 8. byl pro tyto obtíže přivezen na ORL FN Brno, kde nález bez patologie včetně RTG pasáže jícnem. Pacient byl vyšetřen na neurologické a interní ambulanci, kde však nebyly shledány žádné známky cévní mozkové příhody, laboratorní výsledky byly bez pozoruhodností. Nemocnému byla ordinována myorelaxancia a nesteroidní antiflogistika a byl odeslán domů.
Dne 13. 8. je pacient přijat pro progresi obtíží na neurologické oddělení VN Brno. Nemohl polykat, špatně se mu mluvilo, měl bolesti krčních svalů. Objektivně byl pacient spolupracující a orientovaný. Měl huhňavou řeč, laboratorní výsledky byly v normě. Pacientovi bylo provedeno CT vyšetření mozku nativně, kde byl obraz mozkové atrofie. Dne 15. 8. v nočních hodinách u nemocného došlo k rozvoji respirační tísně, byl zaintubován a napojen na umělou plicní ventilaci (UPV). Neurologicky u nemocného dominovalo těžké trnutí šíje, trismus, risus sardonicus a hypertonus končetinového svalstva. Byla mu provedena lumbální punkce, jejíž výsledek byl bez nálezu zánětu v likvoru. Pacient byl přeložen na JIP KICH.
Při přijetí byl pacient napojen na UPV, dostával analgosedaci, byl intubován ústy a byl podvolen řízené ventilaci. Při přesunu na lůžko a odsávání z dýchacích cest se u pacienta objevuje flexe horních končetin a skusování endotracheální kanyly (ETK). Šíje oponuje. Permanentní močový katetr derivuje čirou moč. Na zevní straně pravé paty je povleklý defekt 2 x 3 cm s částečně nekrotickou spodinou. TK 180/95, P 74/min, TT 36,5 °C.
1. den hospitalizace: Pacient byl napojen na UPV, režim DuoPAP, a napojen na monitor vitálních funkcí. U nemocného jsme zajistili centrální žilní kanylu (CŽK) cestou v. subclavia 1. dx. a zavedli žaludeční sondu (ŽS). Dále byly provedeny základní odběry – biochemie, hematologie, krevní skupina, stěr z defektu na pravé patě na mikrobiologii, krev na hladinu protilátek proti tetanu, moč a sekret z ETK na kultivaci. Byla mu aplikována terapeutická dávka antitetanického globulinu + aktivní imunizace – Tetabulin 3 000 i. u. i.m. (3krát 4 ml na různá místa), Tetanol pur 0,5 ml i. m. Přechodně se u nemocného objevuje bradykardie, pro kterou byl podán Atropin 1 amp. intravenózně (i. v.). Pacient byl tlakově nestabilní, měl hypotenzi, která byla řešena aplikací katecholaminů – Noradrenalin 5 amp. + 45 ml glukóza 5 % i. v. podání injektomatem. Pro monitorování krevního tlaku invazivní cestou byla pacientovi zajištěna arteriální linka (arteria radialis 1. sin). Pacient dostával analgosedaci: Sufenta forte, Dormicum i. v., podání injektomatem. Dále byla pacientovi podávána antibiotika: Metronidazol 500 mg à 8 hod. i. v. Pro oligurii byl nemocnému podán Furosemid 20 mg i. v. Pacientovi byly monitorovány základní životní funkce à 1 hod., acidobazická rovnováha a měřena hodinová diuréza. Pacient byl afebrilní. Defekt na patě pravé nohy jsme propláchli peroxidem vodíku a kryli Inadine a sterilním krytím.
2. až 7. den hospitalizace: Pacient byl stále na UPV. Byla mu zajištěna totální parenterální výživa. I přes podávání analgosedace byl u pacienta výrazný hypertonus veškerého svalstva, šíje i končetiny byly tuhé, měl prknovité břicho. Před manipulací s pacientem (odsávání, polohování) bylo nutné pacienta relaxovat: aplikace Arduanu 4 mg i. v. K podpoře diurézy byl podáván Furosemid i. v., dále byl pacientovi podáván magnézium sulfát – MgSO4 20% i. v. kontinuálně injektomatem, abychom udržovali hladinu hořčíku v krvi v rozmezí 2–3 mmol/l. Pacient byl oběhově nestabilní, stále byla nutná podpora Noradrenalinem, při manipulaci nemocný reagoval hypertenzí. Pacient byl subfebrilní až febrilní. Byl mu proveden RTG plic, kde byl nález infiltrace vpravo – bronchopneumonie 1. dx. Dochází k nárůstu CRP (C-reaktivní protein), leukocytóze, proto byla pacientovi přidána antibiotika: Sefotak 1g à 6 hod. i. v., Prostaphlin 2 g à 6 hod. i. v. Defekt na patě pravé nohy jsme ošetřovali oplachy peroxidem vodíku, jodizací, bez krytí.
8. až 10. den hospitalizace: Pacient byl stále oběhově nestabilní, objevuje se u něj anasarka a krvácení ze sliznic a koutků DÚ, proto podáván Dicynone i. v. Nemocný stále napojen na UPV režim DuoPAP. Pacient je postupně subfebrilní až afebrilní. Nadále trvá léčba antibiotiky: Metronidazol, Prostaphlin, Ciphin i. v. Defekt na patě pravé nohy ošetřen Mepitel One, Normgel + sterilní krytí.
11. až 13. den hospitalizace: Nemocnému je snižována dávka analgosedace, pacient je bez křečí, ale je nadále napojen na UPV režim SPONT. Oběhová nestabilita stále trvá, proto podávání Noradrenalinu injektomatem nelze vysadit. Pro pokles hemoglobinu jsou pacientovi podávány erymasy a pro neustupující krvácení ze sliznic jsou podávány mražené plazmy a Dicynone i. v. U nemocného byla provedena bronchoskopická toaleta dýchacích cest. Postupně dochází ke zhoršování renálních funkcí nemocného s narůstající retencí dusíkatých látek.
14. den hospitalizace: U nemocného dochází k progresi oběhové nestability. Je zvýšena dávka analgosedace a pacient je relaxován. Lékař mění režim umělé plicní ventilace na PCV. Pacient má výraznou anasarku, je anurický. Dochází u něj k refrakterní hypotenzi. Přes veškerou léčbu nastává v odpoledních hodinách exitus letalis.
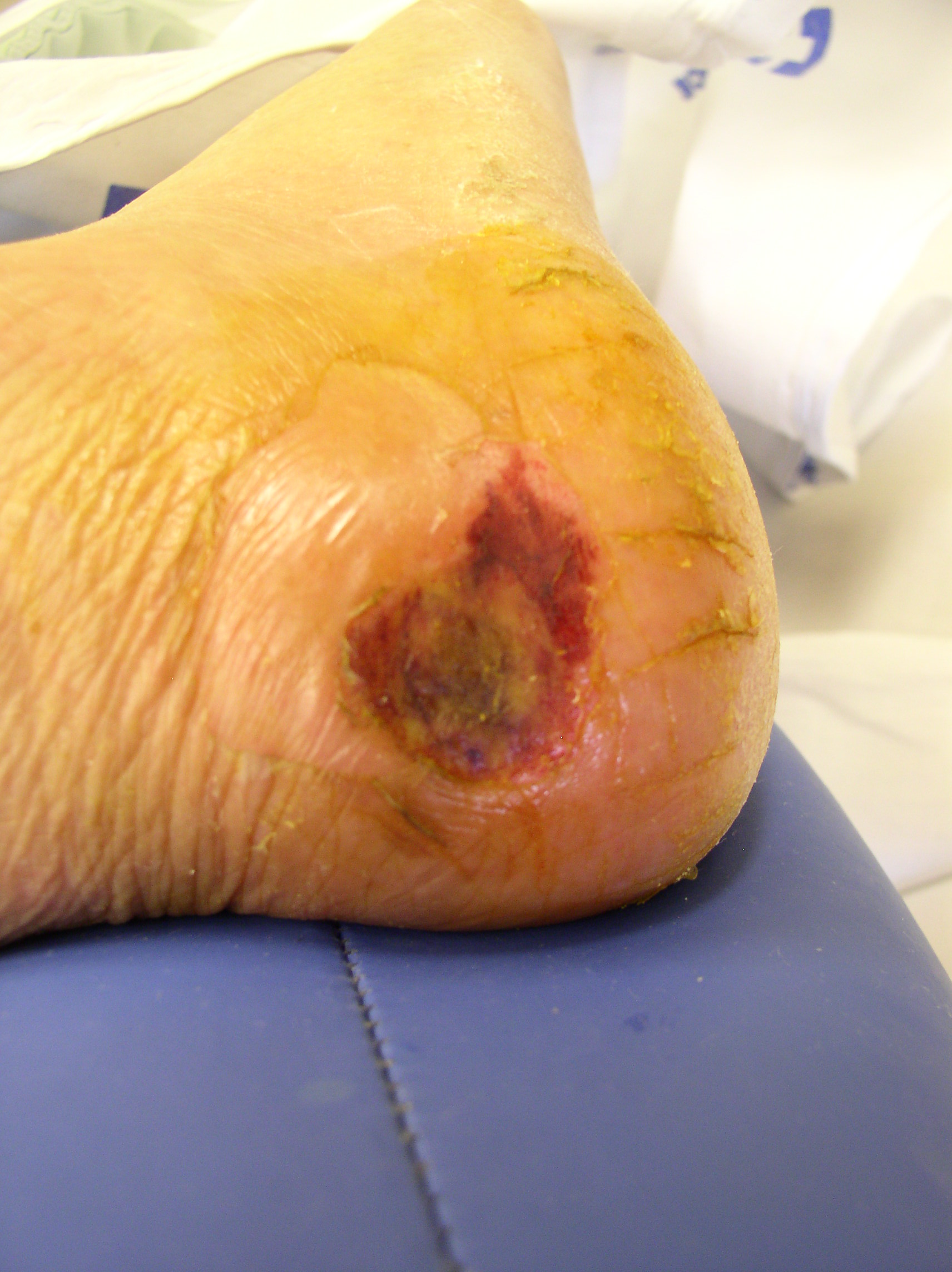
Defekt PDK 16.8. Defekt PDK 24. 8.
Laboratorní vyšetření
Výsledky (odběr 15. 8. 2011):
protilátky proti tetanu – sérum: tetanus ELISA IgG: <0,1 IU/ml
pacient neměl ochrannou hladinu specifických protilátek
Rozmezí sérové koncentrace protilátek proti tetanu
0,1–0,5 IU/ml nutné přeočkování
0,6–1,0 IU/ml kontrola hladiny protilátek po 2 letech
1,1–5,0 IU/ml kontrola hladiny protilátek po 5–10 letech
nad 5,0 IU/ml kontrola hladiny protilátek po 10 letech
Kultivační vyšetření – stěr z rány
Aerobní kultivace: Nález: Escherichia coli haemolytická a Staphylococcus aureus. Byla stanovena kvalitativní citlivost na antibiotika.
Odběr 18. 8. 2011
Kultivační vyšetření – sekret z ETK.
Aerobní kultivace: Nález: Masivně Staphylococcus aureus. Byla stanovena kvalitativní citlivost na antibiotika. Anaerobní kultivace: Nález: Nevyrostly žádné mikroby.
Ošetřovatelská péče
Zvýšená péče o dutinu ústní (DÚ), péče o dýchací cesty, ETK
- Zafixovat kanylu u ústního koutku – zaznamenat do dokumentace (velikost kanyly, poloha, hloubka zavedení)
- Prevence zalomení nebo skousnutí – zavedení ústního vzduchovodu nebo mezi zuby vložit protiskusovou vložku
- Tlak v obturační manžetě měřit pomocí manometru – prevence dekubitu, extubace
- Při odsávání je nutné kanylu fixovat rukou, aby nedošlo k její dislokaci
- Udržení správné polohy kanyly při polohování nebo rehabilitaci pacienta
- Polohu kanyly měnit každý den – prevence dekubitu ústního koutku
- Zvýšená péče o DÚ – prevence mikroaspirace
Péče o invazivní vstupy – CŽK, PŽK, ART
- Provedeme záznam do dokumentace (datum, místo zavedení, typ CŽK)
- Převaz za přísně aseptických podmínek jednou za 24 hodin
- Hodnocení stavu krytí, místa vpichu, průchodnosti katetru
- Krytí označíme datem zavedení a převazu
- Důležitá je správná aseptická příprava infúzních roztoků, setů a jejich výměna
- Při neprůchodnosti kanyly nepostupujeme násilím, snažíme se odtáhnout, informujeme lékaře, nebezpečí embolizace!
- ART – imobilizovat končetinu, aby nedocházelo k dislokaci či kompresi kanyly
- Kontrola spojů systému
- Kontrola prokrvení končetiny
Péče o NGS
- Záznam do dokumentace – typ, velikost, místo a datum zavedení sondy
- Polohování jednou za 24 hodin – prevence dekubitu
- Záznam o podání stravy, odpadu ze sondy, průchodnosti
Péče o PMK
- Záznam do dokumentace (datum zavedení a velikost katetru, typ sběrného sáčku)
- Na sáčku musí být uvedeno datum příští výměny (dle typu sáčku)
- Sledujeme průchodnost katetru, vzhled a množství moči
- Zajistíme osobní hygienu
- Minimalizujeme frekvenci rozpojení systému
- Ošetřujeme asepticky
Další ošetřovatelská péče
- Sledování stavu vědomí
- Zvýšená péče o oči
- Komplexní hygienická péče
- Péče o kůži, polohování
- Péče o vyprazdňování
- Rehabilitace
Závěr
Tetanus je globální zdravotní problém, neboť spory Clostridium tetani mají ubikvitérní výskyt. Toxin rychle penetruje nervovou tkáň a nedochází tak k dostatečnému kontaktu s imunokompetentními buňkami. Tetanus je preventabilní život ohrožující onemocnění, které může končit smrtí. Specifická prevence spočívá v aktivní imunizaci.
Ošetřovatelská péče u pacienta s generalizovaným tetanem je velice náročná. Je nutné zajištění nejen základních životních funkcí, ale i bio-psycho-sociálních potřeb nemocného.
Literatura:
Černý Z, Infekční nemoci. 2.vyd. Brno: NCONZO, 2008, 284 str. ISBN 978-80-7013-480-1.
Bartošová D, Husa P. Infekční lékařství, 1.vyd. Masarykova univerzita v Brně, 2011,159 str. ISBN 978-80-210-5660-2.
Dáňová J, Částková J. Očkování v České republice, 1.vyd. Praha: Triton, 2008,103 str.
ISBN 978-80-7387-122-2
Karen I, Prymula R, Chlíbek R et. al. Očkování v ordinaci praktického lékaře, 1.vyd. Praha: Grada Publishing, 2009, 64 str. ISBN 978-80-247-3340-1.
Vyhláška č. 299/2010 ze dne 25. října 2010 o očkování proti infekčním nemocem.
Recenzovali:
Doc. MUDr. Rastislav Maďar, Ph.D., Fórum infekční, tropické a cestovní medicíny a Očkovací centra Avenier.
Prof. MUDr. Michal Holub, Ph.D., Klinika infekčních a tropických nemocí, 1. LK UK a Nemocnice Na Bulovce, Praha.
Renata Chudá, staniční sestra, JIP Klinika infekčních chorob, FN Brno
Další články v tomto čísle
- Očkovat ano či ne?
- Seriál - komunikace - Komunikace je jako hra tichá pošta. Slyšíme něco jiného, než co nám druhý říká
- Rozhovor s Janou Blablovou: Člověk se může zhroutit nebo bojovat. Já bojuji
- Povinnosti sestry při očkování
- Očkování – nové trendy, vakcíny a postupy
- Co, jak a kdy očkovat?
- Prekancerózy děložního hrdla
- Role všeobecné sestry v procesu očkování
- Péče o pacienty – cizince s diagnózou tuberkulóza a komunikace s nimi
- Zdravotně-sociální fakulta Jihočeské univerzity v Českých Budějovicích