Číslo 1 - 2 / 2013
Diabetická retinopatie
Diabetická retinopatie je komplikace diabetu, při níž dochází k poškození očí. Zpočátku se neprojevuje žádnými příznaky, anebo se projevuje pouze lehkými problémy s viděním. Neléčená však může způsobit až slepotu.
Diabetická retinopatie je jednou z mnoha cévních komplikací diabetu prvního i druhého typu. Je to chronické progresivní onemocnění oka, které postihuje sítnici, a tím patří k nejzávažnějším komplikacím cukrovky. Nemocnému může způsobit pokles vidění až úplnou ztrátu zraku.
Je subjektivně dlouho nerozpoznatelné, to znamená, že se u něj zpočátku neprojevují žádné příznaky. Příčinou je špatně kompenzovaná cukrovka. Statistiky ukazují, že velké procento diabetiků má po mnohaletém trvání cukrovky určitý stupeň diabetické retinopatie. Ta je prakticky nejčastější příčinou ztráty zraku v dospělosti v rozvinutých zemích. Diabetická retinopatie má často velmi závažný vliv na kvalitu života diabetika, ztráta zraku zvláště u mladých pacientů může vést k psychickým poruchám a anxiózně depresivním stavům.
Příčiny
Špatně kompenzovaná cukrovka postihuje drobné krevní cévy v sítnici. Diabetická retinopatie je chronické onemocnění, které neustále pokračuje pomalým či rychlejším tempem, neboť jeho hlavní příčina – cukrovka – trvá. Faktory ovlivňující vznik a průběh onemocnění jsou délka trvání diabetu a také úroveň jeho dlouhodobé kompenzace, především vysoké hodnoty glukózy v krvi. Změny na očním pozadí se většinou projeví až po několika letech trvání špatné kompenzace cukrovky. Je-li proces již nastartován, je obtížné jej zpomalit. Sítnice se skládá ze světločivých buněk – tyčinek a čípků. Ty se v průběhu svého života nemohou dále množit, k dobrému vidění tedy potřebujeme co nejdéle zachovat jejich funkci. Sítnice potřebuje ke své práci energii a kyslík, které jsou jí dodávány v jemných cévách, jimiž je hustě protkána. A právě k poškození a ucpávání těchto cév dochází při nadměrném množství glukózy v krvi. Výživa sítnice je tím ohrožena, proto se oko snaží napravit danou situaci tvorbou nových cév. Zásobení sítnice je tím sice zachováno, ale nové cévy jsou nekvalitní, křehké a snadno praskají.
Na takto poškozených cévách může dojít k vytvoření miniaturní výdutě, která se vyplní krví. Stěny této výdutě jsou velmi křehké, mohou snadno prasknout a krev se vylít do okolí. Krevní výrony jsou malé a postupně se vstřebají. Dochází však k zajizvení postiženého místa a nenávratnému zničení tyčinek a čípků. Opakuje-li se tato příhoda často, začne postižený člověk špatně vidět, protože mu neustále ubývají
světločivé buňky. Při pokročilých změnách se může stát, že pod sítnicí začne prorůstat vazivová tkáň, která zabrání správnému vyživování zbylých tyčinek a čípků a ty pak nedostatkem energie a kyslíku uhynou. Konečným výsledkem může být úplná ztráta zraku. Všechna poškození sítnice ničí schopnost vidění. Poruchu prokrvení i otok sítnice, pokud se zjistí včas, lze léčit laserovým ošetřením sítnice. Je nutné je léčit co nejrychleji, protože tak se minimalizují následné škody. Dalšími rizikovými faktory zhoršujícími diabetickou retinopatii jsou zvýšený krevní tlak, zvýšená hladina krevních tuků a užívání antikoncepce s vysokými dávkami estrogenů. Ke zhoršení diabetické retinopatie dochází i v těhotenství. Diabetická retinopatie vede k postižením sítnice, která mohou být od mírnějších postižení až po ta závažnější. V závislosti na rozsahu poškození krevních cév nemocným hrozí:
1. ucpávání cév – kdy dochází k porušení prokrvení sítnice oka;
2. otok sítnice – bývá způsoben špatným „těsněním“ cév, ze kterých prosakuje krevní plazma, a tím dochází k otoku sítnice, což je doprovázeno nedostatečným okysličováním sítnice. Tím vzniká zhoršené vidění. Může dojít až k proděravění cév sítnice, při němž krvácení do očí může způsobit rozmazané vidění, ztrátu zraku a dokonce i slepotu.
Příznaky
Diabetická retinopatie probíhá v počátečních fázích relativně bezpříznakově. V pokročilém stadiu se projevuje zhoršováním zrakové ostrosti a výskytem tmavých skvrn v zorném poli (jsou způsobeny malými skvrnami krve kolujícími po celé sítnici), tmavým nebo slepým místem v centru vidění a špatným viděním při slabším světle. Onemocnění obvykle postihuje obě oči. U neléčené retinopatie může dojít i k oslepnutí.
Diagnostika
Vyšetření očí na přítomnost diabetické retinopatie by mělo být u všech diabetiků prováděno v pravidelných intervalech, a to alespoň jednou ročně, i když nejsou přítomny žádné oční problémy. V případě, že lékař diagnostikuje diabetickou retinopatii, stanoví podle její závažnosti častější kontroly. Sítnice je jediným místem v těle, kde má lékař možnost přímo pozorovat cévy, proto je vyšetření očního pozadí dobré nejen pro oftalmologa, ale zároveň i pro lékaře jiných specializací, například internisty a neurology, neboť
změny viditelné na sítnici jsou předpokládatelné i v jiných částech těla (mozku, srdci, ledvinách atd.). Včasná diagnostika diabetických změn na sítnici hraje klíčovou úlohu v dalším osudu vidění diabetika. Patří sem:
1. Vyšetření zrakové ostrosti – základní vyšetření, které se provádí štěrbinovou lampou (mikroskopem
k vyšetření oka) a umožňuje prohlédnutí přední části oka (a případných novotvořených cév) a změření nitroočního tlaku. Informuje tak o funkční zdatnosti centrální krajiny sítnice.
2. Oftalmoskopické vyšetření očního pozadí v arteficiální mydriáze – biomikroskopické vyšetření štěrbinovou lampou a speciální čočkou, které probíhá v cílené mydriáze zornice (po rozkapání). Tou oftalmolog přehledně vidí celou sítnici, nachází změny typické pro diabetickou retinopatii a určí její stupeň, od kterého se odvíjí léčba.
3. Fluorescenční angiografie (FAG) – rutinní kontrastní vyšetření, při kterém se do kubitální žíly aplikuje kontrastní látka fluorescin. Ten se během 8–10 vteřin dostane do sítnicového řečiště, a tím lékaře informuje o stupni poškození sítnicových cév.
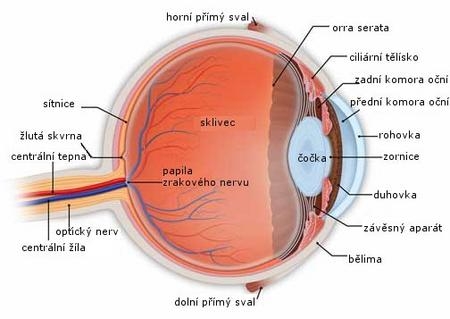
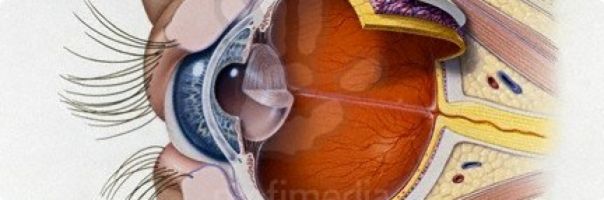
Anatomie oka
Stadia diabetické retinopatie
Diabetická retinopatie (DR) se na základě dynamiky sítnicových změn klasifikuje do několika stadií: neproliferativní DR, proliferativní DR a diabetická makulopatie.
1. Neproliferativní diabetická retinopatie (NPDR) – projevuje se přítomností mikroaneurysmat,
hemoragií a flebopatií. Principem tohoto stavu je rozšíření žil a vlásečnic sítnice, kde vznikají drobná ložiska krvácení, výpotku a sítnice je prosáklá. Vzniká otok žluté skvrny sítnice, tzv. makulární edém. Ten způsobuje rozmazané vidění. Může dojít i k nedostatečnému prokrvení zrakového nervu, které může způsobit trvalé poškození až ztrátu zraku. K diagnostice NPDR se provádí vyšetření očního pozadí, měření nitroočního tlaku a angiografické vyšetření sloužící k zobrazení cévního systému sítnice.
Díky angiografii lze identifikovat místo na sítnici, kde dochází k úniku tekutin. K jeho zastavení se
provádí laserový zákrok. Stadia NPDR: počínající, středně pokročilá, pokročilá.
2. Proliferativní diabetická retinopatie (PDR) – projevuje se procesem zvaným neurovaskularizace.
K němu dochází při nedostatečném prokrvení sítnice (ischémii), kdy v místě nedokrvení vzniká působením některých látek abnormální růst nových cév. Ty jsou velmi křehké, praskají, a tím dochází k dalšímu krvácení. Postupně dochází i k zasažení sklivce a vzniká zajizvení. K léčbě tohoto velmi závažného stavu se používá laserová fotokoagulace. K odstranění zajizvené tkáně sklivce lze použít i klasickou chirurgickou cestu. Diabetická retinopatie může vyústit v komplikaci, kterou je odchlípení sítnice. V tomto případě je na místě vyplnění prostoru pro sklivec vzduchem nebo jiným plynem, který sítnici přitlačí zpět na místo. Kvůli postižení zrakového nervu v důsledku diabetu dochází k rozvoji dvojitého vidění, které je vyvoláno nerovnoměrnou koordinací pohybu očních bulbů. U pacientů trpících cukrovkou se také častěji rozvíjí zelený nebo šedý zákal a ateroskleróza. Prevence je proto velmi důležitá. Stadia PDR: počínající, vysoce riziková.
3. Diabetická makulopatie (DMP) – makulární edém nastane, když kapalina vyplňující oko ho přiměje, aby bobtnalo, čímž dochází k sítnicovému edému. Vzniká následkem zhroucení hematookulární bariéry a vede k akumulaci extracelulární tekutiny, sítnicovému edému a obvykle i tvorbě tvrdých exsudátů ukládáním proteinů a lipidů. Makulární edém vzniká důsledkem diabetické retinopatie, nejčastěji v jejím pozdějším stadiu. Trpí jím přibližně polovina všech lidí s diabetickou retinopatií. Léčba spočívá v laserové fotokoagulaci či vitrektomii. Stadia makulárního edému: fokální, difuzní, cystoidní, ischemický, smíšený.
Léčba
Léčba diabetické retinopatie je obtížná a spočívá zejména v ovlivnění rizikových faktorů. Podstatnou
roli zde však hraje prevence, kterou je především dobrá kompenzace diabetu.
1. Medikamentózní léčba – farmakologická kauzální léčba klinicky rozvinuté diabetické retinopatie není známa. Základem terapie je dobrá kompenzace cukrovky a dalších přidružených onemocnění. Patří sem
pravidelné kontroly hladin glykémie a glykovaného hemoglobinu. U pacientů s vyšším krevním tlakem je nezbytná jeho normalizace a u pacientů s vyšší hladinou tuků v krvi jejich snížení. Ke zpevnění cévní stěny se někdy používají venofarmaka.
2. Fokální laserová koagulace sítnice (fotokoagulace) – používá se u pokročilejších stadií diabetické retinopatie. Léčba probíhá ambulantně na speciální štěrbinové lampě s připojeným laserem a při rozšířené zornici. Jejím cílem je zabránit růstu škodlivých novotvořených cév a zabránit tak prosakování z poškozených cév, jejich prasknutí a následnému vylití krve, spojenému s masivním poškozením sítnice. Při ní se ošetřuje pouze periferie sítnice, protože střed sítnice je místem nejostřejšího vidění a je zde odstup zrakového nervu a vstup cévního zásobení. Pokud by zákrokem došlo k poškození těchto struktur, byl by trvale zničen zrak. Sám laser však sítnici poškodí také, při opakovaných terapiích může být zrak vážně narušen. Výsledkem léčby není zlepšení vidění, ale zpomalení či stabilizace průběhu diabetické retinopatie. Úspěšnost léčby závisí na stadiu nemoci, je-li choroba podchycena včas, je naděje na úspěch velká.
3. Pars plana vitrektomie (PPV) – mikrochirurgický zákrok, který se provádí u velmi pokročilých nálezů na sítnici – u prokrvácení sklivce (proliferativní diabetická retinopatie). Principem operace je odstranění zkaleného sklivce (bývá vyplněn krví, někdy i vazivem) a jeho nahrazení speciální čirou tekutinou. Ošetří se také svraštělá nebo odchlípená sítnice.
Prognóza zraku
Prognóza zraku závisí na stupni diabetické retinopatie, včasném zahájení léčby a především na spolupráci pacienta. Je prokázáno, že diabetická retinopatie u nemocných s dlouhodobě nekompenzovaným diabetem i přes léčbu laserem progreduje a často vede ke slepotě. Diabetici musí být poučeni o klíčovém významu dodržování dietetického režimu a životosprávy z hlediska rozvoje očních komplikací. Léčba hyperglykémie tedy hraje v prevenci a terapii diabetické retinopatie klíčovou úlohu.
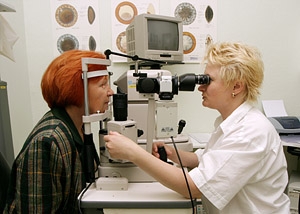
Biomikroskopické vyšetření
Prevence
Prevence je v případě diabetické retinopatie velmi důležitá, a to zejména prevence spočívající v dobré dlouhodobé kompenzaci diabetu, tj. nejenom pomocí dietních opatření, ale i léků. Z vnějších faktorů, které mohou ovlivnit vznik i další průběh diabetické retinopatie, to jsou kouření, konzumace alkoholu či užívání hormonální antikoncepce. Nemocní by měli navštěvovat očního lékaře pravidelně alespoň jednou ročně (v případě pokročilejší formy retinopatie častěji), protože při včasném záchytu onemocnění lze většinu těžkých postižení zraku odvrátit. Postižení očí probíhá nepozorovaně, a pokud již jednou dojde ke zhoršení vidění, bývá naděje na úspěšnou léčbu mnohem menší. Klíčová je i celková mezioborová péče o pacienta, tzn. těsná spolupráce nemocného a oftalmologa s diabetologem, endokrinologem, praktickým lékařem i edukačními sestrami.
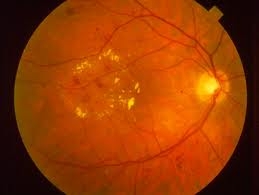
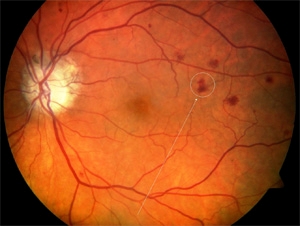
Makulární edém. Neproliferativní diabetická retinopatie.
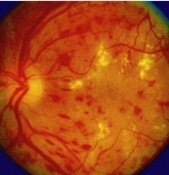
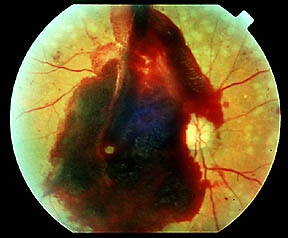
Pokročilá neproliferativní diabetická retinopatie. Závažné sítnicové krvácení.
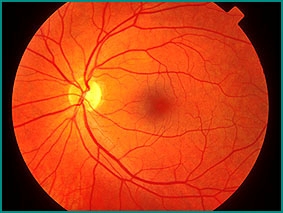
Zdravá sítnice.
Pavla Rydlová, DiS., dipl. všeobecná sestra
Další články v tomto čísle
- Ošetřovatelská péče o pacienty s tracheostomií
- Význam registrace pro sestry
- LIKE
- Závistí se člověk nesmí nechat zničit
- Hojení chronických ran (diabetická noha) pomocí moderních krytí
- Edukace diabetiků
- Odborná příprava sester-mentorek pro ošetřovatelskou praxi a její význam
- Význam edukace u pacientů s diabetem
- Edukační program perioperační péče ve FN Brno
- Asepsa v operačných sálach - vec profesionality a svedomia