Číslo 1 - 2 / 2013
Hojení chronických ran (diabetická noha) pomocí moderních krytí
Na jednotkách intenzivní péče (JIP) se často setkáváme s pacienty s dekubity, bércovými vředy, nehojícími se operačními ranami i s pacienty po amputacích končetin. Léčba těchto ran bývá obtížná a zdlouhavá, rány se zcela zhojí za několik týdnů až měsíců. Proto je nutné znát moderní terapeutické přípravky, které lze při léčbě chronických ran využít.
Mezi prostředky, které úspěšně urychlují hojení, patří mimo jiné Prontosan (roztok k oplachu ran a gel k aplikaci na rány), Askina Carbosorb (krytí s aktivním uhlím), Askina Calgitrol Ag (krytí se stříbrem) a Hyiodine, které jsme použili při léčbě pacienta s diabetickou nohou po amputaci dolních končetin.
Syndrom diabetické nohy
Podle Světové zdravotnické organizace (WHO) je syndrom diabetické nohy definován jako ulcerace
nebo destrukce tkání na nohou diabetiků, spojená s infekcí, neuropatií a s ischemickou chorobou
dolních končetin různého stupně (ICHDK). Hlavními faktory, které se podílejí na vzniku diabetické nohy, jsou diabetická neuropatie, ICHDK podporována kouřením, infekce a poruchy mobility kloubů. Ze zevních faktorů to jsou otlaky z nesprávné obuvi, spáleniny, drobné úrazy, dekubity, ragády a plísňové infekce.
Všechny hlavní patofyziologické faktory vedou buď ke zvýšení plantárního tlaku a třecích sil, nebo k poruše kapilárního průtoku. Následkem toho pak dochazí k poklesu tkáňové oxygenace, jejím důsledkem je vznik ulcerace.
Klinicky dělíme diabetickou nohu dle převažující příčiny na:
- neuropatickou,
- angiopatickou a
- neuroischemickou (smíšenou).
při diferenciální diagnostice vycházíme z anamnézy, kde hledáme známky neuropatie nebo angiopatie, dále z fyzikálního vyšetření, zejména inspekce se zaměřením na kožní poruchy, deformity a deformace, a z neurologického vyšetření dolních končetin, kdy zjišťujeme povrchovou a hlubokou kožní citlivost.
Kazuistika
Dne 1. 6. 2009 přišel na oddělení urgentního příjmu Fakultní nemocnice Hradec Králové 58letý muž s asi měsíc trvající gangrénou druhého prstu levé dolní končetiny. Muž byl dlouholetý diabetik (asi 10 let), léčený též pro arteriální hypertenzi, diabetes mellitus II . typu 6 let, léčený inzulinem. Defekt na prstu vznikl při špatném zastřihování nehtu na noze. (obr. 1)
Pacient byl přijat na chirurgické oddělení pro rozvíjející se septický stav – horečku, zimnici, třesavku – to vše způsobené neléčenou nekrózou. Potíže se špatným zastřižením nehtu měl pacient opakovaně, a proto i tentokrát poranění bagatelizoval. Přišel již s nekrotickým prstem a zánětem zasahujícím vysoko nad kotník. Na oddělení byl zajištěn antibiotiky a na vazografickém pracovišti byla provedena perkutánní transluminární angioplastika (PTA) s výsledkem obnovení pulsace do periferie. Zdravotní stav pacienta se horšil a byl zjištěn absces měkkých tkání v oblasti metatarzu. Dne 5. 6. 2009 musela být provedena amputace druhého a později i třetího prstu. Rána byla ponechána otevřená, ošetřována byla roztokem Betadine a zajištěna byla sterilním krytím. Po několika dnech byl pacient propuštěn do domácího ošetřování. Koncem června se objevila flegmona dorsa a chronická sepse levé dolní končetiny. Pacient
musel být znovu hospitalizován. Byla provedena nekrektomie a discize v místě flegmony. V důsledku hematemézy byla provedena gastroskopie, při níž byla zjištěna akutní nekróza jícnu. Bylo nutné zahájit podávání parenterální výživy. U pacienta byl zjištěn též minerální rozvrat. I přes četné převazy rány a léčbu antibiotiky došlo k progresi flegmony levé dolní končetiny. Vzhledem k diabetu, dlouhodobé malnutrici a prodělanému septickému stavu bylo 15. 7. 2009 nutné přistoupit k amputaci levé dolní končetiny v bérci. Byla preferována koleno šetřící operace pro lepší následnou rehabilitaci a možnost protézy. Po dvou týdnech byl pacient propuštěn do domácího ošetřování. Pahýl byl klidný.
Na začátku srpna došlo k pádu pacienta a poranění pahýlu.
Dne 3. 8. 2009 muselo proto dojít k reamputaci a další redukční operaci skeletu bérce. Následovala rehabilitace, pravidelné převazy rány a koncem roku byl pacient schopen chůze s protézou o francouzských holích. Na počátku roku 2010 přišel pacient do nemocnice znovu s rozvíjející se nekrózou třetího prstu pravé dolní končetiny a flegmonou okolních tkání. Přestože tentokrát nic neponechal náhodě a již u prvních příznaků vyhledal lékaře, došlo k rychlé progresi zánětu a rozvoji septického stavu. Dne 2. 3. 2010 musela být z vitální indikace provedena amputace bérce pravé dolní končetiny pod kolenem. Následovala rehabilitace na lůžku a později přeložení na rehabilitační kliniku. Pacient po dvou dnech udával bolest pahýlu a rána objektivně prosakovala. Bylo nutné přerušit rehabilitaci a následovaly každodenní převazy. Dne 20. 3. 2010 byla v oblasti sutury provedena nekrektomie, rána byla propláchnuta roztokem Betadine a byl zaveden rukavicový drén. Rána byla ošetřena Višněvského balzámem a sterilním krytím. (obr. 2) Na přání pacienta (mého blízkého rodinného příslušníka) a po domluvě s jeho ošetřujícím lékařem mi bylo umožněno účastnit se každodenních převazů na chirurgické ambulanci a samostatně provádět ošetřování rány v rámci domácí péče. Pacient byl plně odkázán na invalidní vozík a již pouhá přítomnost blízké osoby při převazech na chirurgii byla pro něho povzbuzením a psychickou oporou.
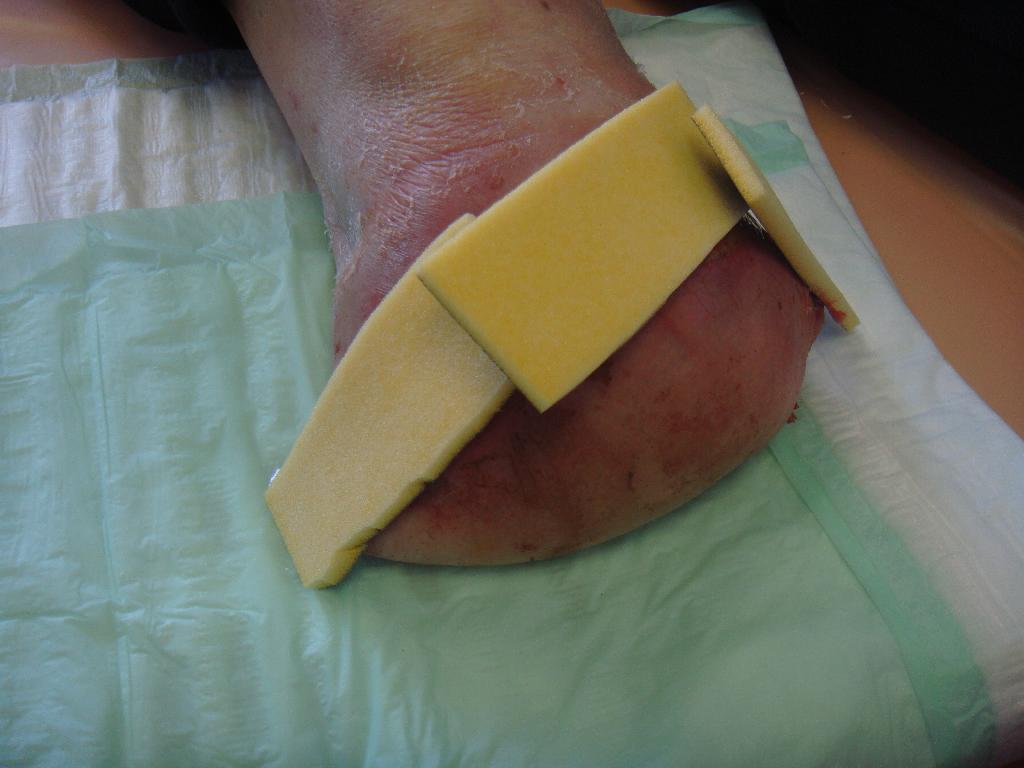
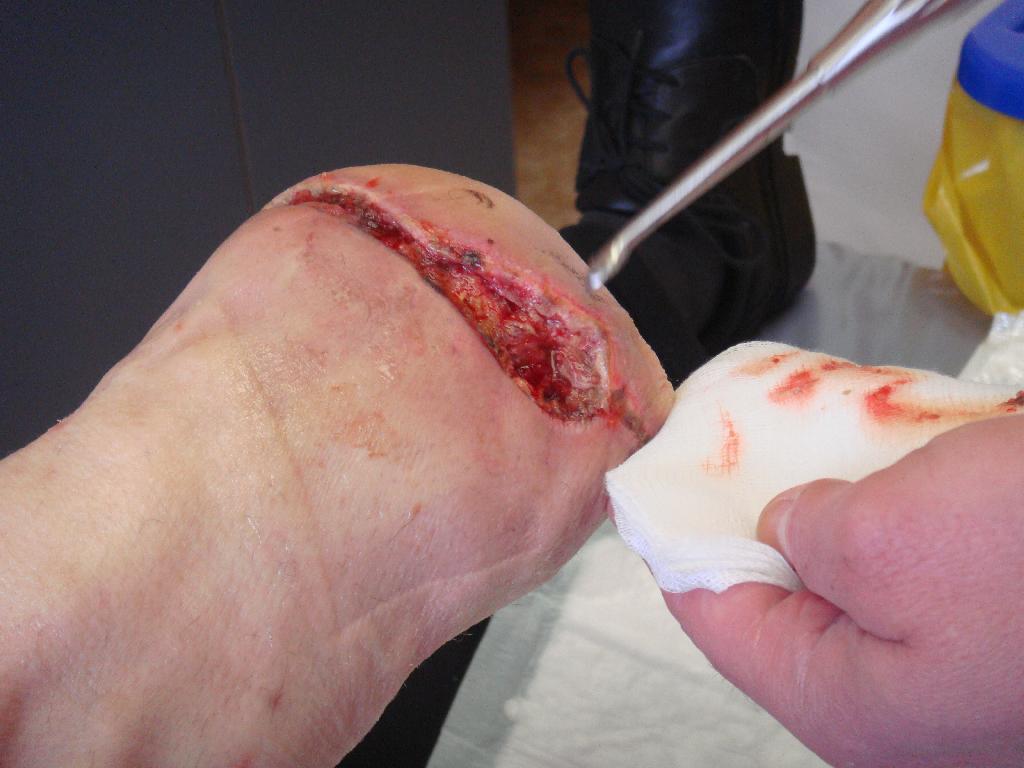
Po čtyřech dnech byla rána stále otevřená, zanícená se sekrecí, stehy musely být již dříve rozrušeny. V ráně byla objevena rezistence s hnisem. Proto jsme zvolili nový postup při ošetřování. Po oplachu a vyčištění rány sterilním roztokem Prontosanu byla jako první volba terapeutického krytí zvolena Askina Calgitrol Ag. Ta se skládá ze dvou vrstev: vrstvy absorpční polyuretanové pěny, zajišťující absorpci sekretu z rány, a vrstvy alginátu s iontovým stříbrem, působící antibakteriálně. Je-li v ráně sekret, přispívá k udržení vlhkého prostředí a podporuje přirozené hojení rány. Krytí přikládáme tak, aby na ránu přiléhalo plochou s obsahem stříbra (černý povrch). Krytí může být ponecháno na ráně až týden nebo do doby, než obvaz nasákne sekretem z rány. (obr. 3) Dne 28. 3. 2010 však byla rána i nadále otevřená, zanícená, objevily se drobné nekrózy a dehiscence. (obr. 4) Z důvodu nehojící se rány bylo zvoleno druhé terapeutické krytí. Nejprve byl proveden oplach Prontosan roztokem, který napomáhá k uvolnění a odstranění povlaku z rány. Poté proběhla exkochleace a vyplnění rány Prontosan gelem s cílem povrch rány trvale zvlhčit a zajistit dokonalé čištění a dekonta-minaci rány. Rána byla dále překryta sterilním krytím s aktivním uhlím Askina Carbosorb skládajícím se ze tří vrstev: bílé savé vrstvy vyrobené z netkaného viskózového hedvábí, polyamidu a polyesteru, dále vrstvy obsahující aktivní uhlí a zevní netkané vrstvy viskózového hedvábí a polyamidu. Askina Carbosorb absorbuje výpotek zároveň s bakteriemi a páchnoucími látkami, které se zachytí na látce s aktivním uhlím. Askina Carbosorb se přikládá tlustou bílou plochou, černá je na povrchu. U ran s velkou sekrecí se vyměňuje nejméně jednou
za 24 hodin, u neinfikovaných ran jednou za dva dny. (obr. 5, 6) Zpočátku byla rána převazována každý den, byla prováděna exkochleace rány, vyčištění Prontosanem, ránu jsme vyplnili Prontosan gelem, suché okolí pahýlu jsme promazávali Ialugenem Plus nebo olejíčkem. Ke krytí rány byl použit Askina Carbosorb.
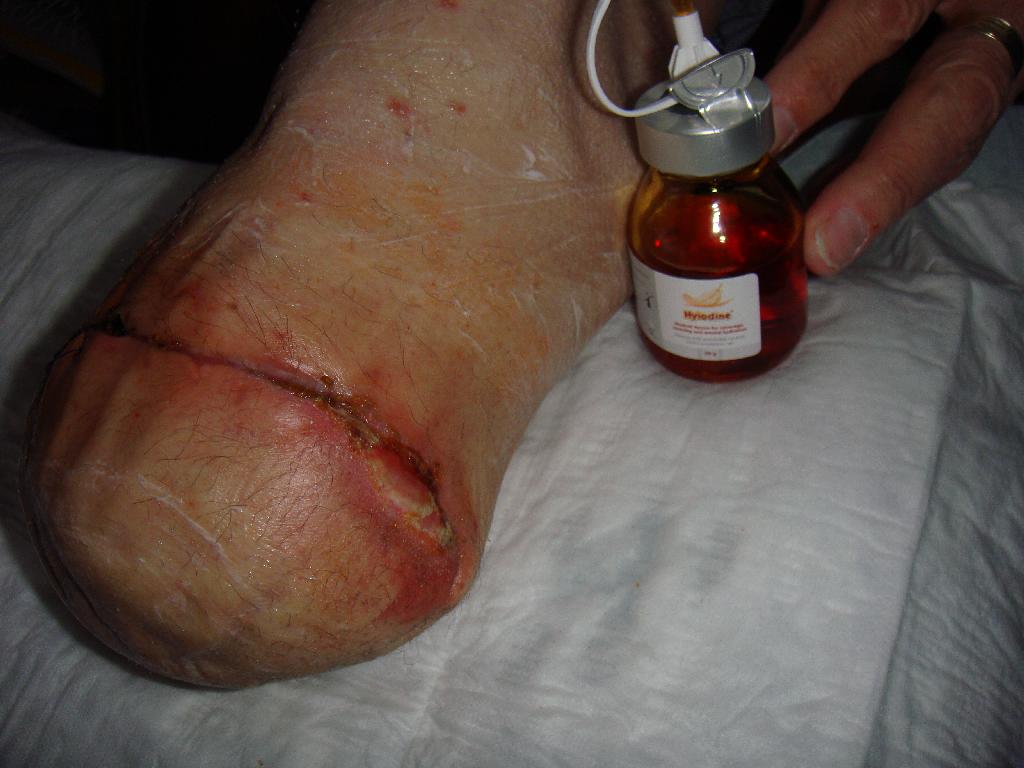
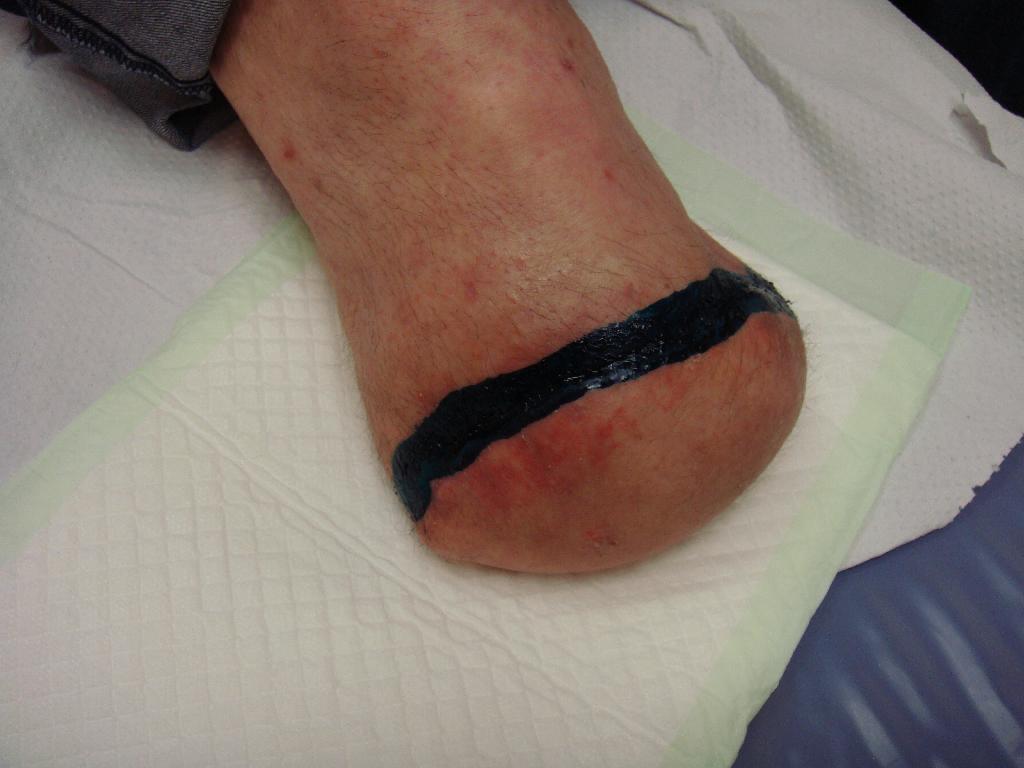
Defekt se hojil jen pomalu a okraje rány se stále nedařilo zacelit. Z obavy z možného opětovného vzniku abscesu nebyla rána sešita a bylo přistoupeno k alternativní metodě scelení rány – okraje rány byly v období 21. 4. – 5. 5. 2010 stahovány náplastí Steri-strip. (obr. 7) Použitím Steri-stripu bylo docíleno stažení rány na půlce defektu, a proto mohlo 5. 5. 2010 dojít k sešití rány. (obr. 8) Větší část rány se úspěšně zhojila a na zbývající nezhojenou část byl aplikován Hyiodine – sterilní viskózní roztok yaluronátu sodného. Má červenohnědou barvu. Obsahuje jód, který brání rychlému rozpadu hyaluronátu sodného bakteriemi přítomnými v ráně a okolí. Používá se ke krytí, čištění a hydrataci hlubokých ran a kožních defektů. (obr. 9) Vlastní ložisko rány se zmenšilo a vyčistilo, nicméně dne 16. 5. 2010 bylo nutno od aplikace Hyiodine ustoupit, protože okolí rány vykazovalo alergickou reakci na tento přípravek. (obr. 10) Na zarudlé okolí rány byla použita mast Calcium panthotenicum, rána byla kryta pouze sterilním krytím. Postupem času se rána hojila, vzhled defektu zlepšoval, od 26. 5. 2010 byla rána zacelena natolik, že mohla být kryta pouze Novikovem (Solutio Novikov). (obr. 11, 12) Výsledkem popsané léčby byly zhojené pahýly pacienta po amputaci obou dolních končetin. Díky tomu nemuselo dojít k reamputaci nad kolenem, které jsme se neustále obávali. S pomocí dvou protetických náhrad dolních končetin je pacient za pomoci francouzských holí schopen samostatného pohybu a chůze do schodů. Zachování kolenního kloubu a protetické náhrady mu umožňují i řídit auto upravené na ruční řízení.
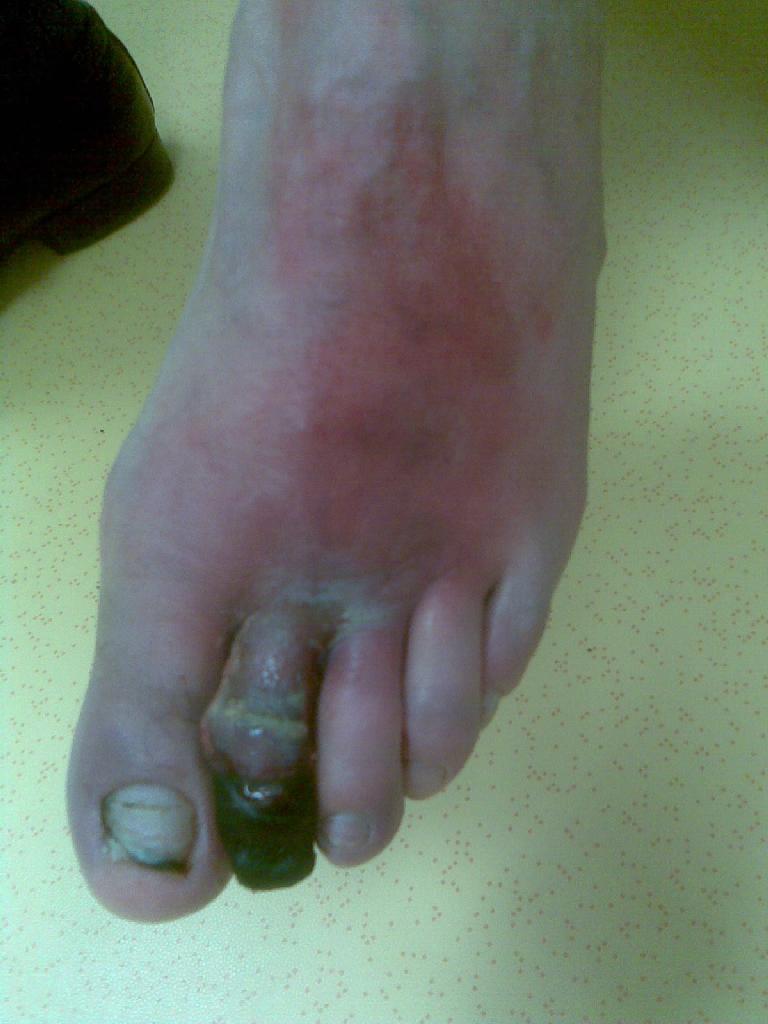
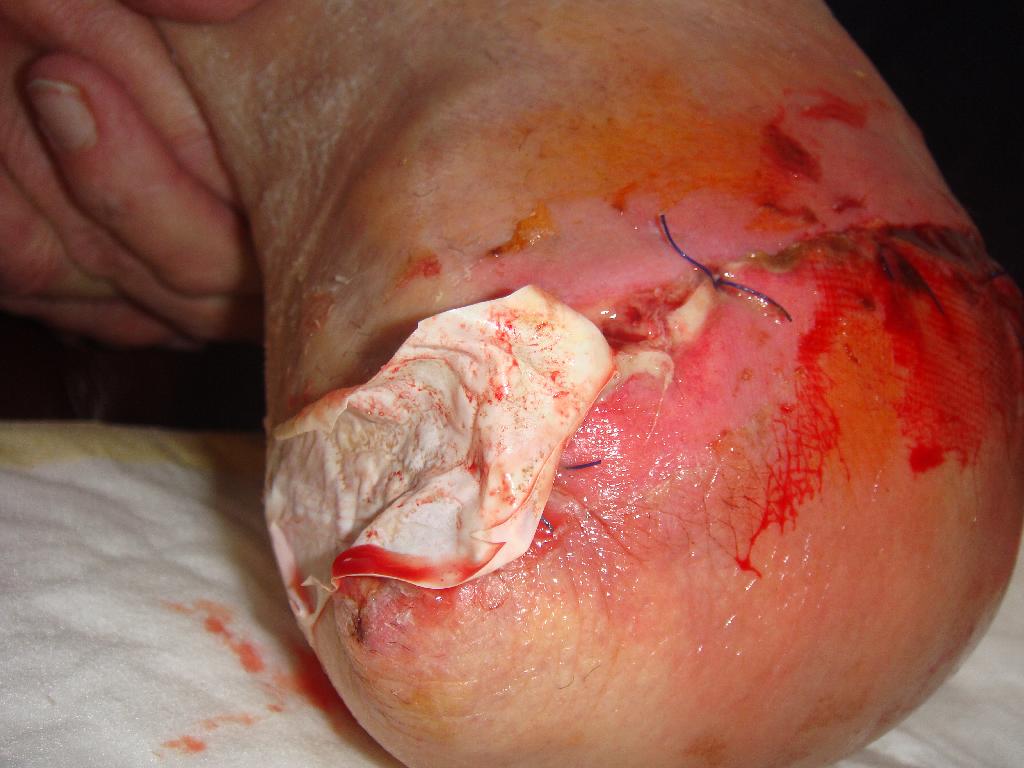
Obr. 1 Nekróza prstu. Obr. 2 Rána s rukavicovým drénem. Obr. 3 Přiložení stříbra.
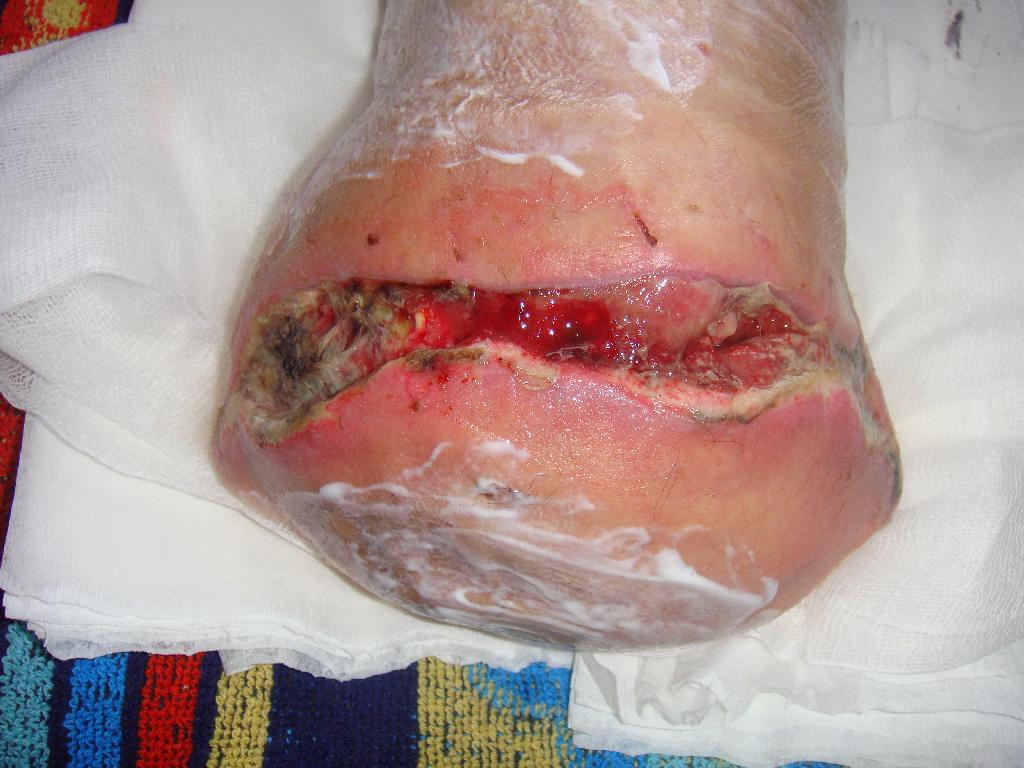
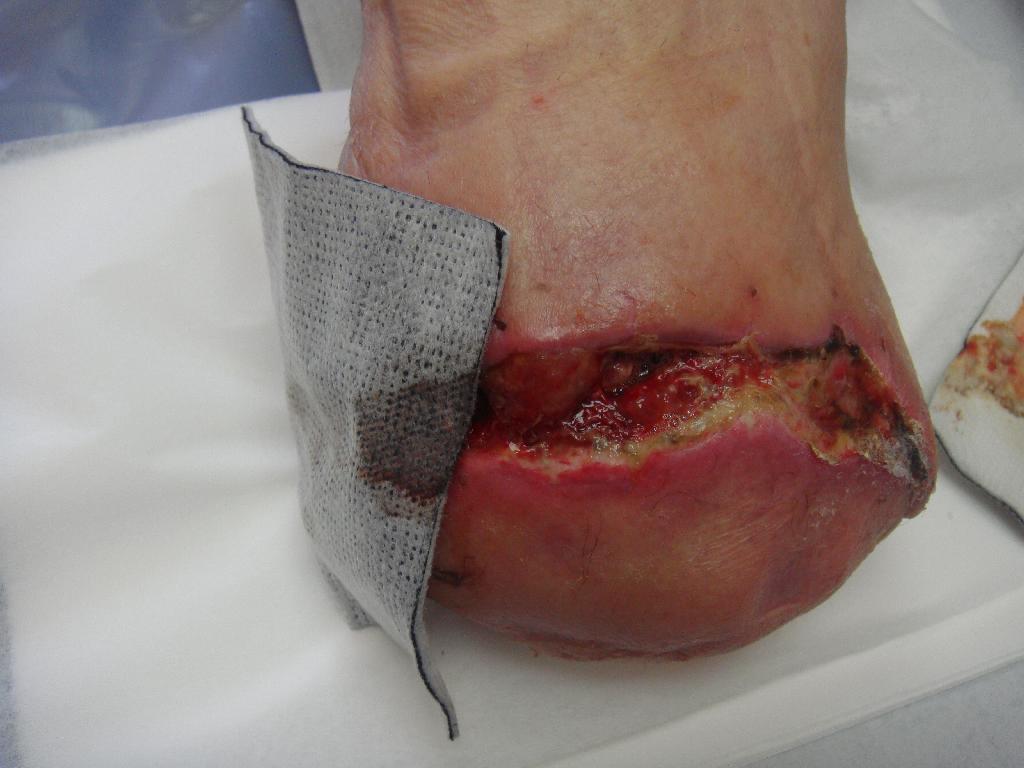
Obr. 4 Otevřená rána. Obr. 5 Přikládání aktivního uhlí. Obr. 6 Exkochleace
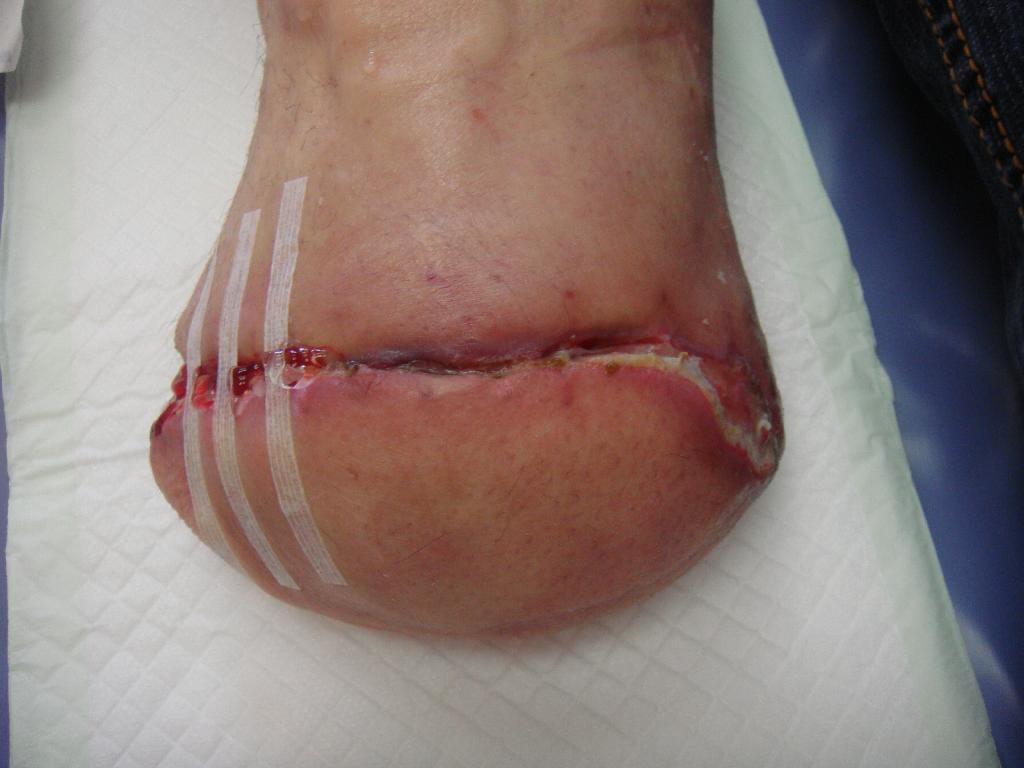
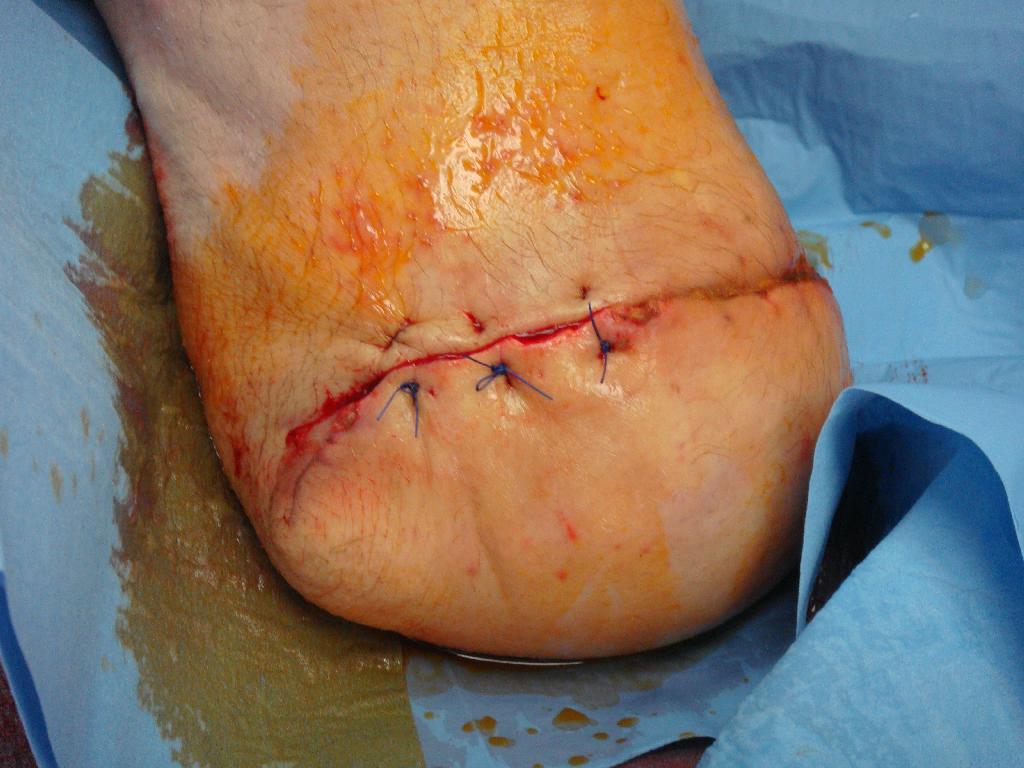
Obr. 7 Použití náplasti Steri-Strip. Obr. 8 Sešití rány. Obr. 9 Použití Hyiodine.
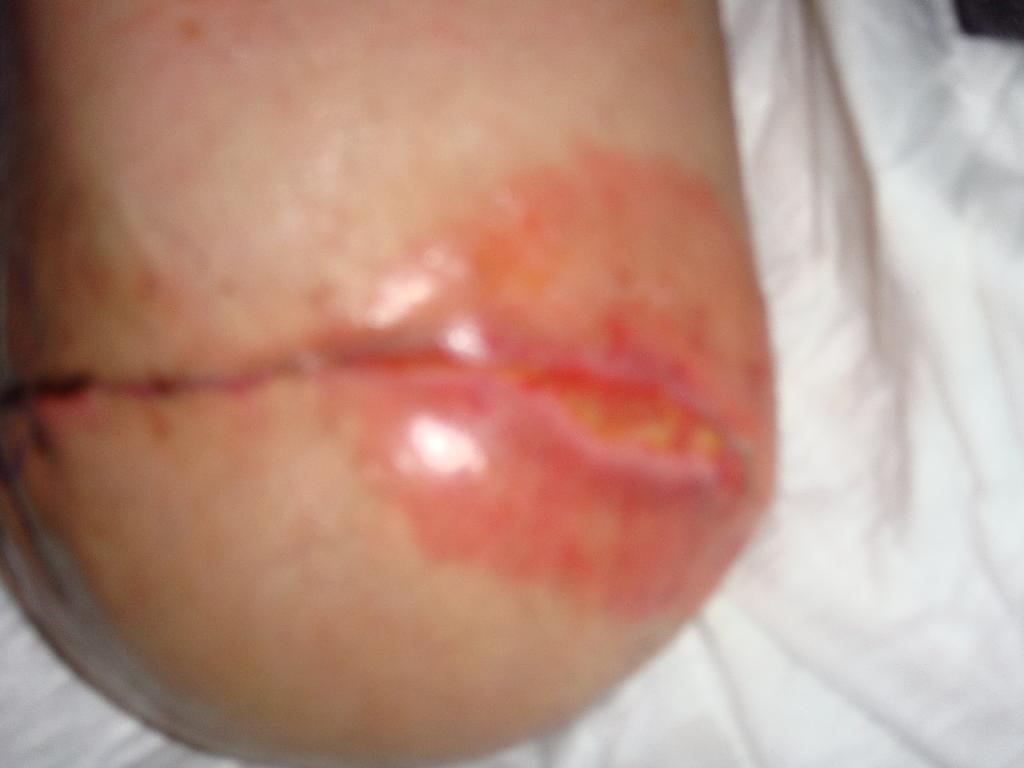
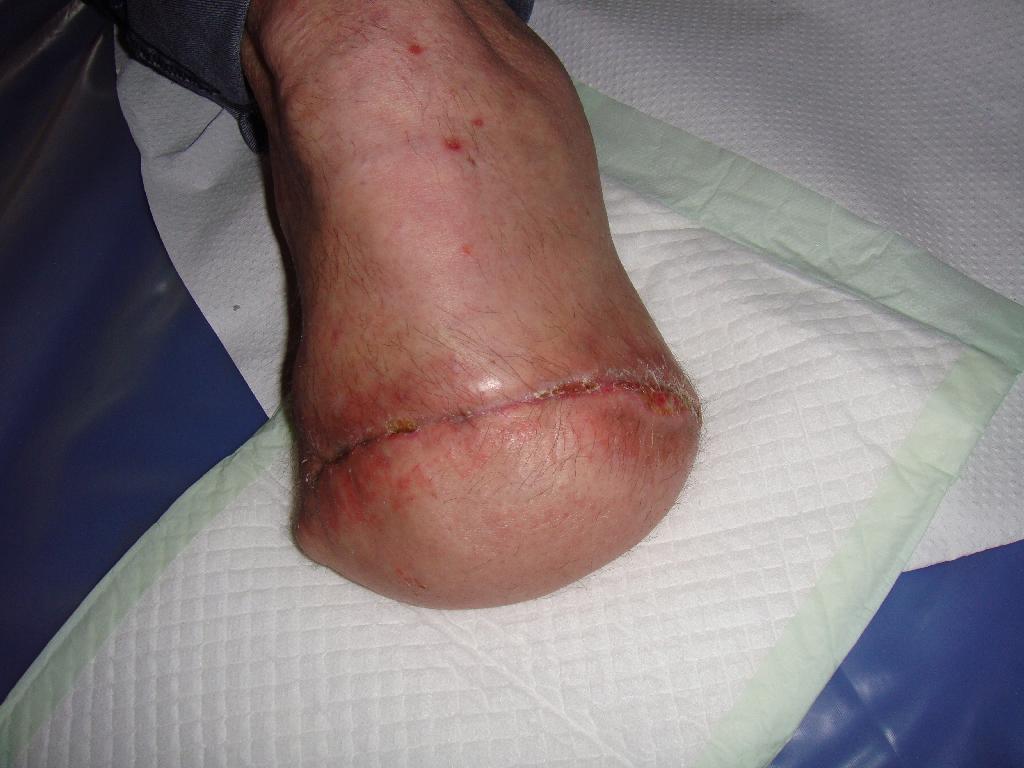
Obr. 10 Alergická reakce. Obr. 11 Zhojení rány. Obr. 12 Překrytí Novikovem.
Milena Bojčuková, Neurochirurgická klinika – JIP, FN Hradec Králové
Další články v tomto čísle
- Ošetřovatelská péče o pacienty s tracheostomií
- Význam registrace pro sestry
- LIKE
- Závistí se člověk nesmí nechat zničit
- Diabetická retinopatie
- Edukace diabetiků
- Odborná příprava sester-mentorek pro ošetřovatelskou praxi a její význam
- Význam edukace u pacientů s diabetem
- Edukační program perioperační péče ve FN Brno
- Asepsa v operačných sálach - vec profesionality a svedomia