


Číslo 4 / 2013
Specifika péče o pacienta po transplantaci jater
Souhrn: Transplantace jater je komplexní léčebná metoda, při níž jsou z těla příjemce odstraněna nemocná játra a na jejich místo jsou přenesena játra dárcovská. Článek se zabývá pooperační péčí o transplantované pacienty, která probíhá v prvních pooperačních dnech výhradně na Klinice anesteziologie, resuscitace a intenzivní péče pražského Institutu klinické a experimentální medicíny (IKEM). Transplantace jater patří v současné době k plně akceptované léčebné metodě ireverzibilního selhání jater.
Klíčová slova: transplantace - sestra -pacient - játra - jaterní selhání.
Summary: Liver transplantation is a complex curative method, when dysfunctional liver is removed from a recipient's body and donor's liver is transferred on its place. The article deals with both the preoperative and the postoperative care of transplanted patients. The preoperative and postoperative care are under way mainly at the Clinic of anesthesiology, resuscitation and intensive care in Prague IKEM during the first postoperative days. At present the liver transplantation belongs to the fully accepted curative method of the irreversible failure of liver.
Keywords: transplantation - nurse - patient - liver - failure of liver.
Úvod
Transplantace jater je v současné době zavedená, klinicky úspěšná metoda léčby ireverzibilního akutního a chronického selhání jater. První transplantace jater u člověka byla provedena v roce 1963. Po prvních méně úspěšných pokusech v polovině 60. let došlo k zásadnímu zlomu v období zavedení cyklosporinu do imunosupresivních schémat okolo roku 1979. Od 80. let 20. století se stala transplantace jater běžnou léčebnou metodou jaterního selhání. (5, 6)
V ČR se transplantacemi jater zabývají dvě transplantační centra, a to Centrum kardiovaskulární a transplan-tační chirurgie v Brně a Institut klinické a experimentální medicíny v Praze (IKEM). (6) V roce 2010 bylo v ČR provedeno 102 transplantací jater. Od začátku roku 2011 do konce října bylo transplantováno 72 jater, a to jak v pražském IKEM, tak v brněnském transplantačním centru. (2)
Cílem léčby transplantací jater je záchrana a prodloužení života a v neposlední řadě též zlepšení jeho kvality. V současnosti se provádí výlučně ortotopická transplantace, kdy jsou játra nemocného vyňata z břišní dutiny a na jejich místo jsou vložena játra dárce. Celá operace musí být provedena rychle, protože játra dárce nesmějí být ponechána mimo tělo bez oběhu déle než 12 hodin. Vlastní transplantace je velice složitý chirurgický zákrok. Na operaci navazuje specializovaná pooperační péče, postupná rehabilitace a návrat do běžného života. K zachování dobré funkce transplantovaných jater je nezbytná celoživotní léčba, jejímž základem je podávání léků bránících odhojení přenesených jater - tzv. imunosupresiv. (3, 5)
Historie
První transplantaci jater uskutečnil v roce 1963 v americkém Denveru Thomas Starzl. Příjemcem byl tříletý chlapec s biliární atrézií, který však zákrok nepřežil pro nezvladatelnou poruchu hemokoagulace. Tomuto zákroku předcházela dlouholetá experimentální práce na zvířatech. První úspěšnou transplantaci jater provedl Starzl až v roce 1967. Pacientka po zákroku přežívala 400 dní, poté podlehla diseminovanému tumoru. (5)
Druhý program transplantace jater na světě byl zahájen již o rok později na cambridgeské univerzitě. Přesto v té době bylo jednoleté přežívání pacientů po transplantaci jater okolo 30 %. Postupně docházelo ke zlepšování techniky odběru jaterního štěpu, zvyšovala se též kvalita předoperační i pooperační péče, což vedlo ke zvýšení přežívání transplantovaných. K zásadnímu zlomu však došlo až v období zavedení cyklosporinu A do imunosupresivních schémat okolo roku 1979. Od 80. let 20. století se stala transplantace jater běžnou léčebnou metodou jaterního selhání. (5, 6)
V tehdejší Československé socialistické republice byla první klinická transplantace jater provedena v roce 1983 v Brně profesorem Kořístkem. Příjemcem byl pacient s tumorem jater, který je dosud naživu a je tak nejdéle přežívajícím pacientem s transplantovanými játry v České republice. V tehdejším IKEM dostaly přednost transplantace srdce a pankreatu, a tak se zde játra transplantují až od roku 1995. (5)
Indikace a kontraindikace transplantace jater
Mezi nejčastější indikace k transplantaci jater patří:
a) akutní jaterní selhání, a to např. na podkladě intoxikace (např. paracetamolem) či metabolické poruchy (např. morbus Wilson). Pacient je v tomto případě zařazen do urgentního pořadí na čekací listině a tím pádem má přednost před ostatními čekateli.
b) chronická jaterní nedostatečnost, což bývají obvykle pacienti s pokročilou jaterní cirhózou. Nejčastějšími příčinami cirhózy jater je alkoholické poškození jater, virová onemocnění (HCV, HBV) či cholestatická onemocnění jater (primární sklerotizující cholangoitida).
c) jiné indikace, jako je např. primární tumor jater. (1, 4)
Kontraindikací transplantace jater je nekontrolovatelná sepse, nekontrolovatelná nitrolební hypertenze a další těžké komorbidity. Vždy je třeba zohlednit psychickou i sociální stránku daného pacienta (předchozí alkoholismus či sebevražedné sklony, sociální zázemí). (1)
Chirurgické techniky transplantace jater
V současné době se provádí několik technik transplantace jater, ale stále převažuje transplantace jater z mrtvého dárce - tzv. kadavera, od kterého se odebírají játra po stanovení mozkové smrti. Některá transplantační centra provádějí odběr jater od dárců s nebijícím srdcem - výsledky transplantací jater od těchto dárců jsou ovšem horší.
Rozlišujeme více typů chirurgických technik, a to transplantaci celých jater (full-size liver transplantation), transplantaci části jater od mrtvého dárce (reduced-size liver transplantation), transplantaci jednoho dárcovského orgánu, který je rozdělen pro dva příjemce (split-liver transplantation) či transplantaci části jater od živého dárce (living-related liver transplantation). (5)
Pro urgentní transplantaci je možné použít jinoskupinový kompatibilní jaterní štěp, není-li žádný stejnoskupinový dárce (0 jako univerzální dárce, AB jako univerzální příjemce). Podmínkou této transplantace je podávání erytrocytové masy krevní skupiny shodné s krevní skupinou transplantátu. Rizikem u těchto transplantací je možná hemolýza u příjemce. Jinou možností u urgentní transplantace jater je použití jinoskupinového nekompatibilního jaterního štěpu, kdy musí být pacientovi před samotnou transplantací provedena plazmaferéza, aby bylo dosaženo nejnižšího titru protilátek - hemaglutininu, tím se předejde hemolýze a poškození štěpu. (3, 6)
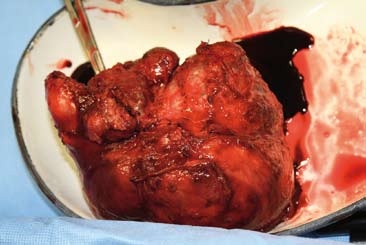
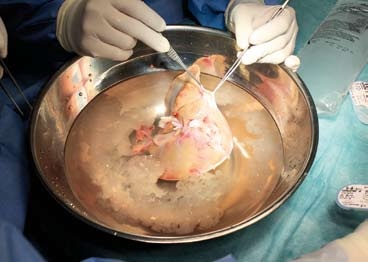
Vlastní transplantace jater
Transplantace jater má tři fáze - odběr orgánu od dárce, odstranění nemocných jater příjemce (hepatektomie) a transplantace dárcovských jater. Vlastní operaci předchází podrobné vyšetření potenciálního dárce. Jaterní štěp se většinou získává z mrtvého dárce, kadavera. Dárcovský orgán se musí před implantací příjemci upravit, to se nazývá „back table" a zahrnuje např. revizi žlučovodu či očištění žilních přítoků od zbytků bránice. Tato důležitá fáze transplantace probíhá před přenesením jater do těla příjemce. (5)
Před samotným výkonem je pacient - příjemce přijímán na Kliniku hepatologie pražského IKEM, kde probíhá poslední předtransplantační vyšetření a samotná příprava nemocného na výkon. Transplantace jater je přibližně 6 až 12 hodin trvající chirurgický výkon. Pacient je uložen na operační stůl v poloze na zádech. Jsou mu zajištěny dýchací cesty (obvykle endotracheální intubací), centrální žíla, zaveden periferní žilní a arteriální katetr. Dále se zavede nazogastrická sonda, permanentní močový katetr a rektální teplotní čidlo. Obecně se dá říci, že transplantace jater zahrnuje tři fáze - hepatektomii příjemce, revaskularizaci dárcovského štěpu a rekonstrukci žlučových cest. (1)
Při tomto zákroku jsou nejprve z těla příjemce odstraněna játra - hepatektomie, což je považováno za chirurgicky nejnáročnější část transplantace. Při samotné transplantaci se užívá techniky piggy-back, kdy se žíly jater našívají jako „batůžek" na dolní dutou žílu, poté je provedena anastomóza arteria hepatica a naposledy anastomóza žlučovodů, většinou koncem ke konci (tzv. end-to-end). Po celou dobu výkonu a především v jeho preanhepatické fázi je nemocný ohrožen velkou krevní ztrátou v důsledku koagulopatie doprovázející většinu jaterních onemocnění. (1, 6) Výkon je prováděn v celkové doplňované anestezii. Standardně se k operaci objednává z transfuzní stanice 7-10 TU resuspendovaných erytrocytů, 25 TU mražené plazmy (což není počet maximální, ale ani minimální) a v některých případech též trombocytový koncentrát. (1)
Vzhledem k tomu, že v České republice jsou dvě pracoviště, která provádějí transplantace jater (IKEM, Praha a CKTCH, Brno), existují dvě čekací listiny a dva odběrové regiony, pro které platí následující alokační kritéria: pokud je čekatel v urgentním pořadí a dárce je z téhož regionu, je štěp poskytnut tomuto čekateli. Pokud není v regionu dárce urgentní čekatel, ale je urgentní čekatel ve druhém regionu, je štěp určen tomuto urgentnímu čekateli. Dále není-li v obou listinách čekatelů urgentní čekatel, dostává štěp čekatel téhož regionu, ve kterém je dárce orgánu, a konečně pokud není v regionu dárce čekatel, je štěp nabídnut pro příjemce z druhého regionu. (6)
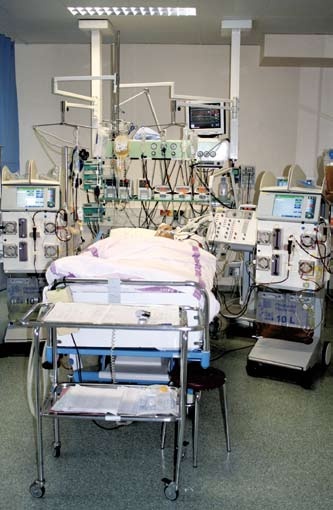
Specifika pooperační péče na ARO
Časná pooperační péče o pacienty po transplantaci jater je v hlavních směrech podobná péči o pacienty po velkých břišních výkonech. Úspěch samotné transplantace je ovlivněn průběhem operace, přidruženými onemocněními a v neposlední řadě také specializovanou pooperační péčí probíhající první dny na Klinice anesteziologie, resuscitace a intenzivní péče. (1)
Po převzetí z operačního sálu se u pacienta kontinuálně monitoruje především EKG křivka, tepová frekvence, arteriální krevní tlak, centrální žilní tlak, nitrobřišní tlak, tělesná teplota, parametry ventilace a oxygenace, výdej moče, krevní ztráty z operační rány i ze zavedených drénů. V komplikovaných případech je často nutné monitorovat hemodynamické parametry (u nás pomocí přístroje LiDCO).
V pravidelných intervalech se kontrolují arteriální krevní plyny (ASTRUP) včetně koncentrace elektrolytů, glykémie a laktátu; dále jaterní testy (AST, ALT, ALP, GMT, bilirubin atd.), krevní obraz, koagulační parametry (Quick, aPTT, AT III), renální funkce (kreatinin clearence, kreatinin, urea), hladina podávaných imunosupresiv. Zpravidla třikrát týdně se provádí kultivační vyšetření moče, sputa, odpadů z drénu. Standardně je ihned po příjezdu z operačního sálu prováděno rentgenové vyšetření srdce a plic, do 6 hodin po výkonu ultrazvukové dopplerovské vyšetření jaterního štěpu.
Z invazivních vstupů má nemocný zaveden centrální žilní katetr, arteriální katetr, nazogastrickou, popř. i nazojejunální sondu, permanentní močový katetr a periferní žilní katetr. Dýchací cesty jsou zpravidla zajištěny endotracheální kanylou, která slouží k provádění umělé plicní ventilace. Z ošetřovatelského hlediska je důležitá intenzivní dechová rehabilitace zahrnující podávání nebulizace v pravidelných intervalech k usnadnění uvolnění sekretu z dýchacích cest, vibrační masáže, polohování a dokonalé odsávání jak z dolních, tak i horních dýchacích cest. Cílem je vždy časná extubace. Na Klinice anesteziologie, resuscitace a intenzivní péče zůstává nemocný několik dnů. Pokud se pooperační průběh vyvíjí bez komplikací, je pacient přemístěn na jednotku intermediální péče. Poté je přeložen na standardní lůžko na Klinice hepatologie, kde stráví 3-4 týdny, než je propuštěn do domácí péče. (1, 5)
fota: Mgr. Jiří Čáp
Komplikace transplantace jater
Tato komplexní léčebná metoda je zatížena řadou více či méně závažných komplikací. Nejvíce komplikací se objevuje v prvních dnech a týdnech po transplantaci. Obecně se soudí, že až 75 % nemocných, kteří zemřou v souvislosti s transplantací jater, podlehne některé z komplikací v průběhu prvních dvou měsíců. Některé komplikace vyplývají z technicky složitého operačního zákroku prováděného u nemocných v těžkém stavu, jiné vycházejí z dlouhodobé a často intenzivní imunosupresivní terapie.
Komplikace jaterní transplantace se dají rozdělit do několika skupin, a to na chirurgické (např. krvácení, trombóza a. hepatica, biliární stenóza nebo leak žlučovodu) a infekční (infekce rány, virové infekce - cytomegalovirová infekce). Další komplikací je rejekce transplantovaného orgánu. Z jiného hlediska je možné komplikace dělit na rané a pozdní.
Akutní rejekce (odmítnutí) transplantovaného orgánu je proces, při kterém imunitní systém příjemce poškozuje transplantovaný orgán. Tato komplikace se vyskytuje u 30-60 % transplantovaných a nejčastěji se odehraje v prvních 3 měsících od operace, může k ní však dojít i kdykoliv později. K potvrzení diagnózy akutní rejekce slouží jaterní biopsie, která se provádí pod sonografickou kontrolou. (2, 3, 5, 6)
Závěr
Transplantace jater je úspěšná zavedená metoda zachraňující život pacienta s akutním nebo chronickým selháním jater. Jednoroční přežívání pacientů po transplantaci jater provedené v IKEM přesahuje 90 %, pětileté přežívání se blíží 85 %. (2) Přesto transplantace jater zůstává náročnou nitrobřišní operací, vedenou u závažně nemocného člověka a kladoucí mimořádně velké nároky na celý transplantační tým, jehož nedílnou součástí jsou i sestry. (6)
Mgr. Eva Pfefferová, Katedra záchranářství a technických oborů, Fakulta zdravotnických studií, ZČU v Plzni + Klinika anesteziologie, resuscitace a intenzivní péče, IKEM, Praha
Mgr. Monika Potěšilová, Klinika anesteziologie, resuscitace a intenzivní péče, IKEM, Praha
Literatura:
1.Kieslichová E, Wohl P. Fulminantní selhání jater - patofyziologie, konzervativní a transplantační terapie. In: Zazula R. Ročenka intenzivní medicíny. Praha: Galén, 2005, 303 s. ISBN 8072623443.
2.Koordinační středisko transplantací - statistiky. [on line] aktualizace 8. 11. 2011 [cit 2011-28-11]. Dostupné z: http://www.kst.cz/web/?cat=4.
3. Lata J, Vaňásek T et al. Kritické stavy v hepatologii. 1. vyd. Praha: Grada, 2005, 168 s. ISBN 80-247-0404-8.
4. Trunečka P. Indikace k transplantaci jater. Postgraduální medicína. 2002, roč. 3, č. 2, s. 79-84. ISSN 1212-4184.
5. Trunečka P, Adamec M et al. Transplantace jater. 1. vyd. Praha: Karolinum, 2009, 290 s. ISBN 978-80-246-1671-1.
6. Třeška V et al. Transplantologie pro mediky. 1. vyd. Praha: Karolinum, 2002, 125 s. ISBN 80-246-0331-4.
Recenzovali
Mgr. Lenka Drahošová, Katedra zdravotnických studií, Vysoká škola polytechnická Jihlava
MUDr. Vladimír Mejzlík, vedoucí transplantačního odd. 14, Centrum kardiovaskulární a transplantační chirurgie Brno
Další články v tomto čísle
- Negativní emoce způsobují nemoce
- Kaplan není "servisman" pro věřící
- Rozhovor s garantkou vzdělávání občanského sdružení Seppia Mgr. Helenou Michálkovou, Ph.D.
- Alternativní rehabilitační metody
- Body trojího účinku: metoda, kterou můžeme využít při každé terapii a úroveň naší péče se dostává o pár stupňů výš
- Léčba vlastními buňkami už není hudba budoucnosti
- Péče o děti se zevním fixátorem
- Naše zkušenosti s využitím minimálně invazivních podpor oběhu u nemocných s kardiogenním šokem
- Vlastnosti a dovednosti sester z pohledu sester a pacientů
- VOŠZ a SZŠ v Ústí nad Labem











