


Číslo 4 / 2014
Riziko institucionalizace hospitalizovaných seniorů
Souhrn: Článek se zabývá fenoménem institucionalizace seniorů, kteří jsou hospitalizováni v nemocniční péči a z nejrůznějších důvodů putují po ukončení léčby do další instituce. Byl zkoumán vliv sedmi rizikových faktorů na riziko institucionalizace a autor se rovněž zamýšlel, jak tento jev účinně potlačit.
Klíčová slova: senioři – institucionalizace – hospitalizace.
Risk of the institutionalization in hospitalized elderly patients
Summary: This paper explores the phenomenon of institutionalization of elderly people who are hospitalized in the hospitals and for various reasons wander after treatment in other institutions. It was examined the influence of the seven risk factors on the risk of institutionalization and the author thought for how this phenomenon effectively suppress.
Keywords: elderly patients – institutionalization – hospitalization.
Úvod
Je všeobecně známým faktem, že střední délka lidského života se prodlužuje. Podle Českého statistického úřadu v roce 2012 činila 80,9 roku u žen a 75 let u mužů. Zároveň se zvyšuje podíl starých lidí ve společnosti, v roce 2013 byla v České republice věková populace 65+ zastoupena 15,9 %, což činí oproti roku 1989 nárůst o 3,5 % (European health for all database, 2013). Tento lineární trend má za následek, že finanční, personální a materiální nároky na zdravotní a sociální péči o seniory jsou stále vyšší, protože ti budou v budoucnu tvořit stále větší část klientely využívající zdravotních a sociálních služeb zařízení.
Senioři jako pacienti jsou specifickou skupinou, a to jak pro svou velkou heterogenitu v oblasti potřeb, tak v typické charakteristice nemocnosti. Narůstá celková prevalence nemocí, senioři bývají velmi často polymorbidní, je u nich přítomna porucha adaptability a soběstačnosti, nemoci přecházejí do chronicity a na jejich vznik a průběh mají velký vliv sociální faktory (Topinková, 1998). Časně a mnohdy zbytečně institucionalizovaní pacienti se pak stávají na organizaci, která by jim měla pomoci, zcela závislí a přestanou být schopni žít normálním způsobem života, narušují se i běžné sociální interakce (Vávrová, 2009).
Do nemocnice je zhruba třetina geriatrických pacientů přijímána v dobrém funkčním stavu, další třetinu tvoří pacienti se ztrátou soběstačnosti, často osamělí a neschopní postarat se o sebe sami doma. Pro ně hospitalizace neznamená zásadní zlepšení funkčního stavu, plní roli zejména ošetřovatelskou a sociální. Poslední třetinu tvoří „praví geriatričtí pacienti“, křehcí, multimorbidní či oproti mladšímu věku klinicky atypičtí (Weber, 2005).
Náš výzkum se zaměřil na vliv sedmi definovaných rizikových faktorů, které determinují častější a dřívější institucionalizaci hospitalizovaných seniorů. Podle českých i zahraničních autorů jsou těmito faktory imobilita (komplikované fraktury, vznik dekubitů, hypostatická pneumonie…), malnutrice (zhoršení soběstačnosti, nehojící se rány…), rehospitalizace (zhoršení kognitivních funkcí, hospitalismus…), žije-li senior sám (absence sociálních kontaktů vedoucí k depresím…), nespolupráce (demence a nemožnost žít doma…), inkontinence moči (větší potřeba ošetřovatelské péče, sociální izolace, poruchy kožní integrity…) a polyfarmakoterapie (nežádoucí účinky polypragmazie…).
Cíle výzkumu
Hlavním cílem našeho výzkumu bylo zjistit, zda rizikové faktory a jejich počet ovlivňují další pobyt seniorů po propuštění z Interní kliniky Fakultní nemocnice Ostrava (IK FNO) ve smyslu nově vzniklé závislosti na instituci – institucionalizaci. Dílčím cílem bylo zjistit, zda jsou více institucionalizováni muži nebo ženy.
Soubor a metodika
Výzkum probíhal v druhé polovině roku 2012 a výchozí soubor tvořilo 248 seniorů ve věku 75 let a více hospitalizovaných na IK FNO během tří měsíců. Vzorek tvořilo 166 žen a 82 mužů, žen byla tedy výrazná většina. Jako institucionalizovaní byli označeni senioři, kteří přicházeli z domu či domova pro seniory a odcházeli do léčebny dlouhodobě nemocných, jiného zdravotnického zařízení či na jiné oddělení. Jako nově institucionalizovaní pacienti byli tedy chápáni ti, kteří se ze svého „domácího“ prostředí nevracejí zpět „domů.“ Zemřelí pacienti byli vyřazeni. Bylo tedy vybráno 209 hospitalizovaných seniorů. Institucionalizovaných seniorů bylo 63, neinstitucionalizovaných 149.
Jako výzkumná metoda bylo použito studium a analýza zdravotnické dokumentace. Zjištěná data byla zpracována pomocí popisné a induktivní statistiky. Byly vysloveny nulové hypotézy (H01: Počet rizikových faktorů neovlivňuje významně institucionalizaci, H02: Výskyt jednotlivých rizikových faktorů je u institucionalizovaných i u neinstitucionalizovaných stejný, H03: Počet institucionalizovaných žen a mužů je stejný), které byly testovány na hladině významnosti α 0,05 pomocí dvouvýběrového t-testu, Fisherova testu a chí-kvadrát testu.
Výsledky výzkumu
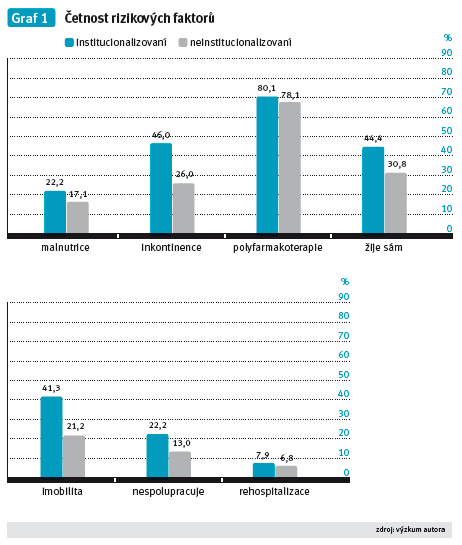
Průměrný počet rizikových faktorů činil u institucionalizovaných seniorů 2,65 a u neinstitucionalizovaných 1,93. Z celkového počtu institucionalizovaných bylo 42 žen (29,6 %), a 21 mužů (31,3 %). Četnost rizikových faktorů znázorňuje graf 1.
1. Bylo prokázáno, že počet rizikových faktorů významně ovlivňuje institucionalizaci (p-value 0,0004). Čím více je přítomno rizikových faktorů, tím je riziko institucionalizace větší. H01 byla zamítnuta.
2. Vliv jednotlivých faktorů na institucionalizaci byl prokázán u inkontinence (p-value 0,004) a imobility (p-value 0,003). Na hranici statistické významnosti skončily faktory žije sám (p-value 0,057) a nespolupracuje (p-value 0,094), u nichž lze předpokládat, že při rozšíření vzorku by se vliv prokázat podařilo. H02 byla zamítnuta pro inkontinenci moče a imobilitu, u ostatních rizikových faktorů nulovou hypotézu nebylo možné zamítnout.
3. Nebyl zjištěn statisticky významný rozdíl mezi institucionalizací mužů a žen (p-value 0,796). Muži i ženy jsou tedy institucionalizováni stejně. H03 nebylo možné zamítnout.
Diskuze
Jak se ukázalo, počet uvedených rizikových faktorů má významný vliv na institucionalizaci, takto postižení senioři jsou zavlečeni do bludného kruhu pobytu v nemocnici a léčebně dlouhodobě nemocných s krátkými mezizastávkami doma. Aby tomu tak nebylo, je třeba snažit se udržet seniora v co nejlepším funkčním stavu a co nejdéle v domácím prostředí. Podporovány by měly být zejména formy domácí péče a různé programy zlepšující schopnost sebepéče seniorů. Bohužel, často lze narazit na finanční bariéry, neboť služby jsou zpoplatněné a čím dál více seniorů žije na hranici chudoby. Na argument, že v systému zdravotně-sociální péče nejsou peníze, lze reagovat otázkou, zda vynaložené finance jsou alokovány správně a účelně. Politicky stále neprůchodné navýšení počtu lůžek následné péče na úkor lůžek akutních by systém výrazně zlevnilo. Podle Webera (2005) chybí deset tisíc takovýchto lůžek, dochází tedy k častému bedblockingu, kdy akutní lůžka suplují (ze sociálních důvodů či nedostatku míst v léčebnách) lůžka následná, a náklady astronomicky zbytečně narůstají.
Pro dobrou, kvalitní a bezpečnou péči o ohrožené seniory je nezbytná kooperace zdravotnických a ošetřovatelských pracovníků a rodiny seniora, aby zajistili potřebné biopsychosociální zázemí a vytvořili tak optimální prostředí a podmínky pro zamezení institucionalizaci či alespoň její oddálení. Zde však narážíme na chronický nedostatek pečujícího personálu, parciální pomocí je rozvoj dobrovolnických programů, důležitá je však jejich podpora příslušnými místy. O tom, že jedna sestra, mající na starost třicet pacientů, bude kooperovat asi stěží, netřeba polemizovat… Schopnost rodiny postarat se o seniora v domácím prostředí je pak limitována systémem příspěvků na péči, jejichž výše je naprosto nedostatečná. Vezmeme-li v úvahu náklady na jedno lůžko v instituci (cca 25 000 Kč na měsíc), pak je zřejmé, že pokud by rodinný pečovatel pobíral legální adekvátní „plat“, stát by výrazně ušetřil (jak je tomu ve skandinávských zemích).
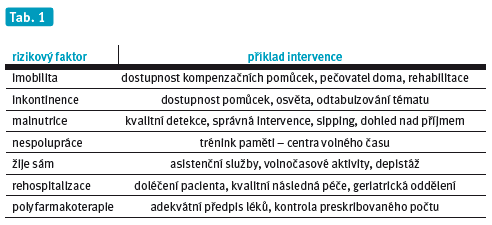
Neméně důležitá je snaha rizikové faktory eliminovat nebo alespoň potlačovat jejich nežádoucí vlivy. V tabulce 1 je popsán ve zkratce návrh, jak toho docílit.
Závěr
Všechny aktivity a postupy vedoucí k ochraně seniorů před časnou a nadměrnou institucionalizací jsou po všech stránkách náročné. Asi nejdůležitější a nejobtížnější je zabezpečení a správná a účelná alokace finančních prostředků, podpora mimonemocničních ošetřovatelských aktivit. Pro hospodárnost systému je třeba navyšovat počty lůžek následné péče a snižovat počty akutních. Jak je tomu jinde, dle WHO (2013): poměr lůžek akutních k chronickým v některých zemích EU: Česká republika 1:1, Francie 1:2,5, Dánsko 1:3, Finsko 1:6!! V neposlední řadě je žádoucí rozšiřovat počty specializovaných geriatrických oddělení, kde péče bývá cílenější, kvalitnější, bezpečnější a s menším počtem komplikací. Ta pak musí být vybavena adekvátně personálem a pomůckami (kvantita i kvalita), aby senior, který v instituci musí pobývat, měl zajištěn život důstojný a plnohodnotný, i s ohledem na výskyt nežádoucích faktorů popsaných výše.
Ideálním stavem je pak udržení funkčního stavu seniorů na té úrovni, aby byli schopni co nejdéle pobývat v domácím prostředí. Znamená to uvedené rizikové faktory kvalitně detekovat a dále účinně kompenzovat – kvalitními a dostupnými pomůckami a službami, které budou mít pečující k dispozici v adekvátní míře a jejich snaha a práce bude odpovídajícím způsobem oceněna – jak finančně, tak společensky.
Kdosi moudrý kdysi řekl: „Kulturní vyspělost státu se pozná podle toho, jak je schopen postarat se o své nemohoucí a potřebné…“
Mgr. Marcel Koňařík, Interní klinika, Fakultní nemocnice Ostrava
Literatura:
1. Eurostat. European commission: Search database. [online]. Copenhagen, 2013 [cit. 2013-02-20]. Dostupné z: http://epp.eurostat.ec.europa.eu/portal/page/portal/statistics/search_database
2. Topinková E. Kapitoly ze sociální gerontologie. In: Tyl J, Schneiberg F. Kapitoly ze sociální medicíny a veřejného zdravotnictví. 1. vyd. Praha: Karolinum, 1998, s. 65–99. ISBN 80-7184-654-6
3. Vávrová S. Institucionalizace uživatelů pobytových sociálních služeb a proces dekarcerace. In: Transformace pobytových sociálních služeb jako posun v kvalitě a dostupnosti. [online]. Univerzita Tomáše Bati ve Zlíně, 2009 [cit. 2012-11-11]. Dostupné z: http://www.sockonference2009.fhs.utb.cz/prezentace/5.pdf
4. Weber P. Geriatrie jako interdisciplinární vědní obor na prahu 21. století. Vnitř Lék. 2005;51(2):198–205. ISSN 0042-773x.
Recenzovaly:
Mgr. Kateřina Holická, Krajská pobočka ÚP Praha 3, referát specializovaných kontrol
Mgr. Veronika Benešová, Ph.D., ZSF JU, Katedra sociální práce
O autorovi:
Mgr. Marcel Koňařík, Interní klinika, Fakultní nemocnice Ostrava
2001: ukonč. SZŠ Ostrava – obor Všeobecná sestra; 2006: ukonč. PSS – obor Ošetřovatelská péče v anesteziologii, resuscitaci a intenzivní péči; 2006: ukonč. Bc. studium – Sociální pedagogika, PdF Ostravské univerzity, Ostrava; 2013: ukonč. Mgr. studium – Management zdravotnictví, FZV Univerzity Palackého, Olomouc; 1995–2001: Fakultní nemocnice Ostrava, Anesteziologicko-resuscitační klinika, ošetřovatel; od 2001: Fakultní nemocnice Ostrava, Interní klinika, sestra specialista, zástupce staniční sestry, školitel odborné praxe
Další články v tomto čísle
- Nemusíte si čistit všechny zuby. Stačí jen ty, které chcete zachovat
- Nový občanský zákoník II: Osobnost a její ochrana
- Bělejší zuby? Jde to. Za jednu hodinu i o šest odstínů
- Život s rozštěpem se změnil. Medicína pokročila a pacienti mají přístup k potřebným informacím
- Péče o dětský chrup
- Péče o dutinu ústní u nemocného během hospitalizace v nemocnici
- Ošetřovatelská péče v dentální implantologii
- Psychiatrické minimum
- Univerzita medicínského práva
- Opatrovnictví osob s duševní poruchou











