


Číslo 10 / 2016
Komplexní léčba u pacienta se syndromem diabetické nohy
Syndrom diabetické nohy představuje pro pacienta závažný zdravotní problém a na zdravotnický personál klade velké nároky, co se týče vědomostí a schopností multioborové spolupráce.
Syndrom diabetické nohy (SDN) představuje závažnou pozdní komplikaci diabetu, jež ohrožuje pacienty jednak infekcí, sepsí, ale také i amputací. Mezinárodní konsenzus syndromu diabetické nohy definuje SDN jako ulceraci nebo postižení hlubokých tkání nohy distálně od kotníku včetně kotníku.
Kazuistika
Pacientka M. K., 69 let, po klínové amputaci třetího prstu na pravé noze 16. května 2015 pro diabetickou gangrénu s flegmonou. V souvislosti s nesprávně zvolenou obuví si dne 10. května 2015 poranila prst (doma chodila bez obuvi a při manipulaci s dveřmi si přivřela 3. prst u nohy).
Ostatní diagnózy: ischemická choroba dolních končetin (ICHDK) IV. st. dle Fontaina, 13. května 2015 srdeční zástava při hyperkalémii s úspěšnou kardiopulmonální resuscitací (KPR), akutní respirační selhání, umělá plicní ventilace (UPV), akutní respirační distress syndrom (ARDS), sepse, městnavé selhávání srdce, inzulinodependentní diabetes mellitus (DM) s mnohočetnými komplikacemi, dekompenzovaná hypertenze.
Do ambulance hojení ran byla pacientka odeslána 27. května 2015. Po řádném vyšetření byla ještě téhož dne odeslána do cévní ambulance vzhledem k suspekci na progresi postižení tepen. Zde byl diagnostikován špatný stav končetiny, která byla ohrožena ischémií a případnou sepsí z defektů. Bylo navrženo časné provedení angiografie pravé dolní končetiny (PDK) a eventuálně perkutánní transluminální angioplastika (PTA) i při známé chronické renální insuficienci. Ve FN Motol bylo pacientce 4. června 2015 provedeno PTA. Dne 10. června 2015 navštívila pacientka opět naši ambulanci hojení ran, kde byla započata lokální léčba defektu pomocí vlhké terapie. Byla provedena i řádná edukace pacientky v oblasti péče o diabetickou nohu, pacientce byla poskytnuta dopomoc v zajištění odlehčovacích pomůcek v rámci defektů v poli SDN a zabezpečení převazů za pomoci HomeCare (převazy se prováděly třikrát týdně – jednou týdně v ambulanci hojení ran a dvakrát týdně v domácím prostředí za pomoci sester z HomeCare).
Navržená lokální léčba
Po osprchování a osušení okolí defektů čistým ručníkem přiložit obklad s Aqvitox D roztokem, a to minimálně na 10 minut. Poté okolí defektu postříkat Cavilon sprayem, poté na spodinu aplikovat hydrosorb gel (čirý gel) a překrýt Melgisorb Ag (alginát se stříbrem). Následně použít sekundární krytí – Permafoam (polyuretanová pěna) Tento celý převaz praktikovat co 48 hodin. Plán – prodloužit dobu převazů co 4 dny.
Odlehčení končetiny
Polobota šetřící špičku a francouzské hole (2 kusy), dále invalidní vozík (na delší přesuny).
Na onychomykózu – Clotrimazol mast – 2× denně potírat nehty po dobu tří měsíců, po třech měsících vyměnit za jiné antimykotikum.
„SOS antibiotika (ATB)“ – dle výsledku stěru z defektů byla pacientce poskytnuta tzv. „SOS ATB“. Následně byla pacientka edukována o jejich užívání – při vzestupu teplot, sekreci z defektů, bolestivosti, zarudnutí v okolí, proteplení v okolí – užít SOS ATB a ihned kontaktovat ambulanci hojení ran. V případě, že bude ambulance hojení ran mimo provoz, kontaktovat chirurgickou ambulanci.
HomeCare – vzhledem k náročnosti převazů a nutnosti kontroly defektu byla po domluvě s pacientkou a její rodinou zajištěna pomoc zdravotnického personálu při převazech, a to v podobě HomeCare. Všeobecná sestra z domácí péče praktikovala převazy v pondělí a ve středu, přičemž v pátek navštěvovala pacientka ambulanci hojení ran.
Popis defektů a fotografie
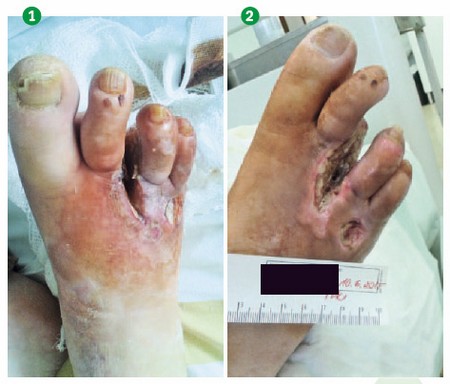
27. května 2015 (před PTA)
Klínovitý defekt po amputaci o velikosti 3 × 7 × 6 cm
Defekt nad dorsem V. MTT – 2 × 2 × 0,4 cm
Spodina defektu je realitně čistá, menší množství fibrinových povlaků, bez rozvíjející se granulace, okolí defektu zarudlé, devitalizovaná tkáň, sekrece mírná – seriózní, foetor vulnaris v místě ambulance, WHC – žlutá. Asymetrický otok DK až do lýtka, prsty chladnější, a. dorzalis pedis není v terénu otoku hmatná (obr. 1).
10. června 2015 (po PTA)
Klínovitý defekt po amputaci – o velikosti 3 × 7 × 6 cm
Defekt nad dorsem V. MTT – 2 × 2 × 0,4 cm
Spodina defektu je pokryta vlhkou nekrózou, s minimem granulace, okolí defektu bez zarudnutí, retence, fluktuace, macerace, sekrece mírná – seriózní, foetor vulnaris v místě ambulance, WHC – žlutá. Asymetrický otok DK do nártu, a. dorzalis pedis je v terénu otoku hůře hmatná (obr. 2).
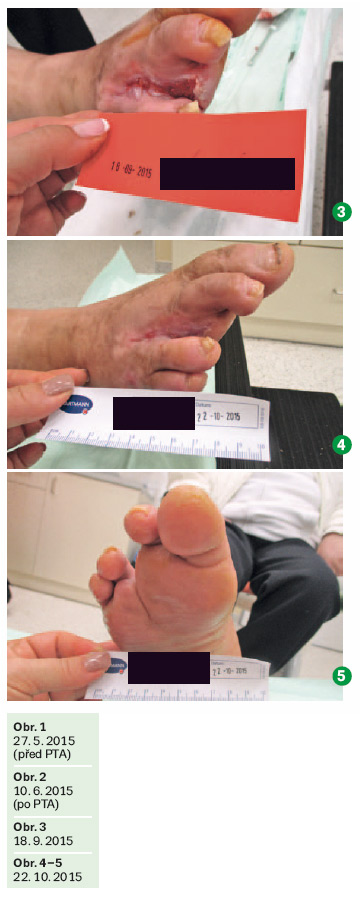
18. září 2015
Klínovitý defekt po amputaci – o velikosti 2 × 4 × 1 cm.
Defekt nad dorsem V. MTT – toho času již zhojeno.
Spodina defektu bez fibrinových povlaků, granulace, okolí defektu bez zarudnutí, retence, fluktuace, macerace, od okrajů rána epitelizuje, sekrece mírná – seriózní, foetor vulnaris 0, WHC – červená. Asymetrický otok DK do nártu, a. dorzalis pedis je v terénu otoku hůře hmatná (obr. 3).
22. října 2015
Klínovitý defekt po amputaci o původní velikosti 3 × 7 × 6 cm, toho času již zhojen (obr. 4, 5).
Foto 4 – defekt 22. 10. 2015
Závěr
Léčba pacientky započala 27. května 2015, a to vyšetřením v ambulanci hojení ran a odesláním pacientky k dovyšetření do cévní ambulance. Dne 4. června 2015 bylo pacientce provedeno PTA. Dne 10. června 2015 pacientka opět navštívila ambulanci hojení ran, kde byla započata lokální léčba defektu pomocí vlhké terapie. Lokální léčba defektů trvala cca 20 týdnů (poslední návštěva v ambulanci hojení ran s defekty – 22. října 2015). Za tuto dobu došlo k postupnému zhojení obou defektů i v tak náročném terénu, jako je SDN a ICHDK. Na úspěšné léčbě měla nezastupitelnou roli také edukace, a to v souvislosti s hygienou nohy, prevencí mykózy, pedikúrou, lokální terapií, odlehčením, redukcí váhy a dodržováním správného režimu při onemocnění diabetes mellitus. Po schválení revizním lékařem byla pacientce zajištěna odlehčovací obuv (polobota – odlehčená špička), dvě francouzské hole a byl jí zapůjčen invalidní vozík, který pacientka používala na delší přechody. Nelze opomenout ani výbornou spolupráci pacientky a její rodiny, která se také zasloužila o brzké zhojení obou defektů. V souvislosti se SDN a již proběhlými defekty bude pacientka nadále dispenzarizovaná v ambulanci hojení ran a je zvána na pravidelné kontroly v intervalech co tři měsíce.
PhDr. Adéla Holubová, Ambulance hojení ran, Nemocnice Tábor, a. s.
Literatura:
1. Holubová A. Nejsme tak bohatí, abychom převazovali levně. Sestra. 2009;5(19):60–62. ISSN 1210-0404
2. Koutná M, Ulrych O. Manuál hojení ran v intenzivní péči. Praha: Galén, 2015, 200 s. ISBN: 978-80-7492-190-2
3. Stryja J a kol. Repetitorium hojení ran 2. Praha: Geum, 2011, 371 s. ISBN: 978-80-86256-79-5
Další články v tomto čísle
- Pro život, ne pro školu se učíme (Seneca)
- Kredity – opravdové vzdělávání, nebo jen nahánění bodů?
- Sestrou téměř století
- Systém hlášení nežádoucích událostí ÚZIS prezentoval pilotní analýzu dat
- Vznikl Spolek vysokoškolsky vzdělaných sester
- I jedno tlačítko může výrazně pomoci k záchraně života
- Pediatrie
- Sociální péče 2. díl
- Kognitivní trénink v praxi
- Sebekoučink











