


Číslo 7 - 8 / 2016
Asijská strava aneb v Thomayerově nemocnici se jí i hůlkami
Nutriční terapeuti mnohdy stojí před komplikovaným situacemi týkajícími se pacientů jiné národnosti. Leckdy se potýkají s jazykovou bariérou a s odmítáním stravy z důvodu jiných stravovacích zvyklostí. Tento problém může být u pacientů vyřešen nenáročnou úpravou jídelníčku či zajištěním specifické stravy rodinou pacienta. Ale co když je pacient „bezprizorní“, má diametrálně odlišné stravovací návyky a odmítá konzumovat běžnou stravu? Na tuto otázku se pokusím odpovědět v následující kazuistice.
Pětašedesátiletý pacient vietnamského původu (pan L.) žije v České republice již dvacet let. Jeho rodina – manželka a děti – bydlí ve Vietnamu a s pacientem není v kontaktu. Pan L. byl hospitalizován v Thomayerově nemocnici v Praze na neurologii s diagnózou intracerebrální hemoragie v levé mozečkové hemisféře s provalením do komor a stav po evakuaci hematomu. Následně byl přeložen na oddělení geriatrie. Pacient vykazoval známky psychomotorického neklidu kombinovaného s apatií. Lékařem mu byla indikována anxiolytika. Komunikace s ním byla velmi obtížná pro afázii, pacient se nejvíc vyjadřoval ve svém rodném jazyce a česky téměř nemluvil. Pokud promluvil česky, pak jen jednoslovně, a to výrazy, které neodpovídaly danému tématu, nebo slovně potvrzoval, co před chvílí sám vyvrátil. Zpočátku nebyl schopen žádné fyzické aktivity a byl upoután na lůžko.
Nutriční údaje při přijetí pacienta
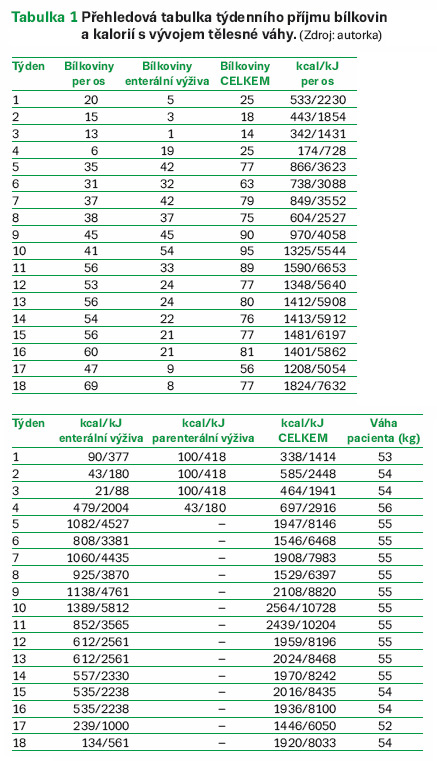
Váha: 53 kg
Výška 165 cm
BMI: 19, což je u vietnamské populace optimální (WHO, 2006)
Albumin: 31,3 g/l
Celková bílkovina: 65
Minimální doporučený denní příjem (bez fyzických aktivit): 1400 kcal/5858 kJ, 60 g B.
Vývoj případu
Na neurologickém oddělení měl pacient problémy s příjmem per os. Z tohoto důvodu mu byla zavedena nazogastrická sonda, kterou si pacient odstranil. Následně mu byla indikována kašovitá dieta z důvodu podezření na dysfagii. Tato dieta se však neosvědčila. Pan L. odmítal konzumovat stravu nebo snědl jen čtvrtinu porce. Jediný, kdo za pacientem docházel na návštěvy, byl jeho zaměstnavatel, též vietnamského původu, který byl obeznámen se stravovacími návyky pacienta. Od něho jsme získali důležité informace pro individuální plánování stravy. Bylo zjištěno, že zaměstnavatel i přes edukaci o vhodnosti kašovité stravy toto poučení nerespektoval a krmil pacienta polévkou phô s poměrně velkými kusy masa. Ten je bez obtíží rozkousal i spolknul. Klíčovým poznatkem pro další nutriční intervence tedy bylo, že pan L. je schopen přijmout pevnou stravu. Na podkladě toho byla společně s vyšetřením klinické logopedky vyloučena dysfagie.

fota: Profimedia
Na základě těchto informací indikoval ošetřující lékař individuální dietu. Zajišťována byla jednou denně strava inspirovaná asijskou kuchyní, zapisovala se zkonzumovaná strava a propočítávala se nutriční bilance. Sledováním příjmu per os se ukázalo, že pacient preferuje mléčné výrobky, což u asijské populace není obvyklé vlivem většího výskytu laktózové intolerance (Fojík et al., 2015). Pacient však mléčné výrobky toleroval dobře.
Zpočátku byl postoj pana L. ke stravě ambivalentní, vyskytovaly se i dny, ve kterých stravu i medikamenty odmítal, celkově s ním byla spolupráce obtížná.
Po zavedení individuální diety se zlepšil příjem per os, kalorický příjem byl o polovinu vyšší, přesto nedostačující. Znepokojujícím faktem se stal nízký příjem bílkovin a zároveň neschopnost odhadnout pacientovy chuťové preference. Sipping (Nutridrink protein compact) u pacienta selhal a pacient ho po čase plně negoval. U pokrmů, které jeden den konzumoval s chutí a s pozitivní reakcí, druhý den stagnoval a nesnědl téměř nic. Proto bylo nutné zvážit enterální či parenterální výživu. I přes poměrně přijatelné laboratorní výsledky (albumin 31,3 g/l a celkovou bílkovinu 65) bylo rozhodnuto o enterální výživě, jelikož se pacientův nutriční příjem nezlepšoval, pacient se stával apatickým a hrozilo riziko prohloubení malnutrice. Lékař indikoval zavedení PEG. Jako druh přípravku se použil Nutrison energy multifibre s postupným navyšováním na 900 ml (6krát 150 ml) denně, což činilo 1377 kcal/5761 kJ a 54 g bílkovin. Proplach byl 600 ml tekutin denně (6krát 100 ml). Pacient vypil průměrně ještě zhruba 0,4 l tekutin. Hydratace byla dostačující.
Dále byla propočítávána nutriční bilance per os příjmu společně s enterální výživou. Pacient reagoval dobře na asijskou stravu a mléčné výrobky. Domluva s ním nebyla možná a nadále pokračovaly výkyvy v konzumaci stravy i u do té doby preferovaných pokrmů. Dávky do PEG se přizpůsobovaly aktuální potřebě pacienta. Vyskytlo se i období, ve kterém se aplikovalo panu L. 1000 ml Nutrison energy multi fibre denně, rozhodnuto bylo pro 4krát 250 ml, aby se enterální výživa nekřížila s hlavními chody. Proplach 600 ml tekutin denně zůstal nezměněn.
Pacient se postupně zlepšoval, začal být fyzicky aktivní a zapojoval se do běžných aktivit (více mluvil, začal chodit, jedl bez dopomoci a sledoval TV), proto byl denní příjem navýšen na 1720 kcal/7196 kJ a 66 g B. Váha pana L. se zvýšila o 3 kg na 56 kg.
Pacient začal přijímat větší porce stravy. Laboratorní hodnoty se jevily velmi dobré, albumin činil 39 g/l. Proto se snížily dávky enterální výživy do PEG a navýšil se per os příjem. Jídelní lístky byly dopředu propočítávány na doporučenou denní potřebu pacienta a následně vyhodnocovány.
Pacientův psychický stav se zlepšil. Reagoval na dotazy, již byl schopen částečného vyjádření se. Například vyslovil rýžové nudle a knedlík. V rámci dostatečného per os příjmu bylo možno více experimentovat, jelikož byl pacient nutričně zabezpečen. Vzhledem k jeho chuťovým preferencím bylo velmi neobvyklé zjištění, že pan L. s oblibou konzumoval knedlíky s omáčkou a masem. Nutrison energy multi fibre byl pacientovi podáván v množství 350 ml denně (v dávkách 1krát 100 ml a 1krát 250 ml) hlavně z toho důvodu, aby byl zajištěn dostatečný přívod bílkovin. Proplach 600 ml tekutin denně pokračoval nadále a pacient vypil ještě zhruba 0,6 l tekutin.
Na konci nemocničního pobytu bylo lékařem rozhodnuto o odstranění PEG. Jídelní lístky byly navrhnuty na 1750 kcal/7322 kJ a 76 g bílkovin, aby pokryly doporučený denní nutriční příjem. Jelikož pacient po zákroku vykazoval váhový pokles na 52 kg, byl mu podáván sipping, zkoušel se slaný typ polévky (balení obsahuje 300 kcal/1255 kJ a 12 g bílkovin) a Nutridrink compact protein cappuccino. Pacient vypil jeden sipping denně. Pan L. snědl většinou celé porce stravy, tím pádem vykazoval stabilní přísun kalorií a živin. Pacient vážil při propuštění z nemocnice 54 kg.
Adaptace vietnamské kuchyně
Snaha implementovat kopii vietnamské kuchyně nebyla reálná. Vietnamská strava musela být adaptována nemocničním podmínkám. Používaly se poměrně jednoduché recepty inspirované webovými zdroji či literaturou, které se upravily tak, aby vyhovovaly nemocničním podmínkám. Počítalo se se surovinami, které byly k dispozici ve skladu nemocnice. Jen některé se musely objednat, např. rýžové nudle, skořice atd.
Nejčastěji připravovaná jídla, na které pacient reagoval pozitivně, byla polévka phô, kuřecí, vepřové a hovězí maso na asijský způsob s wok zeleninou, kuře na medu a tousty na asijský způsob inspirované bánh mì. Z koření se používal pepř, zázvor, sůl, skořice, chilli, sójová a ústřicová omáčka.
Diskuze
Při posuzování nutričního stavu pacienta L. bylo potřeba reagovat flexibilně a přizpůsobit se pacientovým individuálním potřebám, avšak neopomíjet fakt, že jsme limitováni finanční částkou a výrobním segmentem nemocnice. Pro mnohé z nás se překvapivě ukázalo, že individuální strava není ekonomicky náročná. Mnoho úsilí však bylo třeba věnovat převodu teoretických znalostí do praktické a realizovatelné podoby. Vyhledávání receptů, plánování jídelních lístků, tak aby vyhovovaly surovinám, které má nemocnice k dispozici, zkoumání chuťových preferencí, snaha dorozumět se s pacientem, to vše bylo velmi náročné i z časového hlediska.
Také je potřeba zmínit, že multidisciplinární spolupráce jak zdravotnického, tak kuchyňského personálu byla klíčovým faktorem pro splnění nutričních cílů.
Vzhledem k tomu, že ve světě dochází k stále větší migraci obyvatelstva, vzniká tak pestrá škála odlišných kulturních i stravovacích zvyklostí v populaci, a to i v České republice. Je proto namístě zamyslet se nad tím, jak zdokonalit nutriční péči v nemocničních zařízeních pro obyvatele, kteří se řadí mezi menšiny. Nalézt protektivní faktory, které nám usnadní vzájemnou interakci s pacientem, jako jsou připravené edukační materiály v různých světových jazycích, větší spektrum exotických surovin v nemocničním skladu a motivované zaměstnance z řad nutričních terapeutů, kteří by byli ochotni rozvíjet se a vzdělávat v mezinárodní stravě a kultuře.
Závěr
Nutriční cíle byly naplněny vlivem včasného zavedení individuální stravy, navrhováním jídelních lístků přizpůsobených nutriční potřebě pacienta, sledováním per os příjmu, zavedením PEG a propočítáváním celkové nutriční bilance. Bezesporu i vliv medikace a motivace zdravotnickým personálem pana L. k příjmu stravy měly též svůj podíl na pozitivním vývoji zdravotního stavu pacienta. Realimentace se zdařila, pan L. vykazoval váhový přírůstek a laboratorní hodnoty se posunuly do normálního rozmezí z 31,3 g/l albuminu na 39,8 g/l a z 65 g/l celkové bílkoviny na 73 g/l. I přes ireverzibilní změny dané primární diagnózou pacienta došlo u pana L k výraznému zlepšení. Na počátku terapie pacient nevykazoval žádnou fyzickou a minimální psychickou aktivitu. V průběhu nemocničního pobytu začal být více fyzicky aktivní, sledoval televizi a snažil se dávat zpětnou vazbu např. k připravované stravě.
Touto kazuistikou bych chtěla demonstrovat, že hranice si dáváme pouze v naší mysli. Mnohdy je nezbytné snažit se vnímat fakta z jiných úhlů pohledu, než na které jsme zvyklí, a nemít strach vstoupit do neznáma, protože to, co nalezneme, nás může velmi pozitivně překvapit.
Bc. Nela Höschlová, Thomayerova nemocnice
Literatura:
1. WHO. World Health Organization. [online]. 2006. Dostupné z: http://apps.who.int/bmi/index.jsp
2. Fojík P, Falt P, Urban O et al. Laktózová intolerance. Practicus. 2015;5:8
Další články v tomto čísle
- Hlad a láska určují veškeré lidské dějiny (Buddha)
- Nový registr nelékařských zdravotnických pracovníků
- Mlčení bolí, když svědci domácího násilí neudělají nic pro to, aby pomohli
- Laterární náklon jako malý zázrak moderního zdravotnictví
- Kurz právní sebeobrany
- Ošetřovatelská péče 2. díl
- Autogenní trénink a autogenní terapie
- Protetika II
- Výživové faktory chránící před rakovinou
- Výživa u pacientů s kolorektálním karcinomem











