


Číslo 9 / 2016
Zachránily mě oči
Karotido-kavernózní píštěl je primární, život ohrožující onemocnění. Na kazuistice pacientky A. K. bychom rády poskytly ucelený obraz tohoto onemocnění. Klíčový je faktografický přehled endovaskulární léčby cévních defektů se zaměřením na techniku koilingu, která představuje stále více využívanou alternativu neurochirurgické léčby subarachnoidálního krvácení.
Karotido-kavernózní píštěl (KKP) je spontánní nebo získaná abnormalita, při níž probíhá komunikace mezi kavernózním sinem, žilními strukturami a krčními tepnami. V důsledku této komunikace proudí část krve primárně směřující do artérie carotis interna do kavernózního sinu a žil očnice. Defekt se projevuje šelestem (nad spánkem nebo nad okem), pulzujícím exoftalmem, chemózou spojivky, rozšířenými žílami na oku a v okolí a někdy i poruchami zraku.
Existují čtyři rozdílné typy KKP – „A“ až „D“. „A“ je přímá, vysoko průtoková píštěl mezi kavernózním sinem a arteria carotis interna. Předpokládá se, že přímé píštěle vznikají buď následkem traumatické trhliny ve stěně arteria carotis interna, nebo v důsledku ruptury aneurysmatu arteria carotis interna, což je případ naší prezentované pacientky. Radikální ošetření píštěle je možné neurochirurgickou anebo endovaskulární cestou. Zkráceně mluvíme o možnostech neurochirurgického klippingu a endovaskulárního koilingu cévních defektů.
Endovaskulární léčba představuje všeobecně minimálně invazivní postup, který umožňuje ošetření cévy zevnitř. Na rozdíl od chirurgie, která využívá na vizualizaci operačního pole volné oko anebo optiku a chirurgicky odhaluje samotné operované místo, endovaskulární anebo intervenční radiologická léčba probíhá ve virtuálním obraze, kdy se vizualizuje operační pole nepřímo na monitoru pomocí různých radiologických zobrazovacích modalit, jako je RTG, CT, MR nebo USG. V případě endovaskulární léčby cévních defektů mluvíme obecně o jejich vyřazení z cirkulace metodou endovaskulární embolizace. Počátky embolizace se datují do „pionýrských let“ intervenční radiologie v 60. letech minulého století, ale její skutečný rozmach a uplatnění hlavně při uzavírání mozkových výdutí nastal až objevem spirálek (koilů) s řízeným uvolňováním.
Koily jsou základním intervenčním a embolizačním instrumentáriem. Mohou být vyrobeny z různých kovových (v mozkové lokalizaci je standardem platina) a nekovových materiálů, s různou povrchovou úpravou, s různými tvary (od jednoduchých esovitých tvarů, přes spirály, 2D spirály, až po komplexní 3D tvary) a s různým způsobem jejich kontrolovaného uvolnění (mechanicky, elektrolyticky, teplem atd.). Koily jsou zaváděny do cévních defektů (aneurysmat, cévních píštělí) pod RTG kontrolou pomocí mikrokatetrů, ke kterým jsou dočasně připojeny. V případě vhodné pozice je možné koil kontrolovaně odpoutat. Postupným vyplněním cévní výdutě, v našem případě píštěle, koily dochází k jejímu pomalému trombotizování, přičemž cílem je podle možností úplné vyřazení píštěle z oběhu. K embolizaci ošetřovaných míst se může využívat více technik. Volba konkrétní techniky záleží na lokalizaci, morfologii, velikosti defektu a také na volbě chirurga. Obecně je prokázáno, že právě KKP může kromě jiných symptomů způsobit serózní amoce (odchlípení) sítnice.
Kazuistika
Pacientkou je žena A. K., 82 let, léčená s dg. ischemická srdeční nemoc, fibrilace síní – stav po diastolickém selhání – trvalá kardiostimulace, arteriální hypertenze, hypotyreóza na substituční terapii, chronická renální insuficience při nefroskleróze, počínající inzulinorezistence. Kuřačka (2 cigarety denně, do 60 let života 10 cigaret denně), alergie na PNC, TTC, Ajatin.
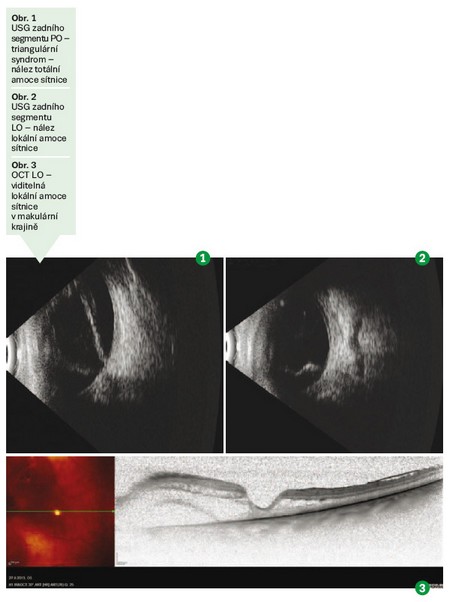
V únoru a březnu 2011 podstoupila pacientka operace v lokální anestezii FAKO + IOL na PO a LO v nemocnici v Ostravě. Následně jí byla v květnu 2013 z důvodu zastřeného vidění na obou očích provedena NdYAG kapsulotomie také v Ostravě. V červnu 2013 přichází na naši kliniku pro náhlé zhoršení zraku na PO. Byla jí diagnostikována amoce sítnice staršího data na PO. Následovala adekvátní vyšetření vzhledem k uvedené diagnóze. Byly provedeny VEP (vizual evokované potenciály) – nález na PO nevýbavný, na UZ Bscan popsán triangulární syndrom (totální amoce sítnice – obr. 1). Operace na PO nebyla doporučena – rizika byla větší než benefity. Při vyšetřeních byl zjištěn náhodný nález lokální amoce sítnice při VMTS (vitreomakulární trakční syndrom – obr. 2, 3). Pacientka je indikována k operaci PPV na LO.
Stav před operací:
- VPO prsty 0,5 m, projekce ze všech stran
- VLO 0,5 s +0,5 dsf (oko amblyopické)
- NOT 10/11 mm Hg
V srpnu 2013 byla provedena PPV na LO pro amoci sítnice (peroperačně bulbus sycen plynem C3F8 20 %), se standardním pooperačním průběhem, nařízeno polohování na břiše, klidový režim. Pacientka vše dodržuje.
Stav při propuštění:
- VPO prsty z 0,5 m, projekce ze všech stran
- VLO pohyb, projekce ze všech stran
- NOT 8/24 mm Hg
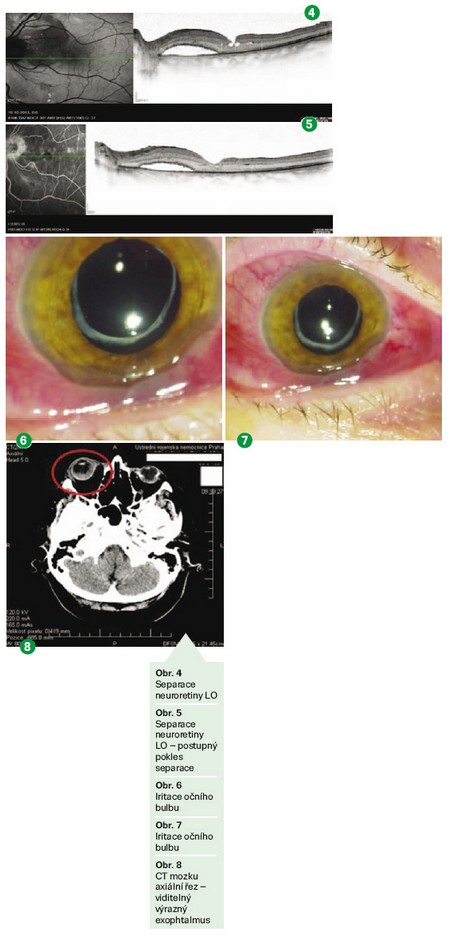
Následovalo sedm pooperačních kontrol – prováděny opakovaně OCT s nálezem separace neuroretiny (obr. 4), se stále přítomnou subretinální tekutinou. U jednotlivých kontrol postupně dochází k poklesu separace (obr. 5). V březnu 2014 se stav stabilizoval, není nutná chirurgická intervence, doporučená kontrola za rok.
Stav po kontrole:
- VPO prsty z 0,5 m, projekce ze všech stran
- VLO 0,5 nat + předepsaná brýlová korekce na čtení +2,75 dsf
- NOT 13/17 mm Hg
V červnu 2014 přichází pacientka pro subjektivní zhoršení stavu – cca 10 dnů má potíže na PO – zarudnutí (obr. 6, 7), nemůže otevřít víčko, trpí bolestí hlavy.
Stav v červnu 2014:
- VPO pohyb, projekce ze všech stran
- VLO 0,4 nat
- NOT 23/12 mm Hg
Vzhledem k aktuálnímu nálezu z UZ Bscan (retrobulbárně širší hypoechogenní reflex kolem n. opticus) a k subjektivním příznakům cefaley bylo doporučeno neurologické vyšetření a dle odbornosti ke zvážení CT mozku.
Neurologická etiologie byla vyloučena. Subjektivně se stav nadále zhoršuje – je přítomen tinnitus v pravém uchu. Bylo doporučeno ORL vyšetření k vyloučení orbitocelulitidy, která byla následně vyloučena.
fota: A. Bartoš, M. Raisová, M. Kopeček, Česká a slovenská neurologie a neurochirurgie
Medikace:
- Lokálně PO Maxitrol gtt 5× denně
- Celkově ATB Ciprinol tbl 500 mg à 12 hod per os
Po dvou dnech léčby se stav nadále horší, jsou přítomny stejné symptomy i na LO (vidoucí oko!!!), dochází k poklesu vidění na LO, paréza n. III, IV, VI.
Byl indikován počítačový perimetr (vyšetření zorného pole v horizontální i vertikální rovině). Na PO je nález odpovídající diagnóze totální odchlípené sítnice, LO v normě.
Vzhledem k nejasné etiologii nemoci a stále se zhoršujícím subjektivním i objektivním příznakům je u pacientky opět vyžádáno CT orbity a mozku s kontrastem ve STATIMOVÉM REŽIMU (obr. 8). Endokrinologické vyšetření a ORL konzilium bylo součástí žádosti.
Bylo provedeno CT vyšetření s kontrastem, kde byl nález suspektní karotido-kavernózní píštěle, přímé z prasklého aneurysmatu, která se následně prokazuje. Pacientka je v ohrožení života, je indikována k okamžitému neurochirurgickému zákroku – endovaskulární terapie metodou koilingu, tedy embolizace píštěle z arteriální strany. Pro úplné uzavření píštěle je přes aneurysma implantován stent. Po zákroku se průtok KKP snížil, ale nezastavil, což druhý den vyžaduje další stejnou endovaskulární intervenci, ale z venózní strany. Operace proběhly standardním způsobem.
Bezprostřední i následný pooperační průběh probíhá adekvátně k prováděným zákrokům, pacientka se postupně zotavuje. Po neurochirurgické hospitalizaci sledujeme pacientku i na naší klinice. První oční kontrola byla 4. září 2014, kde není z oftalmologického hlediska přítomna žádná patologie, oční nález z předešlých pooperačních vyšetření zůstává nezměněn. Byly doporučeny následné oční i neurochirurgické kontroly, které pacientka dodržuje. Kontrolní nález z CT mozku s kontrastem z dubna 2015 je bez podstatnějších změn od předešlých vyšetření, mozek je bez čerstvého krvácení, přítomny jsou četné artefakty koilů, KKP je úplně vyřazena.
Závěr
„Oči mě zachránily“ – taková byla slova pacientky po absolvování celého spektra vyšetření a nezbytných chirurgických zákroků. Fungující koordinace všech oborových týmů, rychlé jednání a spolupráce pacientky jí zachránily život.
Adriana Praženicová, DiS., Mgr. Denisa Ondovčíková, Oční klinika 1. LF UK a ÚVN Praha
Literatura:
1. Oláh z a kol. Očné lekárstvo. Martin: vydavateľstvo Osveta, 1992. isbn 80-217- 0437-3
2. chaudhry i et al. carotid cavernous Fistula: Ophthalmological implications. Middle east african Journal of Ophthalmology. 2009;16(2):57–63
3. vulev i et al. aktuálne koncepty endovaskulárnej liečby intrakraniálnych aneuryziem. vaskulárna medicína. 2010;2(2):68–73
Použité zkratky:
PO – pravé oko
LO – levé oko
VPO – visus pravého oka
VLO – visus levého oka
OCT – optická koherentní tomografie
FAKO – fakoemulzifikace
IOL – nitrooční čočka
Nd: YAG – yttrium aluminium granát s ionty nd3+ /laser/
PPV – pars plana vitrektomie
CT – počítačová tomografi e
NOT – nitrooční tlak
KKP – karotido-kavernózní píštěl
Více o autorkách:
Adriana Praženicová, DiS.
1992: ukonč. spŠs Žilina – dopravní stavitelství; 1998: ukonč. szŠ Žilina – diplomovaná všeobecná sestra; 2002: ukonč. spaM bratislava – pss v chirurgických oborech; 1998-2001: nsp Žilina, oční oddělení – všeobecná sestra; 2001: nsp Žilina, oční oddělení – staniční sestra; od 2012: Úvn praha, Oční klinika 1. lF Uk a Úvn – všeobecná sestra na lůžkové části
Mgr. Denisa Ondovčíková
1999: ukonč. szŠ Michalovce – obor všeobecná sestra; 2014: ukonč. specializační studium, Praha – obor perioperační péče; 2014: ukonč. Mgr. studium, obor Ošetřovatelství – vŠzasp sv. alžbety, Ústav sv. Jana nepomuka neumanna příbram; 1999–2002: Fn bratislava, Očná klinika – všeobecná sestra; 2002–2010: Úvn praha, Oční klinika – všeobecná sestra (od roku 2003 staniční sestra lůžkové části); 2011–2015: Úvn praha, Oční klinika – úseková sestra operačních sálů; od 2015: Úvn praha, Oční klinika – vrchní sestra
Další články v tomto čísle
- Nic zde není tak trvalé jako pomíjivost (Alexander Fleming)
- Význam hlášení mimořádných událostí v českém zdravotnictví
- Přinese systém vzdělávání 4 + 1 více sester do zdravotnictví?
- Jak se žije sestrám jižně za Kavkazem?
- Sestra cizinka v české nemocnici? Jde to. Chce to jen víc času a trpělivosti
- Kognitivní trénink pro třetí věk
- Stačí jen málo
- Ošetřovatelství pro střední zdravotnické školy – 2. ročník, 1. díl
- Diagnostika poruch polykání
- Kazuistika pacienta po výbuchu varny pervitinu











