


Číslo 5 / 2017
Co vše musíme vědět při léčbě nehojící se rány
V ambulanci chronických ran se běžně setkáváme s klienty, kteří mají nehojící se defekty týdny, měsíce, ba i roky. Někdy je těžké určit, proč se ránu nedaří zhojit. U ambulantních pacientů v Ústřední vojenské nemocnici – Vojenské fakultní nemocnici v Praze (ÚVN) převažují defekty dolních končetin (DK) a tlaková poranění čili dekubity.
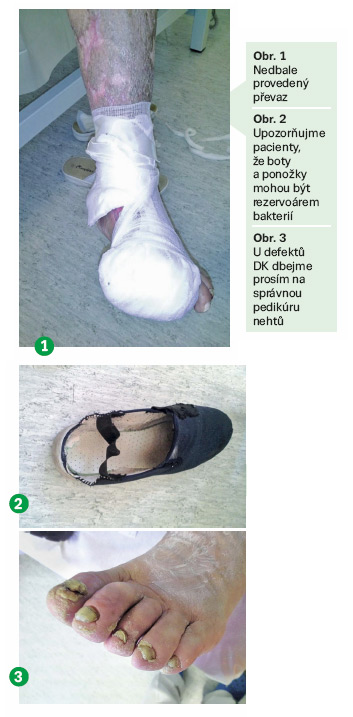
I když je rána omezena na několik čtverečních centimetrů povrchu kůže, je nezbytné přistupovat k pacientům komplexně. Chronické defekty totiž bývají často odrazem způsobu života našich klientů. Vždy se cíleně ptáme, jak rána vznikla, čím se dosud léčila a s jakým úspěchem. Mnohé zjistíme vlastním pohledem již ve chvíli, kdy pacient vstoupí do ordinace. Všímáme si, zda a do jaké míry je pohyblivý, jaké používá kompenzační pomůcky (a jakým způsobem). Dále pozorujeme oblečení a obuv včetně jejich hygienické úrovně. U defektů na DK nás zajímají také ponožky a obvazy, včetně způsobu provedení převazu (obr. 1). Obvazy u seniorů jsou často prosáklé, špinavé a zapáchající. Někteří pacienti mají zcela nevhodnou, příliš těsnou a úzkou obuv z neprodyšného materiálu, která bývá rozšlapaná, zdeformovaná a často i vlhká a zapáchající od sekretu z ran (obr. 2). O ponožkách ze syntetického materiálu, který neodvádí vlhkost a nedá se prát při vysoké teplotě, ani nemluvě. Za problematické považujeme ponožky s velmi úzkým horním zdravotním lemem, který se zařezává do oteklé dolní končetiny a brání tak odtoku krve. Hodnotíme vždy celou končetinu, její barevné změny, defekty a okolí defektu (včetně fotodokumentace). Končíme podrobnou prohlídkou nártu, plosky a stavem nehtů (obr. 3). Pokud má pacient různé prasklinky a hluboké ragády plosky a paty, které mohou být zdrojem infekce, je potřeba pacientovi vysvětlit správnou péči o nohy a ev. zajistit adekvátní ošetření a nasazení léčby na dermatologii.
K péči o chronickou ránu nezbytně patří hygiena. Proto se zajímáme, zda má pacient v bytě koupelnu s vanou, nebo sprchu, zda používá vodu z vodovodu, či ze studny. Při prvním setkání zjišťujeme rodinné zázemí, s kým pacient sdílí domácnost a kdo mu pomáhá s převazy. Dále nás zajímá, zda není v domácnosti zvíře (ačkoli to mnohdy napoví už samotný převaz se zvířecími chloupky v ráně). Také nás zajímá typ podlahových krytin a povrchů v domácnosti. Staré koberce, látkové předložky nebo i čalouněný nábytek ke zdárnému hojení rány nepřispívají, neboť tvoří další rezervoáry potenciálních patogenů.
Zajímá nás také stav výživy. Pečlivě reagujeme na známky malnutrice – nejprve nutričními doplňky ve formě sippingu (pudinky, mléka, slané polévky) a posléze i odesláním pacienta k nutričnímu specialistovi. Je nezbytné vysvětlit pacientovi důležitost správné výživy (včetně doplňkové), neboť katabolické ladění organismu zhoršuje a doslova brání hojení rány. U pacientů s ledvinnou nedostatečností je nutné věnovat pozornost stanovení správného množství.
Opatrně také zjišťujeme, zda pacient kouří či pije alkohol. Nadměrná konzumace alkoholu potlačuje zánět, růst kolagenu a nových cév. Kouření ovlivňuje hojení ještě více. Působí vazokonstrikčně, čímž prohlubuje ischémii rány, a imunosupresivně. Dále prodlužuje epitelizační fázi, omezuje oxidační vzplanutí a tím umožňuje větší nárůst bakterií v ráně (Kean, 2010).
Samozřejmostí by měl být dostatek času na klienta (jak na převaz, tak i na edukaci). Již od začátku naší léčby se snažíme poznat, zda bude pacient spolupracovat, či nikoliv. Musíme pochopit, co je v daném čase pro ránu a pacienta nejdůležitější (např. dle konceptu T.I.M.E.; tab. 1), a také se smířit s faktem, že ne vždy se podaří ránu úplně vyléčit. I v takových případech, jako např. u exulcerovaných maligních ran – tumorů, však lze paliativně výrazně zmírnit negativní dopad chronické rány na kvalitu života (snížením sekrece, zápachu a bolesti).
fota: autorky

Převaz rány
- Vždy ctíme non-touch techniku a aseptické kautely. Vždy předem zjistíme alergie u pacienta.
- Ptáme se na bolestivost předchozího převazu a podle potřeby podáváme analgetika (maximálně hodinu před sejmutím krytí).
- Atraumaticky sejmeme stávající krytí jeho smočením (vodou či oplachovým roztokem). Toto krytí prohlédneme – jeho znečištění, zhodnotíme je stran retenční kapacity. Většina adhezivních krytí s sebou strhne kožní bariéru (stratum corneum), což může iniciovat zánětlivou reakci, otok a bolest (tzv. poranění MARSI [Medical adhesive-related skin injury]). Je proto lepší volit neadherující krytí s minimální traumatizací kůže či aplikovat na lepicí část krytí odstraňovač adhezí. S krytím vyhazujeme i první převazové (kontaminované) rukavice.
- Většině ran nevadí teplé oplachy čistou vodou, koupele s řapíkem či heřmánkem nebo koupele se super-oxidovaným roztokem (např. Actimaris®, DebriEcasan®, Microdacyn 60® apod.)
- Očistíme okolí defektu např. čisticí pěnou a zbavíme jí šetrně hyperkeratóz. U chronických defektů postupujeme vždy směrem ke středu rány, abychom okolí rány nekontaminovali.
- Obložku s oplachovým roztokem (či hydrogelem) aplikujeme na netkané čtverce, které vkládáme přímo na defekt a dočasně fixujeme. Aplikace rozprašovačem či politím není přípustná, bakterie se nesmějí rozšířit do okolí. Doba působení (zpravidla 3–15 minut) se liší podle jednotlivých výrobců. U ischemických ran je vhodné obklad nejprve zahřát na tělesnou teplotu, aby nedošlo k lokální vazokonstrikci. Po odstranění obložky osušíme okolí a pak i defekt sterilními čtverci.
- Na žádost lékaře provedeme řádně stěr z rány (Levine či zig-zag technikou). Podotýkáme, že přes silný vrstevnatý biofilm není možné dosáhnout validního výsledku stěru z rány.
- Provedeme débridement, ev. nekrektomii dle charakteru rány – zpravidla mechanicky chirurgickou lžičkou, Debrisoftem®, hydroterapií či (v našich podmínkách) nízkofrekvenčním ultrazvukem. Možností je celá řada. Řádný débridement je nejdůležitější bod celého převazu!
- Po očištění opět použijeme nové rukavice. Typ primárního převazového materiálu volíme ve spolupráci s lékařem zpravidla s antimikrobiální složkou (AM) s cílem potlačení zánětu. Další cíle mohou být: podpořit granulační a epitelizační tkáň, potlačit sekreci, zápach, bolestivost, maceraci okolí atd. Aby primární krytí adekvátně fungovalo, musí být také správně používáno. Nechtějme nemožné – volme vždy co nejméně materiálů po dobu alespoň čtrnácti dnů a dělejme jednoduché převazy. Kombinace více než tří krytí bývají zpravidla neúčinné – v jednoduchosti je síla. V této souvislosti je třeba připomenout, že compliance pacienta, resp. domácí péče je stejně důležitá jako samotný výběr krytí.
- Velmi zásadní je péče o (již očištěné) okolí defektu. Můžeme kůži promastit či aplikovat bariérové masti – dle potřeby, popř. ve spolupráci s dermatology řešit např. kontaktní mikrobiální ekzém v okolí.
- Nakonec ránu kryjeme sekundárním sterilním krytím, eventuálně savými čtverci, obvazem. Při lymfedému či žilním bércovém vředu provedeme i kompresivní bandáž krátkotažným obinadlem (první obinadlo do úrovně kotníku, pod koleno celá tři obinadla).
- Klíčová je motivace a správná edukace pacienta, potažmo rodiny a domácí péče. Určíme frekvenci převazu, popíšeme postup (včetně mytí antimikrobiálními mycími gely a osobní hygieny). Ukážeme pacientům, jak nerozšiřovat infekci do okolí. Je také důležité upozornit pacienta na určité limity (např. antimikrobiální mýdlo – Cytéal® by se nemělo užívat v kuse déle než 14 dní, některé přípravky se spolu nesmějí používat atd.).
- U infekcí platí, že ten, kdo leží, se spíše uzdraví – defekty totiž potřebují k hojení klid! Na druhou stranu i ležící pacient musí přiměřeně rehabilitovat.
Kazuistiky
Pyoderma gangrenosum
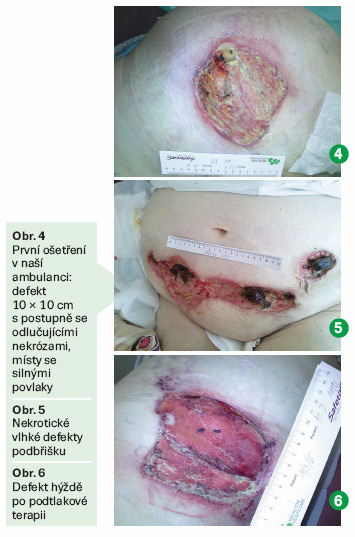
M. D., 67letá diabetička s defektem levé hýždě vzniklém po pádu (obr. 4). V osobní anamnéze: bývalá zdravotní sestra, která žije sama, imunokompromitovaná, obézní (BMI 38), se systémovým lupusem (SLE) a s nekrotickými defekty v oblasti podbřišku (obr. 5). Další diagnózy byly: močová inkontinence, Hashimotova thyreoiditida, exoftalmus, polyartralgie (bolesti kloubů), stav po kožní formě lymeské boreliózy, sekundární imunodeficience na podkladě hypogamaglobulinémie, st. p. plicní embolii.
U nás byla pacientka řešena vlhkým hojením a opakovanými převazy s podtlakovou terapií (85–125 mm Hg; obr. 6). Histologicky byla z defektů potvrzena Pyoderma gangrenosum. Proto (ve spolupráci s dermatology a revmatology) byla zahájena útočná systémová kortikoterapie: Medrol 32 mg/den. Až při této léčbě byla lokální léčba úspěšná (obr. 7–9). Je vždy důležité rozpoznat, kdo drží „pomyslný klíč“ k terapeutickému úspěchu. V tomto případě byla nutná multioborová spolupráce, ale i tak je další vývoj léčby nejistý. Lokální léčba zde hrála podružnou roli.
Poznámka: Pyoderma gangrenosum je vzácné (1/100000) imunodeficientní onemocnění typické tvorbou nekrotizujících vředů (zpravidla na DK). Vředy se zvětšují i přes adekvátní vlhké hojení. Doporučuje se lokálně např. Dakinův roztok a defekty vysušovat (wet-to-dry). Pilířem léčby jsou systémové imunomodulační léky a humánní protilátky (gevokizumab, tacrolimus, infliximab).
Débridement biofilmu
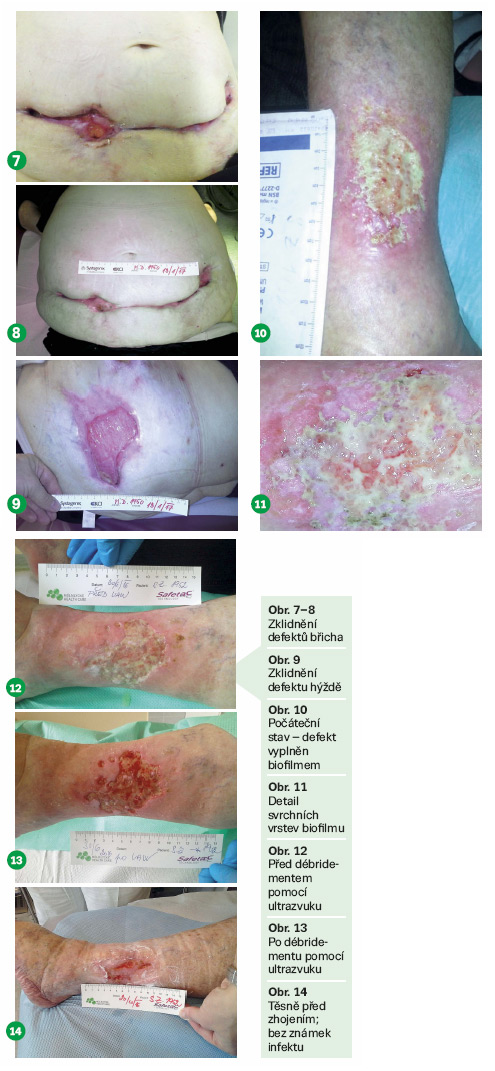
S. Z., 65letá diabetička a kuřačka, si pádem způsobila defekt levé holeně. Dostavila se do ÚVN asi po třech měsících po pádu s již silně infikovaným defektem (obr. 10). Compliance pacientky byla zpočátku velmi hraniční, prošla totiž již několika ambulancemi a zpočátku byla ohledně dalšího hojení velmi skeptická. Trvala též úporná bolestivost rány (i v klidu). Vždy jsme zaznamenali chloupky v ráně a na obvazu – doma chovala psa. Rána byla kryta hutným patologickým biofilmem (obr. 11).
Pacientce jsme nabídli kompletní terapii (pes se dočasně přesunul na zahradu, z domova byly odstraněny koberce a prosáklé čalounění), podpořili jsme ji nutričně sippingem, léčbou neuropatické bolesti ve spolupráci s neurology (Lyrica, DHC Continus) a pacientka dočasně omezila kouření.
Lokálně jsme ránu čistili pomocí nízkofrekvenční ultrazvukové sondy Sonoca® – celkem 3 cykly (obr. 12 před čištěním, obr. 13 po čištění) a ionizovaným stříbrem. S ústupem hutného biofilmu ustupovaly i obtíže nemocné, což dále zlepšilo její motivaci, takže už výborně spolupracovala. Ráno se osprchovala s mycím antimikrobiálním gelem (Cutosan®, Prontoderm®), ránu osušila a kryla pouze obložkou s oplachovým roztokem; jednu hodinu před vlastním převazem užila analgetikum. Začala být velmi aktivní a sama si ránu s naší pomocí do roka dohojila (obr. 14).
fota: autorky
Závěr
V tomto článku jsme se snažily poukázat na to, jak nesmírně důležitý je aspekt spolupráce s pacientem. V případě tzv. non-compliance je náš boj o zhojení rány či defektu marný a předem ztracený. Je rozumné pacienty pozitivně motivovat a upozorňovat je na chyby (obr. 1–3). K pacientům s neřešitelnými maligními ranami buďme maximálně ohleduplní, i oni si zaslouží odejít v úctě, bez zápachu, bez sekrece a s minimální bolestí. Pacienti by nám měli rozumět (co a proč děláme), měli by pocítit naši podporu a především zájem o ně samotné.
Měli bychom dbát na příkladně správné provedení převazů a věnovat jim náležitý čas a pozornost. Nestačíme-li na defekty, nebojme se přizvat si na pomoc další odborníky.
L. Kubátová, L. Fridrichová, M. Nejedlá, Chirurgická klinika 2. LF UK a ÚVN Praha
Další články v tomto čísle
- Temporis ars medicina fere est – Čas všechno hojí (Publius Ovidius Naso)
- Portál Dekubity.eu v novém
- Kolik energie za den vydáte?
- Komplikované hojení peristomální oblasti a ošetřování ileostomie
- Prevence iradiačních dermatitid na Onkologické klinice FN HK
- Ošetřovatelská péče o pacienta s onkologickou ránou
- Inkontinenční dermatitida – její prevence a léčba
- Poradna stomické sestry v ÚVN
- Monitorace cytotoxických léčiv umožňuje přehled o úrovni kontaminace chemoterapeutických stacionářů
- Intervence sester u kuřáků – součást kvalitní ošetřovatelské péče











