


Číslo 5 / 2017
Komplikované hojení peristomální oblasti a ošetřování ileostomie
V posledních letech se stále zvyšují nároky na odborné znalosti, zkušenosti a praktickou zručnost stomické sestry. Zvyšuje se i počet pacientů s komplikovanou stomií nebo peristomálním okolím. Pro příklad bych vás ráda seznámila s kazuistikou mladé ženy.
Kazuistika
34letá pacientka s anamnézou hysterektomie pro karcinom (Ca) cervixu a s adjuvantní chemoterapií před třemi roky, dispenzarizovaná na onkologii a gynekologii jiného zdravotnického zařízení, se dostavila na Emergency Ústřední vojenské nemocnice – Vojenské fakultní nemocnice v Praze (ÚVN) s neurčitými bolestmi břicha, občasnými křečemi a nauzeou. Těmito problémy trpěla poslední tři měsíce.
Následovaly dvě krátkodobé hospitalizace pro subileózní stav. V obou případech po konzervativní léčbě obtíže ustoupily a pacientka byla předána do péče gastroenterologa k dovyšetření.
MR enterografie prokázala dvě stenózy na ileu a postradiační kolitidu na rektosigmatu. Malá pánev byla bez recidivy původního onkologického onemocnění. Čtyři dny po vyšetření byla pacientka hospitalizována na chirurgické klinice pro ileózní stav. Po nutné předoperační přípravě byla akutně operována. V operačním protokolu popisuje chirurg ileus tenkého střeva s dilatací kliček, postradiační postižení terminálního ilea, fixaci ilea v ozářené pánvi, ztluštělou stěnu tenkého střeva při chronické obstrukci a další kličky tenkého střeva byly fixované ve srůstech.
Operatér provedl adheziolýzu s desuflací střeva a ileocékální resekci s anastomózou. Po operaci byla žena přeložena ve stabilizovaném stavu na chirurgickou JIP. Normální nekomplikovaný pooperační průběh trval jen několik dní. Pacientka se přestávala cítit dobře, udávala bolesti břicha a byla febrilní. Osmý pooperační den se objevil sterkorální obsah v pojistném břišním drénu, známky peritonitidy a pacientka byla v septickém stavu indikována k první operační revizi. Při ní byla nalezena dehiscence anastomózy s nekrózou střeva. Operatér provedl pravostrannou hemikolektomii s pojistnou terminální ileostomií vpravo. Současně provedl evakuaci a drenáž mezikličkových abscesů a pro bezpečné hojení ponechal laparostoma s VAC systémem.
Následné komplikované hojení laparotomie, ileostomie a periostomálního okolí si vyžádalo každodenní operační revize a převazy na operačním sále. Během hospitalizace tak pacientka absolvovala 35 celkových anestezií. Po deseti týdnech bylo možné převazy provádět bez celkové anestezie, již pouze po aplikaci analgetik.
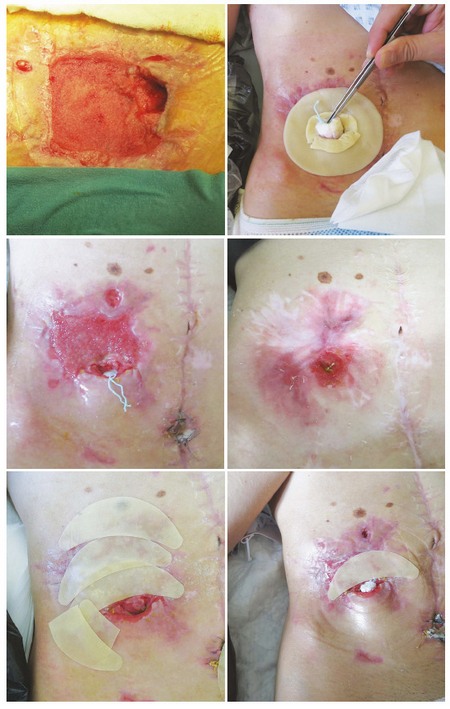
Ošetřování ileostomie, peristomálního defektu a dehiscencí laparotomie s VAC systémem, bylo pro pacientku velmi bolestivé a psychicky náročné
fota: autorka
Ošetřovatelská péče
Ošetřování ileostomie, peristomálního defektu a dehiscencí laparotomie s VAC systémem bylo pro pacientku velmi bolestivé a psychicky náročné. Před převazem bylo nutné v přesném časovém předstihu aplikovat dostatečnou dávku analgetik intravenózně. Současně jsme trvale prováděli psychickou podporu a po celou dobu převazu jsme s pacientkou mluvili. Také ji vždy jedna sestra držela za ruku. Ošetření muselo probíhat rychle a precizně. Jedno ošetření prováděly dvě sestry a zpočátku trvalo i jednu hodinu. Postupně jsme si i s pacientkou vypracovaly systém a ošetření jsme zvládaly do třiceti minut. Přes den prováděl převazy stabilní tým – stomická sestra s další sestrou. Při komplikaci v odpoledních a nočních hodinách musely zajistit převaz sestry z oddělení, případně si volaly lékaře a převaz uskutečnily s ním.
Převazy se prováděly pomocí jednodílných stomických systémů s plochou a konvexní podložkou, stomických čisticích a ochranných prostředků a prostředků vlhké terapie na hojení ran. Současně jsme preventivně ošetřovali ohrožené oblasti těla – sakrální oblast a vystouplou kyčelní kost, kterou stomický sáček mechanicky poškozoval.
Pacientka byla hospitalizována nejprve na chirurgické JIP v boxu a následně na standardním oddělení na jednolůžkovém pokoji. Dlouhodobý pobyt byl pro ni a její blízké náročný. Po celou dobu její hospitalizace a následné rekonvalescence převzala funkci pacientky její matka. Ze dne na den opustila své zaměstnání, přestěhovala se do rodiny dcery a stala se náhradní „maminkou“ tříleté holčičky, chápavou tchýní, kuchařkou a vedla celou domácnost. Kromě toho svoji dceru denně navštěvovala v nemocnici a intenzivně ji podporovala.
Ošetřování pacientky a zvládání jejích potřeb bylo také velmi náročné pro zdravotníky, především nelékaře. Abychom se vyhnuli emočně vyhroceným situacím, střídaly se v péči o pacientku týmy JIP 1 a JIP 2 – přibližně po 4 týdnech. Současně se střídaly i sestry jednotlivých týmů a žádná ji neošetřovala déle než dvě po sobě jdoucí služby. Vzhledem k náročnosti ošetřování pacientky, zejména po psychické stránce, měly sestry možnost, pokud by jejich emoční vnímání mohlo ovlivnit bezchybný profesionální výkon, požádat o přeřazení k jinému pacientovi. Sestry tuto možnost využily minimálně. Náročné to bylo hlavně pro sestry na standardním oddělení, kde je jich méně než na JIP. Pro sestry nebylo jednoduché reagovat na stále se opakující otázky „Proč?“ a „Kdy?“, na což mnohdy nebyla odpověď anebo na ně sestry nebyly kompetentní odpovídat. Nesdělitelný stres pacientky, která na své otázky dostávala jen částečné odpovědi, případně žádné, mohl vytvářet pocit, že se s ní sestry bojí komunikovat (pozn.: pacientka nechtěla být nepříjemná nebo zlá, ale někdy se prostě nedokázala ovládat. Rozhovor se sestrami ale velmi vítala. Jedna situace – dva různé pohledy).
K emočnímu kolapsu došlo u pacientky v období, kdy měla mít její dcerka narozeniny. Psychicky ji dekompenzovalo, že nebude přítomna doma, nemůže zajistit oslavu pro blízké ani párty pro dětské kamarády. Pacientka propadla hysterii, odmítla dále spolupracovat s ošetřujícím týmem a vyhrožovala sebepoškozením. S rychlou intervencí psychologa a psychiatra a za pomoci psychiatrické medikace se podařilo její stav stabilizovat. Denně probíhala intenzivní podpůrná psychoterapie. Zintenzivnila se spolupráce zdravotníků s pacientčinými blízkými, především s její matkou.
Péče před propuštěním do domácího ošetřování
Protrahovaný septický stav s katabolismem, opakované převazy na operačním sále, hladovění před narkózou, nechutenství a stres vyústily u pacientky v těžkou malnutrici kombinované etiologie. A to i přesto, že byla pacientce dlouhodobě poskytována totální parenterální výživa v kombinaci s enterální výživou podávanou jejunální sondou. Ta bohužel vedla k vysokým odpadům z ileostomie. Postupně došlo k vymizení podkožního tuku na celém těle a k podstatné svalové redukci. Pacientku trvale sledoval mj. i lékař – nutriční specialista. Přes intenzivní nutriční podporu se její hmotnost snížila až na čtyřicet čtyři kilogramy (56 kg při příjmu a dále 50 – 44 – 46 – 48 při dimisi). Hodnota albuminu se pohybovala od 34,4 g/l při příjmu (11,8 – 18,2 – 21 – 27) až po 40,7 g/l při dimisi. V období velmi nízkých hodnot bylo ošetřování nehojících se defektů i peristomálního okolí nejobtížnější. Pacientka dostávala výběrovou dietu a stravování bylo denně konzultováno s nutriční terapeutkou. Postupně zvládla plné zatížení perorální stravou, dostatečný pitný režim i sipping.
Postupně docházelo ke zlepšení fyzického i psychického stavu pacientky a ke stabilizaci ošetřování ileostomie i peristomálních defektů. Nastal čas naplánovat postupné kroky vedoucí k dimisi. Plánovat jsme museli dlouho dopředu, abychom včas zajistili vše potřebné a také aby se rodina vše naučila. Pacientka totiž ještě nebyla schopna si sama ošetřit ileostomii. To bylo možné provádět pouze vleže. Na ošetřování v domácím prostředí se proto domluvila se svojí matkou a švagrovou. U obou proběhla opakovaná teoretická a praktická edukace v ošetřování ileostomie a aplikace stomického systému. Byly nastaveny termíny výměn, vhodný stomický systém a příslušenství. Stomická sestra zajistila vhodné stomické prostředky a prostředky vlhké terapie v dostatečném množství. Teprve poté mohla být pacientka propuštěna do domácího ošetřování s tím, že všechny plánované kontroly – chirurgická a nutriční ambulance a poradna stomické sestry – budou probíhat současně.
Hospitalizace pacientky trvala více než tři měsíce.
Ošetřovatelská péče po propuštění do domácího ošetřování
Doma byl aplikován jednodílný stomický systém s konvexní podložkou, těsnicí pasta, malé hydrokoloidní půlměsíce přes defekty, stomický pudr, přídržný pásek okolo těla, odstraňovač podložky ve spreji a čisticí silikon v roušce. Výměny systému byly prováděny po jednom a někdy i po dvou dnech. Výměnu stomického systému zvládly matka i švagrová naprosto profesionálně. Postupně docházelo ke snižování spotřeby stomických prostředků. Na ambulantní kontroly a převazy pacientku doprovázela dcera.
Čtyři měsíce po propuštění absolvovala pacientka v rámci jednodenní hospitalizace snesení hypergranulační tkáně okolo ileostomie. V té době již vážila 52 kg, jedla sedmkrát denně s minimálním omezením. Pravidelně docházela do nutriční, gastroenterologické a onkologické ambulance. Stomickou sestru navštěvovala také pravidelně. Po uplynutí dalšího měsíce již byla plně soběstačná, stomický systém si uměla vyměnit sama, zvládala péči o domácnost i o dceru. Také se vrátila na částečný úvazek do práce. Psychicky byla plně kompenzovaná. Stomické sestře se svěřila, že se jí vlastně zcela změnil život a žebříček hodnot – váží si manžela a matky, jak vše zajistili a zabezpečili, umí rozpoznat skutečné přátele a ocenit skutečnou pomoc. Její nemoc jí vlastně pomohla přehodnotit celý současný život a nastavit ho jinak. I manžel lehce umírnil své pracovní nasazení. Nyní všichni tráví více času společně doma.
Nemoc a dlouhodobá hospitalizace pacientky samozřejmě ovlivnila i ekonomickou situaci celé rodiny.
Po roce pacientka neplánovaně navštívila stomickou sestru pro bolestivé, zvětšující se defekty v peristomální oblasti. Váží již téměř šedesát kilogramů a váhový přírůstek způsobil, že konvexní podložka vytvořila tlakem dva dekubity v peristomální oblasti. Bylo proto nastaveno lokální ošetřování vkládacími kroužky a konvexní podložka byla vyměněna za plochou. K úplnému zhojení dekubitů došlo po čtyřech týdnech.
K okluzi ileostomie a obnově kontinuity střeva byla pacientka indikována jeden a půl roku od první operace. Vše bylo pečlivě naplánováno. Operace i pooperační průběh byly bez komplikací a pacientka opustila oddělení sedmý pooperační den. Pak absolvovala dvě kontroly na chirurgické ambulanci. Nadále bude docházet na gastroenterologii a do nutriční ambulance.
Závěr
V současné době je pro nás několikaměsíční ošetřování pacientů s komplikovaným pooperačním průběhem standardní a umíme si je již dobře zorganizovat, tak aby bylo zvladatelné pro pacienta i ošetřující zdravotníky.
Mgr. Iva Otradovcová, stomická sestra Chirurgické kliniky 2. LF UK a ÚVN Praha
Další články v tomto čísle
- Temporis ars medicina fere est – Čas všechno hojí (Publius Ovidius Naso)
- Portál Dekubity.eu v novém
- Kolik energie za den vydáte?
- Co vše musíme vědět při léčbě nehojící se rány
- Prevence iradiačních dermatitid na Onkologické klinice FN HK
- Ošetřovatelská péče o pacienta s onkologickou ránou
- Inkontinenční dermatitida – její prevence a léčba
- Poradna stomické sestry v ÚVN
- Monitorace cytotoxických léčiv umožňuje přehled o úrovni kontaminace chemoterapeutických stacionářů
- Intervence sester u kuřáků – součást kvalitní ošetřovatelské péče











