


Číslo 6 / 2017
Zajištění průchodnosti dýchacích cest u morbidně obézního pacienta v neodkladné péči
V urgentní medicíně zaznamenáváme zvýšenou incidenci zásahů u morbidně obézních pacientů. Proto je důležité mít o této péči dostatečný přehled.
Obezita je nazývána novodobou epidemií 21. století. Nevyhýbá se ani České republice, kde obezita zaznamenala za posledních dvacet let bouřlivý nárůst. Dnes patří Česká republika mezi pět zemí v Evropě s jejím největším výskytem.
Faktorů, které způsobují obezitu, je celá řada. Hlavní je život v nadbytku kalorií společně s genetickou zátěží. Zdravotnický personál pracující v prostředí neodkladné péče by měl být důkladně seznámen s problematikou obezity a jejich komplikací. Důvodů k tomu je několik. Ošetřování obézního nemocného je oproti pacientovi s normálním BMI (body mass index je možné spočítat vydělením hmotnosti daného člověka druhou mocninou jeho výšky) komplikovanější, a to jak kvůli patofyziologickým změnám způsobených vlivem kumulace tukové tkáně v organismu, tak i z důvodu materiálně-technického zajištění.
Obezitu dělíme na tři stupně. Obezita I. st. BMI 30–35, II. st. 35–40, III. st. BMI nad 40 (morbidní obezita).
Zvláštní pozornost u obézních musí být věnována problematice zajištění průchodnosti dýchacích cest. Je známo, že obezita je jedním z nejčastěji udávaných predisponujících faktorů problematické ventilace obličejovou maskou nebo tracheální intubace. Tato situace je označována jako „difficult airway“.
Excesivní ukládání tukové tkáně spouští patofyziologické procesy vedoucí k mnoha patologickým stavům (metabolický syndrom a kardiovaskulární onemocnění). Tuková tkáň byla po dlouhou dobu ve fyziologii chápána tak, že její funkce je převážně ochranná a izolační. V poslední době bylo na podkladě četných studií zjištěno, že excesivní kumulace tukové tkáně, převážně viscerálního typu, se chová jako významný endokrinně fungující orgán. To se převážně manifestuje u tzv. metabolického syndromu.
S obezitou jsou spojena další komplikující onemocnění: nejčastěji hypertenze, diabetes mellitus II. typu, plicní onemocnění, ateroskleróza. V poslední době se o obezitě mluví i jako o predispozičním faktoru k onkologickým onemocněním.
Restrikční ventilační změny
Kumulace tukové tkáně nepříznivě ovlivňuje ventilační funkce. Snižuje celkovou plicní kapacitu, snižuje funkční reziduální kapacitu a snižuje exspirační rezervní objem (syndrom restrikce). Snížená poddajnost těžké obézní hrudní stěny a zrychlená dechová frekvence (kompenzační mechanismus) vedou ke zvýšení dechové práce při klidové spontánní ventilaci.
Morbidně obézní nemocný nemá dostatečné respirační rezervy a v případech, kdy dochází ke zvýšeným nárokům organismu na spotřebu kyslíku (fyzická zátěž, febrilie atd.), vzniká nepoměr v možnostech restrikcí postiženého respiračního systému adekvátně na situaci reagovat. Subjektivně vzniká u obézního časně pocit dušnosti, objektivně obézní velice rychle tachypnoizuje.
Obstrukční syndrom spánkové apnoe
Obstrukční syndrom spánkové apnoe (OSA) je charakterizován opakujícími se periodami neprůchodnosti horních cest dýchacích během spánku vlivem sníženého svalového tonu faryngu a kumulace tukové tkáně v této oblasti. Obstrukce vede k opakovaným stavům apnoe nebo hypopnoe, a tím narušuje kontinuitu spánku. Toto onemocnění je velice často spojováno s obezitou.
Takto postižený nemocný se probouzí unavený, s bolestí hlavy a má sklony k depresím. U pokročilých případů dochází k plicní hypertenzi, cor pulmonale a polycytémii. OSA je jedním z důležitých prediktorů obtížné ventilace obličejovou maskou a obtížné tracheální intubace!
Je důležité si uvědomit, že v případě i mírné alterace vědomí morbidně obézní pacient většinou neudrží spontánně volné dýchací cesty.
Obezita a urgentní stavy
Dle statistik obézních pacientů přibývá a je nutné se na péči o ně velice pečlivě připravit. Požadavky na péči poskytovanou obézním jsou mimořádné. Důležité je mít nejen patofyziologické znalosti, ale i možnost využití specifického technického vybavení. Důležité je také vědět, že farmakokinetika léků je u těchto pacientů zcela odlišná.
Problémem při ošetřování obézních bývá většinou již zajištění žilního vstupu, monitorace fyziologických funkcí (manžety na měření krevního tlaku jsou rozměrově většinou zcela nedostačující), polohování a transport pacienta.
Zajištění průchodnosti dýchacích cest (DC) je prioritním a život zachraňujícím výkonem v neodkladné péči. Vycházíme z předpokladu, že tento život zachraňující výkon je rutinně používán a znám jako základní manévr a není nutné ho podrobně popisovat. Budeme se tedy zabývat především skupinou morbidně obézních pacientů.
Rozdělení klinických situací vyžadující nutnost zprůchodnění a zajištění dýchacích cest
Situace vyžadující zprůchodnění a zajištění DC se označují jako život ohrožující a jsou spojeny s těžkými poruchami základních životních funkcí. Důvodů, které vedou k život ohrožujícímu stavu dušení nebo respirační insuficience, je mnoho a vzájemně se mohou prolínat a kombinovat. Pro záchranný tým je důležité tyto stavy znát, diagnostikovat a včasně zasáhnout.
V neodkladné péči dochází i k situacím, kdy se může jednat o akutní zajištění DC pro plánovanou umělou plicní ventilaci (UPV), většinou v souvislosti s jiným akutním onemocněním nebo úrazem, u kterého předpokládáme možnou progresi stavu.
Příčiny vedoucí k akutnímu selhání dýchání jsou:
- náhlá zástava krevního oběhu,
- porucha stimulace dýchání z centrálního nervového systému (CNS) – bezvědomí, epilepsie, intoxikace (především opiáty a hypnotiky), kraniotrauma, nádory a záněty CNS (meningoencefalitis),
- porucha na úrovni nervosvalového přenosu – myastenie, otrava organofosfáty,
- obstrukce horních cest dýchacích – cizí těleso, otok, nádor či zánět,
- plicní etiologie – bronchospasmus, levostranné srdeční selhání s plicním edémem nebo chronická obstrukční plicní nemoc (CHOPN) eskalující do globální respirační insuficience, pneumonie,
- porucha na úrovni plicní mechaniky – sériová fraktura (fr.) žeber, pneumothorax (PNO), hemothorax.
Specifika zajištění dýchacích cest u morbidně obézního pacienta
Vysoký BMI je jedním ze zásadních a nezávislých prediktorů obtížné ventilace maskou. Při aplikaci základních manévrů k uvolnění dýchacích cest u obézního nemocného narážíme na problém, že v případě prostého záklonu hlavy nemusíme vždy dosáhnout uvolnění dýchacích cest, a tím obnovy spontánního dýchání (obr. 3). K tomu dochází zřejmě z důvodu zmnožené tukové tkáně v oblasti horních cest dýchacích. Proto je nutné minimálně užití nosního nebo ústního vzduchovodu tak, aby k zprůchodnění DC došlo. Z literatury vyplývá, že lepších intubačních a ventilačních podmínek lze dosáhnout při správném polohování pacienta.
K dobré laryngoskopické vizualizaci vchodu do trachey a ke snadnější spontánní ventilaci i ventilaci obličejovou maskou potřebují morbidně obézní větší podložení hlavy, krku, hrudníku a paží, než je u takzvané „čichací polohy“ pacientů s normálním BMI. Hlava, ramena a trup mají být podloženy tak, aby zevní zvukovod byl přibližně ve stejné výši, jako je pacientovo jugulum a sternum.
Můžeme se setkat s několika označeními pro tuto polohu, jako např. „HELP position“ (head elevated laryngoskopy position – zvýšená poloha hlavy pro laryngoskopii) (obr. 1–4), „RAMP position“ (Ramp = šikmá plošina) či „Beach chair position“ (pozice plážového lehátka). V podstatě všechny uvedené polohy mají hlavu uloženou výše, než je u čichací polohy neobézních („sniff position“).
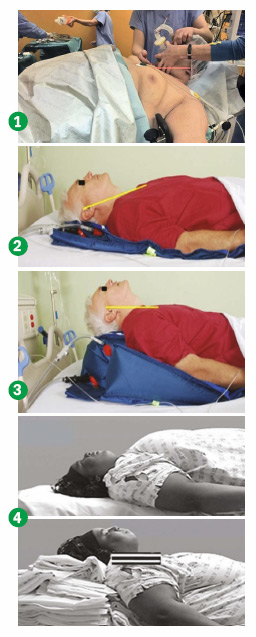
Polohu můžeme zabezpečit poduškami, ručníky, vyskládanými prostěradly nebo jiným měkkým materiálem (obvazový materiál, ložní prádlo nebo imobilizační prostředky typu vakuových dlah).
Definice „difficult airway“
Obtížné zajištění dýchacích cest (difficult aiway) definuje American society of Anesteziologists (ASA) jako klinickou situaci, kdy má standardně trénovaný anesteziolog problémy s ventilací přes obličejovou masku, s tracheální intubací nebo s oběma technikami
Pro případ „difficult airway“ má mít každý lékař nebo zdravotnický pracovník (zdravotní sestra, záchranář) připraven scénář, jak v takovéto situaci postupovat. Vhodné je mít plán A pro neúspěšné zajištění dýchacích cest, ale i plán B a C při selhání předchozích pokusů. Některá pracoviště mají vypracovány algoritmy pro „difficult airway“, kopírující většinou národní doporučení odborné společnosti.
Případy, kdy nelze pacienta ventilovat obličejovou maskou a zaintubovat, jsou v literatuře označované jako „cannot ventilate, cannot intubate“ (CVCI). V tomto případě je ASA doporučeno užití supraglotických pomůcek.
Personál v neodkladné péči by měl mít dostupné hlavně takové pomůcky a vybavení, které zná a umí je rutinně použít. Školení a trénink na modelech simulujících stavy bezdeší nebo obstrukce dýchacích cest jsou zásadní. Ten, kdo pravidelně podstupuje trénink, v akutní situaci daleko lépe reaguje na nečekané situace a umí je řešit. Celý tým pak lépe komunikuje a spolupracuje.
Supraglotické pomůcky
Faryngeální pomůcky
Pomůcky využívané pro takzvanou faryngeální intubaci jsou jednoduché na zavádění, udržují volné horní cesty dýchací, nenahrazují však záklon hlavy. Do této skupiny patří ústní a nosní vzduchovody. U morbidně obézních mají výhodu obzvláště nosní vzduchovody, které jsou nemocným dobře tolerovány a napomohou k uvolnění horních cest dýchacích při obtížné ventilaci obličejovou maskou.
Laryngeální masky
ASA uvádí v doporučeních pro „difficult airway“ vhodnost užití supraglotických pomůcek, jako jsou laryngeální masky (LM), v případech, že ventilace pomocí obličejové masky je nedostatečná nebo nemožná. Supraglotické masky jsou podle těchto doporučení efektivními pomůckami pro obnovení spontánní ventilace nebo ventilace přerušovaným přetlakem u morbidně obézních pacientů. Velkou výhodou těchto pomůcek je snadné zavedení, kterého může být využito při kardiopulmonální resuscitaci (KPR), kdy pro zavedení těchto pomůcek není nutné přerušení kompresí hrudníku.
Ideální supraglotická pomůcka pro PNP by měla umožnit:
- zavedení „naslepo“ v jakékoliv poloze pacienta (zaklínění ve vozidle),
- drenáž žaludečního obsahu kanálem k tomu určeným,
- měla by být jednorázová.
LMA Fastrach (I-LMA, intubační laryngeální maska)
Jedná se o laryngeální masku, která je opatřena kovovým integrovaným zavaděčem, udržujícím tvar této LM. Taktéž umožňuje zavedení v libovolné poloze bez nutnosti manipulace s hlavou a krkem pacienta.
Může být využita jako vodič pro speciální tracheální rourku, která je skrze tento typ LM zavedena „naslepo“ přímo do trachey. Je využívána v algoritmech pro „difficult airway“ a CVCI. V případě přetrvávajících potíží při zavedení tracheální rourky je výhodou využití flexibilního fibroskopu.
Pomůcky pro tracheální intubaci
Dle České resuscitační rady jsou pro méně zkušené zdravotníky jednoznačně preferovány supraglotické pomůcky (LMA, I-Gel, kombitubus, LT). Tyto pomůcky lze zavést snadno, zpravidla bez nutnosti přerušení kompresí hrudníku v rámci KPR. Hlavní výhodou tracheální intubace je však možnost provádění nepřerušovaných kompresí během KPR, což supraglotické pomůcky neumožňují.
Konvenční tracheální intubace
Z literatury a osobních zkušeností z operačních sálů bariatrického centra vyplývá, že polohování pacienta k laryngoskopii hraje zásadní význam.
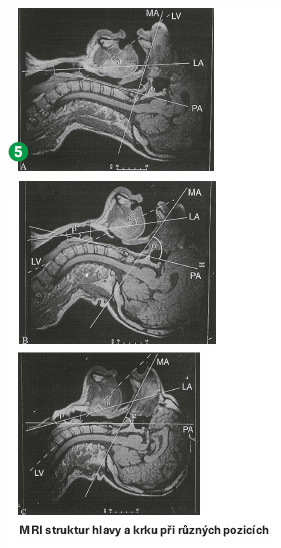
Ke zlepšení vizualizace laryngu (obr. 5) je také možné užití speciálního manévru kombinujícího tlak na chrupavku štítnou, posouvající hrtan dorsálně a kraniálně se současným laterálním posunem vpravo (BURP = backward-upward-rightward-pressure).
Praktickou výhodou je užití speciálních laryngoskopických elevačních lžic určených pro obtížnou tracheální intubaci, např. typu Mc Coy nebo lžíce Polio v. o. (obr. 6), které jsou určené přímo pro morbidně obézní pacienty. Zvětšený odklon rukojeti laryngoskopu umožňuje jednodušší zavedení laryngoskopu přes mohutnou hrudní stěnu.

Tracheální intubace je zlatý standard v zajištění dýchacích cest jak v terénní péči, tak i v nemocniční neodkladné péči. Je brána jako definitivní zajištění dýchacích cest v rámci resuscitační péče. Tracheální intubace je jediná funkční pomůcka chránící plicní parenchym před aspirací kyselého žaludečního obsahu.
Videolaryngoskopie
Videolaryngoskop maximálně zlepšuje vizualizaci laryngu a v budoucnu by se tato metoda mohla prosadit i jako metoda volby u laryngoskopie morbidně obézních pacientů.
Fibroskopická intubace
Intubace pomocí flexibilního fibroskopu je v nemocničním zařízení zlatým standardem při zjištění nepříznivých anatomických podmínek intubovaného. Dovoluje insuflovat kyslík v průběhu celého výkonu, tracheální rourku lze zavést pacientovi v lokální anestezii za sedace („awake“ intubace), ale i v celkové anestezii.
Retrográdní intubace (využití pouze v případě „CVCI“ – superakutní stav)
Tento typ zajištění dýchacích cest kombinuje punkci cricothyreoidní membrány pomocí Tuohyho jehly, která je svým otvorem orientována kraniálně (na jehlu se nasadí injekční stříkačka s fyziologickým roztokem a za stálé aspirace se proniká kůží a podkožními strukturami – při nasátí bublin je verifikován prostor v luminu trachey). Jehlou se kraniálním směrem zavede vodicí „drát“ (užívaný v Seldingerově technice punkce centrálního žilního katetru), který se objeví v dutině ústní nebo v nosním otvoru. Po katetru se jako po vodiči zavede do hrtanu tracheální rourka. Epidurální katetr se na distálním konci odstřihne a rourka se zavede dále do trachey.
Pomůcky pro chirurgické zajištění dýchacích cest (obr. 7)
Obecně se jedná o poslední krok v sekvenci zajištění dýchacích cest, při obtížné intubaci či supraglotické obstrukci – CVCI. Mezi techniky chirurgického zajištění dýchacích cest řadíme koinopunkci, Quick Trach, koinotomii a bužií asistovanou cricothyreotomii (BACT – bougie assisted cricothyreotomy).
fota: autor
Závěr
Aby byla péče o morbidně obézní pacienty v urgentní medicíně dostatečná, je třeba nastavit speciální vzdělávací program akutní péče o morbidně obézní, edukovat zdravotnický personál v tématu morbidní obezity, zlepšit připravenost z pohledu technické vybavenosti a náročnosti a vyvolat debatu vedoucí k přehodnocení vybavení nemocnic a jiných poskytovatelů neodkladné péče (ZZS).
Bc. Svatopluk Žáček, ředitel pro provoz a zdravotní péči, OB klinika, a. s.; předseda revizní komise Perioperačních sester při ČAS
Více o autorovi
Bc. Svatopluk Žáček
1998: ukonč. SZŠ Ústí n/L– obor Zdravotnický záchranář; 2013: ukonč. Bc. studium –Urgentná zdravotná starostlivosť, SZU v Bratislavě,; 1998–2005: ZZS ÚL, Zdravotnický záchranář; 2005–2007: Masarykova nemocnice ÚL, odd. emergency, zdr. záchranář; od 2010: OB klinika a.s., Praha, manager kliniky pro NLZP; od 2016: OB klinika a.s., Praha, ředitel pro provoz a zdravotní péči; předseda revizní komise Perioperačních sester při ČAS
Další články v tomto čísle
- Skúsenosti pacientov s aplikáciou larválnej terapie
- Pozor na „faraonovu pomstu“ i kufr od auta
- Kolegyním a kolegům z IKEM
- Jak zvládat chutě na sladké?
- Být sestrou v USA znamená být hrdý na svou profesi
- Specifika komunikace s pacienty v resuscitační péči
- Transport pacienta s ECMO – první zkušenosti ZZS LK, p. o.
- Čtvrt století výuky ošetřovatelství oslavili absolventi 3. LF UK v Karolinu
- Chirurgové a perioperační sestry se sešli na Moravě už po devatenácté
- Sestry oslavily svůj svátek společně s Edith Piaf











