


Číslo 6 / 2021
Weaning – klíčové slovo i v následné intenzivní péči
Weaning je postupné odvykání od umělé plicní ventilace. Probíhá proto většinou na půdě ARO a jednotek intenzivní péče, spadá ale také do oblasti následné intenzivní péče (NIP). Na ARO a JIP je zpravidla velmi rychlý, zatímco v případě NIP je to postupný proces, kdy si pacient odvyká od ventilátoru, často je nutné ho napojit znovu zpět. Přestože je indikace k weaningu v rukou lékařů, je nutná intenzivní spolupráce se sestrou, která dobře zná ventilační možnosti pacienta, monitoruje všechny nezbytné hodnoty, dokáže pečovat o dýchací cesty nebo například správně asistovat při bronchoskopii či dekanylaci. Především ale musí pacienta na weaning dobře připravit, protože se jedná o psychologicky složitý proces.
Následná intenzivní péče se věnuje pacientům se zvládnutou základní příčinou selhání životních funkcí, ale s přetrvávající nutností jejich podpory. Typický přijímaný pacient je tedy na umělé plicní ventilaci – ať už plně řízené, nebo s částečnou vlastní ventilační aktivitou. Jde o pacienty, kteří již za sebou mají poměrně dlouhý pobyt na odděleních specializované intenzivní péče a jsou adekvátně tomu vyčerpaní. Ve většině případů je přítomen respirační infekt vyžadující aplikaci antibiotické terapie. Nezřídka se jedná o pacienty vyššího věku. I proto je nutné přistupovat k weaningu na NIP trochu jinak.
„Jako největší úskalí přechodu na spontánní ventilaci u pacientů v následné intenzivní péči vnímám velmi silně vyjádřenou polyneuropatii kriticky nemocných, která brzdí weaning a rehabilitaci; kolonizaci polyrezistentními kmeny vedoucí k opakovaným nozokomiálním pneumoniím s nutností opakované aplikace antibiotik, malnutrici s výrazně sníženou svalovou silou a limitující imunokompetenci pacienta a závažné delirantní stavy. Všechny výše uvedené faktory se vzájemně potencují a prodlužují závislost pacienta na umělé plicní ventilaci. Jedná se často o dlouhodobější proces, na kterém musí participovat celý tým,“ vysvětluje primář MUDr. Petr Jelínek z Chronicare Mund Brno, specializující se na následnou a dlouhodobou intenzivní péči.

Jaká je skladba vašich pacientů na NIP, odkud, s čím a v jakém stavu jsou sem překládáni?
Zpočátku jsme zde měli pacienty po úrazech hlavy, mozkových mrtvicích a polytraumatech. Potom přišla doba covidová a lůžka byla obsazena covidovými pacienty. V současné době jsou to navíc polymorbidní pacienti s respiračním selháním, pacienti po úrazech páteře s míšní lézí, po břišních operacích, po úspěšné kardiopulmonální resuscitaci a zůstávají nám i pacienti postcovidoví ‒ takže spektrum je velmi široké. Překládáni jsou především z oddělení ARO a JIP, kde byl weaning buď neúspěšný, nebo může být proces odpojování od ventilátoru zdlouhavější.
Co je hlavním cílem péče na NIP?
Cílem je především to, aby se pacient dostal zpět do kvalitního života, a to v co možná nejkratší době. Nejdůležitější je včasný weaning. Čím dříve k němu přistoupíme a začneme pacienta odpojovat, tím má větší šanci vrátit se do normálního života. Záleží samozřejmě také na přidružených onemocněních, které pacient může mít. U některých pacientů je bohužel stav tak závažný, že se nám i přes veškerou snahu nemusí podařit jej od ventilátoru odpojit. Velkou roli může hrát také celkový psychický i fyzický stav pacienta.
Připomeňme, co je weaning a co obnáší?
Je to proces, kdy stabilního pacienta, který má všechny hodnoty a vyšetření v pořádku, začneme postupně odvykat od plicního ventilátoru. Lékař postupně upravuje parametry na samotném ventilátoru, opět podle specifik konkrétního pacienta. Weaning začíná v momentu, kdy je ventilační podpora minimální a my zahajujeme odpojování od ventilátoru. Zpočátku odpojujeme na kratší intervaly (1–2 hodiny), které postupně navyšujeme, až pacient zvládne spontánní ventilaci.
Úkolem sestry v tomto procesu je v první řadě důkladná edukace pacienta (včetně rodinných příslušníků) – musí být poučen, co se s ním bude dít, jak to bude probíhat a co to obnáší. Někteří pacienti jsou netrpěliví, takže jim musíme vše opakovaně vysvětlovat. Pacient musí být především v dobrém psychickém rozpoložení.
Jaká jsou největší úskalí weaningu?
Může to být polymorbidita pacienta, obezita, nespolupráce nebo i psychická nástavba. Momentálně zde máme například pacienta, který odmítal odpojení, měl obavy, že se bez ventilátoru udusí. Hlídal si hodiny, minuty, kdy není na ventilátoru, a vyžadoval opětovné napojení i přesto, že se veškeré monitorované hodnoty, počet dechů, SpO2 i objektivně sám pacient jevili v pořádku. Tato zvláštní situace, se kterou nám pomáhala i naše spolupracující lékařka z psychiatrie, nás nakonec přivedla ke zjištění, že pacient je bývalý horník, který byl zavalen v dole. Má proto obrovský strach, že by se mohl bez ventilátoru udusit. Nyní již začíná během dne využívat při rehabilitaci pouze kyslíkovou terapii. Sice v kratších intervalech, ale i to je pro nás obrovská radost a posun k lepšímu. Věříme, že se nám to podaří a pacient bude moci vést opět kvalitní život.
Kolik různých nelékařských profesí se v ošetřovatelském týmu na péči o pacienta podílí?
Kromě sester a ošetřovatelů, kteří pečují o pacienty, jsou velmi důležití fyzio- a ergoterapeuti. Dále spolupracujeme s logopedem a nutriční terapeutkou. Z lékařských profesí je to pak například neurolog, psychiatr nebo oftalmolog. Nedílnou součástí je také chirurg, který zde zajišťuje odbornou péči o pacienty, které jsme přijali s defekty nebo dekubity.

Jaká jsou specifika práce fyzioterapeuta na NIP?
Obor fyzioterapie je velice široký a většina lidí si ji spíše představuje ve smyslu ambulantní péče. Zde jsme čistě soustředěni na lůžkové pacienty. NIP pacienti jsou na pomezí anesteziologicko-resuscitační medicíny a standardních oddělení. Neděláme tedy prvotní fyzioterapii u pacienta v akutním stadiu jeho onemocnění, ale je to pacient v subakutním nebo chronickém období svého onemocnění. Díky tomu máme na co navazovat od kolegů z ARO či JIP a můžeme se již snažit pacienta profilovat ať již do péče rehabilitační, nebo do domácího prostředí, případně do péče hospicové.
Jaká je role fyzioterapeutů při weaningu?
Proces weaningu z pohledu fyzioterapeuta je podobně komplikovaný jako z pohledu lékaře nebo sestry. Je potřeba, aby pacient spolupracoval. Jakákoli psychická nástavba proces komplikuje. Také není vhodné, aby pacient naopak proces weaningu jakkoli urychloval. Někteří pacienti jsou neklidní, vstupy do těla jim způsobují nepříjemný pocit cizího tělesa v těle, které tam nechtějí, odpojují se sami, a tím vlastně proces prodlužují a komplikují.
Důležitá je práce s tracheostomickou kanylou. V rámci rehabilitace a fyzioterapie s touto pomůckou pracujeme, a to tak, že manžetu, která odděluje prostředí a umožňuje pacientům zkrátit kanál pro dýchání, řízeně upouštíme tlak. Díky tomu pacientům umožňujeme ať již verbální komunikaci, nebo alespoň parciální dýchání skrz ústní dutinu nebo horní cesty dýchací jako takové.
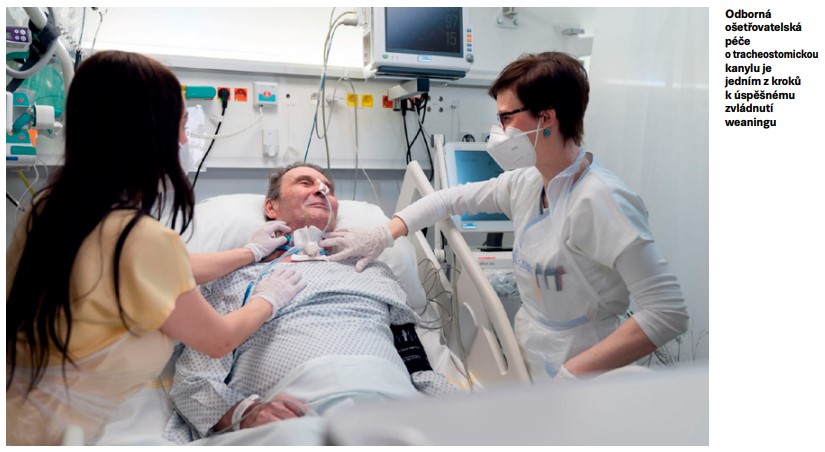
Pracuje fyzioterapeut na NIP s nějakými speciálními technikami, má k dispozici speciální pomůcky nebo přístroje?
Proces weaningu je z pohledu fyzioterapeuta, podobně jako celá hospitalizace, dlouhodobá záležitost. Je to cesta, na které dochází k mnohým úskalím. Cílem je, jak jsme již řekli, odpojení pacienta. Proto od počátku bereme samotný proces dýchání jako aktivní činnost, stejně jako jakýkoli jiný pohyb lidského těla, na kterém se pacient musí vědomě podílet. Nikoli jen automatizmus, který by se děl pasivně. Pohyb nám pak iniciuje jak akci srdeční, tak respirační, a tím pacienta posouvá. Ventilátor je zpočátku to, co za pacienta pracuje aktivně. My aktivitu za pacienta přebíráme a snažíme se ho edukovat ke schopnosti samostatného aktivního pohybu. K tomu používáme metody využívající naši zručnost (manuální práce s pacientem), vertikalizaci s pomocí chodítka, pomůcky k respirační terapii, které nám pomáhají například rozvibrovat plicní tkáň, evakuovat hlen, a tím napomáhají hygieně respiračního ústrojí. Jedním z přístrojů je takzvaný kašlací asistent. Vše probíhá proto, aby byl proces ze strany pacienta co nejaktivnější, aby to byl nakonec on, kdo weaning řídí, a my těmi, kteří pomáhají.
S kým by měl fyzioterapeut optimálně spolupracovat a jak se to v praxi daří?
Někteří pacienti s tracheostomií potřebují například logopeda, protože nejde jen o reedukaci verbální komunikace, ale také o poruchy polykání. Zkvalitní se tak přijímání potravy per os jako jedné ze základních lidských potřeb. A obecně vlastně potřebujeme kohokoli z týmu, který tu teď máme, aby se rozšířil počet pečujících. Čím více, tím lépe.
Co přesně dělá fyzioterapeut při weaningu?
Celý proces rehabilitace začíná již první den hospitalizace. Nejpřednější je pro nás samostatnost pacienta a co největší aktivní zapojení jeho těla a mysli. K tomu máme mnoho metod a technik, které ovládáme. Dalšími pomocníky jsou přístroje jako například motomed, který může pacienta doprovázet a nahradit cyklický pohyb dolními nebo horními končetinami.
Celá rehabilitace směřuje k odpojení od ventilátoru a zároveň k podnětu, aby pacient „vstal z postele“, tedy jeho vertikalizaci. K tomu máme metody od zcela pasivního cvičení, které provádíme my, přes semiaktivní přístupy, kdy má pacient zlepšenou úroveň vědomí a je schopen nám alespoň zčásti pomáhat, až ke kompletně aktivní rehabilitaci pacienta, která je námi samozřejmě nejoblíbenější. Jakmile se pacient zapojuje aktivně, můžeme ho spoustu věcí naučit, mnoho úkonů může zvládat sám, a tím se přiblíží svému normálnímu životu.
Cílem celé naší práce je samostatnost pacienta, a to nejen v myšlení, ale také ve schopnosti se obsloužit – najíst se, napít, dojít si na toaletu, být schopen vytočit rodinného příslušníka na telefonu a další.
Vzpomenete si na nějaký zajímavý příběh pacienta?
Měli jsme zde například přibližně 55letého pacienta po kardiopulmonální resuscitaci, jehož začátek u nás byl velmi krušný. Byl přijat s poruchou vědomí, čistě pasivní, dýchal za něj přístroj. Tu a tam dokázal nádech a výdech iniciovat. Postupem času a s využitím řady metod se začal zlepšovat, začal vnímat, aktivně spolupracovat, zlepšilo se jeho hojení ran, mohli jsme postupně snížit podporu ventilátoru i množství léků. To nám umožnilo jeho vertikalizaci do sedu, a když se nám podařilo dolní končetiny vycvičit, vertikalizovali jsme jej do stoje. Na tomto procesu se podílel celý náš tým, od rána do večera, včetně rodinných příslušníků. Poté, co se postavil na nohy, začal pomalu s chůzí, zpočátku velmi nestabilní. Pacient sám vlastně nevěděl, co má dělat, protože chůze pro něj byla víceméně novinka, přestože si nějaké paměťové stopy uchoval. Postupně se nám jej podařilo „rozchodit“, proto bylo obrovskou výhodou to, že jsme mohli ven. Pacient je dřívější aktivní sportovec, a tak bylo naší třešničkou na dortu to, že se nám ho podařilo zakomponovat do nejednoho tréninku juniorského mužstva Baníku, jehož hřiště máme hned vedle. Mohl si tam „začutat“ a bosky se procházet v trávě, promluvit s hráči.
To jsou ty relativně malé věci, které však přinášejí pacientům obrovskou radost, a jejich pokroky pak dělají radost nám.
Další články v tomto čísle
- X. kongres perioperačních sester s mezinárodní účastí pod záštitou FN Brno
- Editorial
- Světový den STOP dekubitům na Ministerstvu zdravotnictví
- Rescue marathon 2021
- Cena Michala Velíška, aneb jak se venkovský kluk stal hrdinou
- Darujeme se Zdravíkem
- Co znamená přijít včas? To nejdůležitější v projektu M&P&
- Fakultní nemocnice Královské Vinohrady v době covidové
- Přibližujeme první pomoc a práci záchranářů široké veřejnosti
- Zkušenosti nemocných s intenzivní péčí











