


Recenzované články
Cévní přístupy pro hemodialýzu
Souhrn: Cévní přístupy pro hemodialýzu jsou nezbytným předpokladem dialyzační léčby. Pro kvalitní dialyzační ošetření je mimo jiné důležitý plně funkční cévní přístup, neustále se vzdělávající zdravotnický personál a spolupráce pacienta. Kvalitní dialyzační ošetření je pro pacienta velice důležité, protože ovlivňuje jeho život i během období mezi jednotlivými dialýzami. Většina cévních přístupů je zakládána pacientům pro dlouhodobou hemodialyzační léčbu, a proto je naším společným cílem co nejdéle fungující cévní přístup a co nejkvalitnější život pacienta v dialyzačním programu.
Klíčová slova: cévní přístup, hemodialýza, arteriovenózní píštěl, centrál žilní katétr, komplikace, léčba, vyšetření, zásady správné péče
Vascular approaches for hemodialysis
Summary: Vascular approaches for hemodialysis are a prerequisite for dialysis treatment. Among other things, a fully functional vascular approach, constantly educating medical staff and also patient’s cooperation are important for quality dialysis treatment. Quality dialysis treatment is very important for the patient because it affects his/her life even during the period between individual dialysis sessions. Most vascular approaches are based on patients for long-term hemodialysis treatment, and therefore our common goal is the longest possible vascular approach and the best quality of life for the patient in the dialysis program.
Keywords: vascular access, hemodialysis, arteriovenous fistula, central venous catheter, complication, therapy, examination, principles of proper care
Úvod
Hemodialýza je pro pacienty v konečném stadiu chronického onemocnění ledvin nejen život zachraňující výkon, ale také výkon, který významně ovlivňuje kvalitu následujícího pacientova života s tímto onemocněním.
Nezbytným předpokladem dialyzačního ošetření je dobře fungující cévní přístup, ať už chirurgicky vytvořený arteriovenózní zkrat, takzvaná píštěl (spojení tepny a žíly), nebo dialyzační katétr. Zakládání cévních přístupů, jejich sledování a řešení komplikací vyžaduje spolupráci pacienta, zdravotnického personálu dialyzačního střediska, cévních chirurgů, ale i jiných odborníků z různých medicínských oborů. V souvislosti s cévními přístupy dochází k řadě komplikací, a pacient tak po dobu svého dialyzačního léčení může mít až několik různých přístupů. Arteriovenózní zkraty bývají postiženy nejčastěji trombózou, stenózou a dalšími komplikacemi, které podstatně zkracují jejich funkčnost. Zánětlivé komplikace a stenózy velkých žil jsou nejčastější komplikace dialyzačních katétrů (Chytilová et al., 2015).
Arteriovenózní zkrat-píštěl
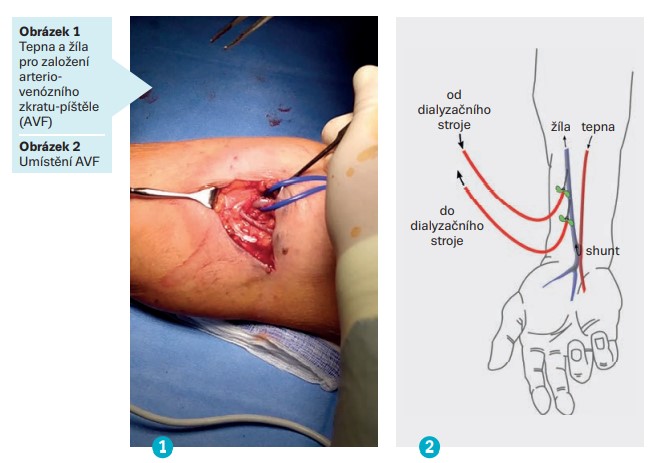
Arteriovenózní zkrat-píštěl nebo také fistule (AVF – arteriovenous fistula) je chirurgické spojení mezi tepnou a žílou (obr. 1), které vede ke zvýšenému průtoku napojené žíly potřebného k připojení pacienta k dialyzačnímu přístroji. Založení cévního přístupu ovlivňuje stav žilního a tepenného řečiště, urgentnost dialyzační léčby, hmotnost pacienta a jeho další onemocnění, srážení krve, infekční ložiska, krevní tlak a chronické rány. Je preferována nedominantní končetina s umístěním co nejblíže k dlani s možností dalšího výkonu výše na končetině. AVF má v porovnání s jinými cévními přístupy (arteriovenózní graft – umělá cévní protéza a dialyzační katétr) nejdelší funkčnost a nejnižší výskyt komplikací, a proto je nejlepší volbou pro chronicky dialyzovaného pacienta (Malík et al., 2018).
Nejčastěji jsou AVF umístěny mezi tepnami a žilami horních končetin (obr. 2) – v jamce na vnitřní straně zápěstí (radiocefalický zkrat ve foveola radialis), radiocefalický zkrat na zápěstí a předloktí, dále v loketní jamce (arteria radialis a vena perforans) a nejvýše lokalizovaný zkrat na paži (arteria brachialis a vena bazilica). V případě, že na horních končetinách není možné AVF založit, lze její umístění zvolit na dolní končetině. Tento typ zkratu je ale spojen s vyšším počtem komplikací a punkce je také obtížnější (Chytilová et al., 2015).
Předoperační vyšetření pacienta
Výkonu, který probíhá v lokální anestezii, předchází důkladné vyšetření pacientova cévního řečiště na zvolené končetině, hodnotí se kvalita pulsu na tepnách. Dalším pomocným vyšetřením je sonografické vyšetření a v případě jeho nepřehlednosti je to rentgenové vyšetření žilního systému (flebografie) (Tesař et al., 2015).
Po založení píštěle (zkratu) dochází k rozšíření žíly, její stěny a dále k adaptaci na zvýšený krevní průtok. Rozšířením žíly klesá žilní odolnost a dochází ke zvýšenému žilnímu průtoku, který je pro kvalitní dialýzu nezbytný. Průměrná doba vyzrávání píštěle je 6 týdnů. Během této doby se nesmí AVF používat k dialýze (Malík et al., 2018).
Nápich arteriovenózního zkratu-píštěle
Po pečlivém vyšetření píštěle nefrologem by měl být první nápich proveden odborně školeným zdravotnickým personálem za použití dialyzačních jehel s nejmenším průměrem. Podle funkčnosti a vyzrání AVF je možné průměr dialyzačních jehel pozvolna navyšovat, a tím zlepšit celkovou kvalitu dialyzačního ošetření. Každý nápich AVF musí probíhat za sterilních podmínek, nejblíže 3 cm od chirurgického spojení tepny a žíly (anastomóza) a s jehlami min. 5 cm od sebe z důvodu minimalizace návratu již očištěné krve ihned zpět do dialyzačního oběhu (recirkulace).
Metody nápichu jsou:
→ Žebříčková metoda – nápich pod úhlem 25° po předchozí přípravě sterilního pole, nové místo vpichu vždy 1–2 cm od vpichu minulého, střídání vpichů v celé délce AVF. Výhodou je symetrické rozšíření AVF, a tím eliminace rizika vzniku výdutí (aneuryzmat) (obr. 3).
→ Metoda plošného napichování – různá místa vpichu, ale pouze v určitém úseku AVF. Dochází k rozšíření žilní stěny v místech opakovaných nápichů, a tím k rozvoji výdutí.
→ Metoda knoflíkové dírky – dvě stejná místa pro nápich, kde se postupně vytvoří podkožní vazivový tunel. Po vytvoření tunelu probíhá nápich tupými jehlami. Vhodná pro krátké omezené úseky k nápichu AVF (Chytilová et al., 2015).
Komplikace arteriovenózních zkratů
Na diagnostice komplikací AVF se významně podílí personál dialyzačního střediska svou každodenní péčí o pacienty s AVF. Je důležité, aby byl personál vzdělaný a zkušený, aby svou manipulací s AVF neohrozil její funkčnost, a tím nezkomplikoval pacientovu dialyzační léčbu. Mezi nejčastější komplikace patří zúžení (stenóza), srážení (trombóza), srdeční selhání u hyperfunkčního zkratu, nervové poškození, nedostatečný průtok krve tepnou, který může způsobit i ztrátu končetiny s AVF (steal syndrom), výduť a infekční komplikace (Stolic et al., 2013) (obr. 4).
Diagnostika a léčba komplikací arteriovenózních zkratů
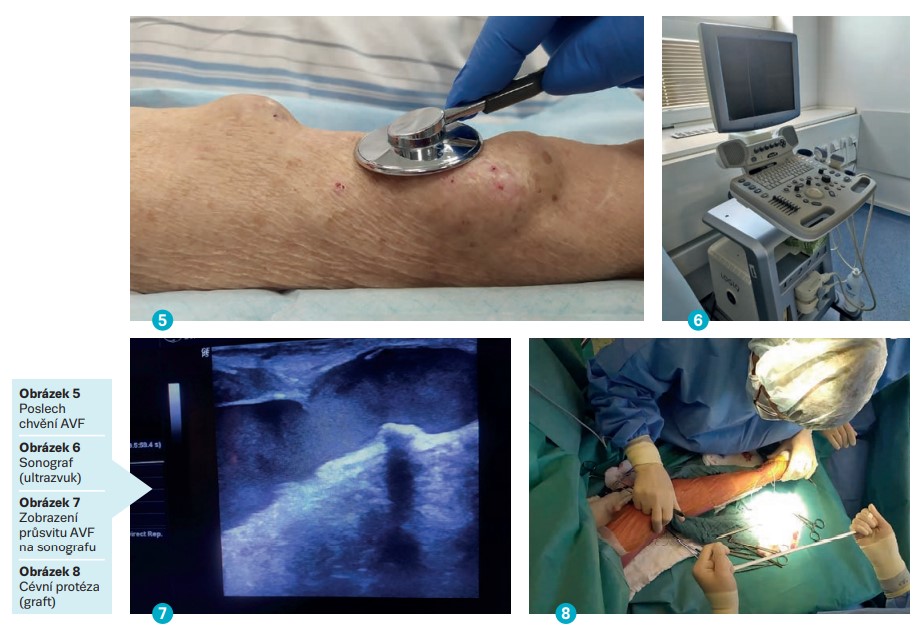
Nezastupitelnou roli v diagnostice komplikací AVF má také pacient, který je poučen o důležitosti každodenní kontroly přítomného hmatného víru nad odvodnou žílou a nutnosti kontaktování zdravotnického personálu při jeho chybění. Před každým dialyzačním ošetřením probíhá fyzikální vyšetření AVF (pohmatem, pohledem, poslechem) (obr. 5) a veškeré zjištěné abnormality jsou pečlivě zdokumentovány a sledovány. Základní metodou pro diagnostiku komplikací AVF je sonografie (obr. 6 a 7) umožňující zobrazení stenóz, jejich příčinu, ale umožňuje také výpočet krevního průtoku zkratem (obvyklý 600–1 500 ml/min) (Karetová et al., 2017). Zúžené AVF jsou ihned indikovány k fistulografii, což je rentgen-kontrastní invazivní vyšetření, během něhož je možné provést rozšíření AVF speciálním balonkovým katétrem nebo implantovat stenty do postiženého úseku AVF. Trombotizované zkraty jsou řešeny odstraněním krevní sraženiny chirurgickou cestou nebo pomocí léků. U hyperfunkčního zkratu se k léčbě využívá bandáž nebo zrušení zkratu, u projevů nedostatečného krevního zásobení ruky je snaha o rozšíření tepny zásobující končetinu s AVF pomocí speciálního balonku nebo zavedení stentu. U těžkých projevů je jediným řešením zrušení zkratu. Vakovité rozšíření delšího úseku AVF je řešeno chirurgicky úpravou žíly na požadovaný průměr (6–7 mm). Infekční komplikace zkratu jsou vzácné a k jejich léčbě postačí antibiotická terapie na 6 týdnů (Chytilová et al., 2015).
Protetický arteriovenózní graft
Protetický arteriovenózní graft (AVG) je druhou volbou u pacientů s nekvalitním či zaniklým žilním řečištěm potřebným k založení nativního (vlastního) cévního zkratu. Protéza je průmyslově vyráběná syntetická náhrada, která je dostupná v různých průměrech, délkách a případně i s různou impregnací (heparin, antibiotika, ionty stříbra) (obr. 8). Mezi výhody AVG patří kratší doba vhojení (2–3 týdny), a tím rychlejší možnost jeho užití, a dále také větší plocha pro nápich. Nevýhodou je umělý materiál, který vede k řadě komplikací. Nejzávažnější je infekce graftu, která v cizím materiálu již setrvává. Dále u graftů dochází k opakujícím se uzávěrům krevní sraženinou a ke vzniku patologických zúženin. Zásady založení graftu jsou stejné jako u nativního zkratu-píštěle (Chytilová et al., 2015).
Nejčastější umístění a typy protetických arteriovenózních zkratů
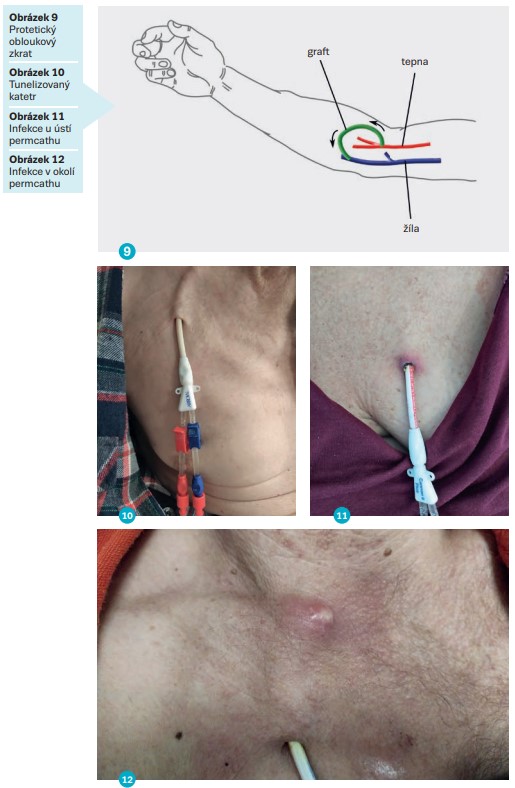
Za přísně sterilních podmínek a s podáním antibiotik před výkonem může být vytvořen přímý protetický zkrat na tepně (arteria radialis) předloktí a žílou v loketní jamce nebo protetický obloukový zkrat (obr. 9), kde je důležitý údaj o směru toku krve pro zavedení dialyzačních jehel nebo případný nitrožilní zákrok. Při postižení žilního řečiště na pažích lze grafty založit také na dolní končetině (Chytilová et al., 2015).
Centrální žilní katétr
Centrální žilní katétry (CŽK) doplňují předchozí typy cévních přístupů pro hemodialýzu a v porovnání s nimi u nich dochází k vyššímu výskytu infekce a dalších komplikací. Přesto se nedá zavádění dialyzačních katétrů v praxi vyhnout, protože přibližně jedna třetina pacientů přichází do dialyzačního programu akutně bez předchozí přípravy a mnohdy je právě tento katétr jedinou možností cévního přístupu zajišťující dostatečný krevní průtok pro dialyzační ošetření. Zavádí se u pacientů se srdečním onemocněním neumožňujícím založení AVF a u pacientů s celkově komplikovaným průběhem onemocnění (Chytilová et al., 2015).
Typy centrálních žilních katétrů
Akutní CŽK se zavádí u pacientů, kteří potřebují dialýzu náhle, a zároveň jim tak umožní překlenout období vyzrávání píštěle. Dále je zaváděn u pacientů, u kterých došlo ke komplikacím arteriovenózních zkratů a jejich používání není dočasně možné. CŽK jsou zaváděny do podklíčkové žíly (uložena 3–4 cm pod klíční kostí), jugulární nebo femorální žíly, která se ale používá nejméně, protože se obtížněji dodržuje sterilita a pohyb pacienta zvyšuje riziko komplikací. Akutní CŽK je netunelizovaný, to znamená, že není veden podkožním tunelem, a proto se doporučuje jeho používání k dialyzační léčbě v řádu dní až týdnů vzhledem k vyššímu riziku vzniku infekce.
U tunelizovaného (permanentního) dialyzačního katétru, tzv. permcath, je delší úsek mezi vstupem katétru (kanyly) do podkoží a následně do cévy, protože je vyveden dlouhým podkožním tunelem (obr. 10). Je fixován v podkoží speciální manžetou (dakronová manžeta), která minimalizuje výskyt infekčních komplikací. Nejčastěji se zavádí do vnitřní jugulární nebo podklíčkové žíly (Haluzíková et al., 2019). Pro dialýzu jsou katétry většinou dvoucestné, kdy červená linka přivádí krev od pacienta k dialyzačnímu přístroji a modrá linka vrací očištěnou krev zpět do krevního oběhu pacienta. Mezi dialyzačními ošetřeními jsou linky katétru vyplněny roztokem s antimikrobiálními a protisrážlivými vlastnostmi. Pokud nedojde k výskytu komplikací, mohou být permcathy funkční měsíce i roky (Chytilová et al., 2015).
Akutní komplikace centrálních žilních katétrů
K výskytu akutních komplikací může dojít již během jejich zavádění nebo v následujících hodinách po výkonu. Nejčastější komplikací při zavádění je punkce tepny a krvácení, které se vyřeší dostatečným několikaminutovým stlačením. Život ohrožující komplikací může být vniknutí vzduchu nebo krvácení do pohrudniční dutiny, kde následná léčba často vyžaduje spolupráci se specialisty z jiných oborů. Až ve 42 % dochází k poruchám srdečního rytmu, které jsou často vyvolány podrážděním drátěným vodičem při zavádění katétru. Při neopatrné manipulaci s katétrem může život pacienta ohrozit i proniknutí vzduchu do cévního řečiště. Konec katétru by měl dosahovat do pravé srdeční síně pro zabezpečení maximálního krevního průtoku (Chytilová et al., 2015).
Chronické komplikace centrálních žilních katétrů
S délkou a četností používání dialyzačního katétru může dojít k jeho zhoršené funkci, která neumožní dosáhnout dostatečného krevního průtoku při dialýze. Příčinou může být zalomení nebo zahnutí katétru, někdy poloha dialyzovaného pacienta nebo špatná pozice konce katétru. Nejčastější příčinou ale bývá trombóza, která vede k předčasnému odstranění až jedné třetiny CŽK. Na vznik trombu (krevní sraženiny) má vliv vše, co vede ke zpomalení krevního průtoku (nízký krevní tlak, mechanická závada), a také poškození žilní stěny. Další komplikací je zúžení centrálních žil, které souvisí s celkovou dobou umístění katétru a frekvencí jeho zavádění. Častěji je touto komplikací postižena podklíčková žíla než žíla jugulární. Projevuje se otokem končetiny a rozvojem bočního cévního řečiště.
Nejzávažnější komplikací jsou pro dialyzované pacienty infekce související se zavedeným CŽK (obr. 11 a 12). Riziko infekce je u pacientů s permcathem 7× vyšší než u pacientů s AVF, riziko úmrtí související s infekcí je u těchto pacientů 2× vyšší. Léčba spočívá v podávání antibiotik a při závažných komplikacích je nutné katétr okamžitě odstranit.
Může dojít i k mechanickému poškození katétru (zlomení, prasknutí). V tomto případě je nutná jeho výměna. Při poškození jeho koncovek nebo klapek lze vyměnit pouze poškozenou část katétru (Chytilová et al., 2015).
Zásady správné péče o AVF a AVG určené pro pacienty s cévními přístupy
Účinná dialyzační léčba nezávisí jen na profesionální práci odborníků, ale vyžaduje i spolupráci pacientů, kteří se svým zodpovědným chováním a svými znalostmi na kvalitní dialyzační léčbě spolupodílejí:
→ Nenosit těsné náramky, hodinky nebo rukávy na končetině s AVF nebo AVG.
→ Chránit končetinu s AVF nebo AVG před poraněním nebo úderem.
→ Udržovat končetinu s AVF nebo AVG v čistotě a nevystavovat tlaku, nenosit ani nezvedat těžká břemena.
→ Pacient musí být informován o skutečnosti, že z AVF ani AVG nesmí být prováděny krevní odběry a ani do nich aplikovány nitrožilně léky.
→ Krevní tlak musí být měřen na končetině bez cévního přístupu.
→ Nespat na končetině s cévním přístupem.
→ Sledovat pocit chladu, mravenčení nebo necitlivost na končetině s AVF.
→ Sledovat přítomnost chvění po celé délce AVF.
→ Sledovat možné projevy infekce v okolí cévního přístupu (zarudnutí, bolest, otok).
Zásady správné péče o centrální žilní katétr
→ Omezit koupání ve vaně. Během koupání mít horní polovinu těla nad vodou.
→ Nepoužívat horkou vodu při provádění hygieny z důvodu nadměrného pocení. Může tak dojít k uvolnění náplasti kryjící okolí místa zavedení katétru.
→ Doporučováno sprchování a koncovky katétru zabalit do voděodolného obalu, aby nedošlo k namočení krytí.
→ Chránit krytí katétru také před znečištěním.
Komplikace cévních přístupů v domácím prostředí
I v domácím prostředí může dojít ke komplikacím cévních přístupů. Při zánětu v oblasti AVF nebo dialyzačního katétru je důležité kontaktovat dialyzační středisko, dbát na zvýšenou hygienu a dezinfekci rukou a postižené místo chladit. Na hematomy je doporučována aplikace Heparoid krému a ledování, ovšem ne na holou pokožku. Při výrazném oslabení až vymizení šelestu AVF nebo jejím zatvrdnutí musí být pacient poučen o neodkladném kontaktování dialyzačního střediska. Další komplikací v domácím prostředí může být krvácení z místa vpichu dialyzační jehlou. Důležité je místo krvácení stisknout čistou nebo sterilní gázou či tamponem, a pokud krvácení neustane do 20 min, je nutné kontaktovat dialyzační středisko. Pokud dojde k poranění píštěle s následným masivním krvácením, musí pacient okamžitě volat rychlou záchrannou službu (155) a poraněnou končetinu stlačit mezi našitím AVF a místem krvácení. V případě nechtěného vytažení katétru je nutné místo vpichu stlačovat 15 min sterilním tamponem a lehnout si. Následně je důležité vstup zkontrolovat, přelepit a oznámit tuto situaci dialyzačnímu středisku. Při výskytu bolesti na hrudi nebo dušnosti pacient musí ihned volat linku 155 (Haluzíková et al., 2019).
Úloha sestry v péči o pacienta s cévními přístupy pro hemodialýzu
Všeobecná sestra na dialyzačním středisku má nezastupitelnou úlohu v péči o pacienta s cévními přístupy. Je to právě ona, kdo je s pacientem po celou dobu jeho dialyzačního ošetření, a tím dokáže rozpoznat nejen změnu zdravotního stavu pacienta, ale také změnu funkce cévního přístupu. Sestra poskytuje pacientům psychickou podporu nejen během samotného dialyzačního ošetření, ale její profesionální a zároveň lidský přístup je pro pacienty zdrojem energie a síly do dalších dní.
Všeobecná sestra zastává také roli edukátorky a koordinátorky ošetřovatelské péče. Cílem ošetřovatelské péče o pacienta s cévními přístupy pro hemodialýzu je eliminace počtu nezdařených nápichů arteriovenózních zkratů, eliminace jejich zániků a zajištění pacientova komfortu tak, aby nedošlo k narušení jeho životních aktivit (Haluzíková et al., 2019).
Závěr
Cévní přístupy jsou pro pacienty v dialyzačním programu nedílnou součástí jejich života. Umožňují jim podstupovat pravidelnou dialyzační léčbu, která sice zásadně změní jejich dosavadní život, ale zároveň jim dává šanci prožívat společné chvíle se svými blízkými.
Cílem je rozšířit informace o cévních přístupech pro hemodialýzu mezi další zdravotnické pracovníky z jiných oddělení, protože se s nimi mohou setkat například v rámci hospitalizace pacienta v pravidelném dialyzačním programu a je důležité, aby i personál z jiných pracovišť měl základní, ale ucelené informace o cévních přístupech. Aby věděl, jak je chránit, protože bez cévních přístupů není léčba pacienta v chronickém dialyzačním programu možná.
Literatura
1. HALUZÍKOVÁ J., BŘEGOVÁ B. et al. Ošetřovatelství v nefrologii. Praha: Grada Publishing 2019. ISBN 978-80-247-5329-4.
2. CHYTILOVÁ E. et al. Cévní přístupy pro hemodialýzu. Praha: Mladá fronta 2015. ISBN 978-80-204-3657-3.
3. KARETOVÁ D., CHOCHOLA M. et al. Vaskulární medicína. Praha: Maxdorf 2017. ISBN 978-80-7345-536-1.
4. MALÍK J. et al. Echokardiografie u pacientů s chronickým onemocněním ledvin a úvod do kardionefrologie. Praha: Maxdorf 2018. ISBN 978-80-7345-566-8.
5. STOLIC R. Most important chronic complications of arteriovenous fistulas for hemodialysis. Med Princ Pract 2013; 22: 220–228. doi: 10.1159/000343669.
6. TESAŘ V., VIKLICKÝ O. (eds). Klinická nefrologie. 2. zcela přeprac. a dopl. vyd. Praha: Grada 2015. ISBN 978-80-247-4367-7.
O autorce
Kristýna Nachtmanová je studentkou závěrečného ročníku magisterského studia na Západočeské univerzitě v Plzni, obor ošetřovatelská péče v interních oborech. Zároveň pracuje na plný úvazek v Dialyzačním středisku Plzeň, B. Braun Avitum s.r.o., Edvarda Beneše 984/9, Plzeň
Recenze
PhDr. Mgr. Jitka Krocová, vedoucí Katedry ošetřovatelství a porodní asistence, FZS ZČU v Plzni
MUDr. Lada Malánová, vedoucí lékařka Dialyzačního střediska, areál FN, E. Beneše 9, Plzeň
Další články v tomto čísle
- Péče o fasciotomii - KAZUISTIKA
- Ošetřování otevřené rány po excizi tumoru hrudní stěny - KAZUISTIKA
- Paliativní léčba vybraných obtíží v onkologii - PRAXE
- V Etiopii s Lékaři bez hranic – PRAXE V ZAHRANIČÍ
- Syfilis u adolescenta – KAZUISTIKA
- Subarachnoidální krvácení z aneuryzmatu a arteriovenózních malformací – PRAXE
- České zdravotnictví a judaismus – MULTIKULTURNÍ OŠETŘOVATELSTVÍ
- Intermitentní katetrizace jako součást léčby dysfunkcí močového měchýře – PRAXE
- Devastující nekrotizující enterokolitida u nedonošeného novorozence - KAZUISTIKA
- Komplexní péče o novorozence s epidermolysis bullosa congenita (EBC) – PRAXE











