


Aktuality
HIV – přenos, diagnostika, léčba a péče
HIV centrum ÚVN Praha bylo zřízeno při Klinice infekčních nemocí v roce 2016. Ve spolupráci s ostatními odbornostmi zde zajišťuje komplexní péči o HIV pozitivní pacienty včetně poradenství. V indikovaných případech poskytují lékaři centra preexpoziční a postexpoziční profylaxi HIV. Péče o HIV pozitivní osoby se všeobecně považuje za rizikovou činnost, při dodržování všech zásad bezpečnosti práce a prevence však riziko klesá na minimum. Zejména je třeba si uvědomit, že titopacientijsou pacientijako kteříkoli jiní, a proto se ani péče o ně v zásadě příliš neliší od péče o ostatní nemocné.
Onemocnění virem HIV je léčitelné chronické virové onemocnění, není však vyléčitelné. Virus HIV má schopnost se začlenit do lidské DNA,a je tedy obtížné (v současnosti prakticky nemožné) jejz infikovaného těla odstranit. Přenáší sekrví, při sexu neboz matky na dítě (při porodu či kojení), pokud má nakaženáosobavelké množství viru v krvi. V běžném denním kontaktu se virus nepřenese, rovněž nebyl prokázán přenos hmyzem sajícím krev.
Aktivní virové částice HIV napadají CD4+ lymfocyty,a tím snižují buněčnou imunitu. V případě neléčené infekce dojde během několika let k vyčerpání imunity. Bez léčby nemocný umírá ve fázi AIDS na komplikace jiných infekcí a nemocí. Díky vysoce účinným antiretrovirovým lékům (zkratka cART),které když jsou podány včas,s dobrým efektem zabrání množení virů a imunitní stav pacienta je zachován. Prognóza dožití HIV pozitivních pacientů je v případě včasné diagnózy srovnatelná s délkou dožití HIV negativních osob. Léčba cART je doživotní, zpravidla trojkombinačními tabletovými režimy,a je v České republice plně hrazená zdravotními pojišťovnami.
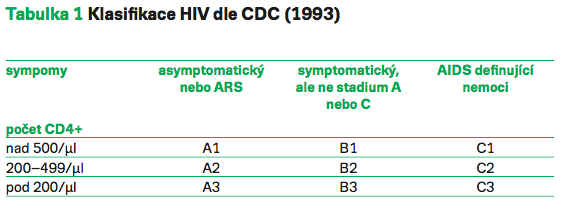
Pro pacienta, u kterého se toto onemocnění včas diagnostikuje,zpravidla již neznamená smrtelnou diagnózu. Je však zásadní infekci odhalit co nejdříve, ještě předtím než dospěje do pozdní fáze AIDS. Fáze infekce HIV se určují podle počtu CD4+ buněk. Jedná se o klasifikaci nemocného v době diagnózy (viz tabulku). Po nákaze virem HIV může do několika týdnů dojít k projevům infekce (takzvaný akutní retrovirový syndrom ARS). Tento syndrom se projevuje horečkami, zvětšenými uzlinami, bývá přítomen exantém,připomíná syndrom infekční mononukleózy. Pokud nemocný vyhledá lékařskou péči a na toto onemocnění se pomyslí, je šance na jehovčasnýzáchyt. U velké části nemocných však projevy chybí a tito pacientiprakticky uniknou diagnóze v časné fázi, kdy mohou mít i několikamilionovou virovou nálož v mililitru krve. V této fázi je jejich infekčnost vysoká. Následuje asymptomatická fáze HIV infekce, která může trvat i několik let. Hodnoty virové nálože bývají zpravidla několikatisícové. K diagnostice v asymptomatické fázi dochází zpravidla náhodně, jelikož nemocný nemá žádné příznaky. Pozdní projevy HIV infekce ve fázi AIDS již nemocného dovedou do zdravotnického zařízení. Ošetřující personál by na toto onemocnění měl pomýšlet a pacientovi doporučit patřičné vyšetření. HIV pozitivní pacienti jsou často mylně označováni za pacienty s AIDS. Je však nutno si uvědomit, že AIDS znamená pozdní fázi HIV infekce. Ta se projevuje oportunními infekcemi a je to fáze, kdy je pacientova imunita již vyčerpána. Buňky CD4+ lymfocytů jsou pod hodnotou200 v mikrolitru krve (norma je 600–1500 v mikrolitru krve). Po zahájení léčby protivirovými léky se v delším časovém horizontu, někdy i několika let, mohou hodnoty CD4+ buněk normalizovat. Díky účinné pravidelné léčbě dosáhnou nemocní zpravidla již za šestměsíců potlačené – nedetekovatelné –virové nálože. Hodnoty počtu virových částic HIV bývají pod 20 kopií v mililitru krve. Tito nemocní jsou za předpokladu účinné léčby prakticky neinfekční. Nutností je pravidelné užívání léků, monitoring virové nálože, která by měla být déle než šestměsíců pod mezídetekce (zpravidla pod 20 kopií v mililitru krve). Tato strategie nedetekovatelného neinfekčního HIV pacienta vychází z mnohaletých praktických zkušeností, je podložena studiemi a byla odsouhlasena nejvyšší autoritou,Světovou zdravotnickou organizací (World Health Organization).
Péče o pacientys HIV se v zásadě příliš neliší od péče o ostatní nemocné. Stále se do ní však promítá moralizování nad jejich životy. Jako zdravotníci bychom měli umět zhodnotit riziko přenosu HIV. Víme, že v běžném denním kontaktu se nelze nakazitani od osob, které mají pozitivní virovou nálož v krvi. Slinami ani močí či stolicí se tato infekce nepřenese. Pořád ale platí pravidlo, že zdravotnický personál by se měl chovat tak, jako by byli ošetřovaní pacienti potencionálně infekční,a adekvátně se chránit. Používání ochranných pomůcek a jednorázových nástrojů při invazivních výkonech by mělo být samozřejmostí. V případě předmětů, které jsou určeny kopakovanémupoužití,je běžnou zásadou jejich dekontaminace a sterilizace. Velký význam v péči o pacienty s HIV má komunikace a rovný přístup. Dalším úkolem nás zdravotníků je poradenská a edukační činnost.
HIV prevence
Je žádoucí na tuto infekci pomýšlet a také HIV testování aktivně nabízet. Test na přítomnost infekce může proběhnout na žádost osoby samotné nebo může býtněkým doporučen. K vyšetření je nutný informovaný souhlas osoby. Jsou však situace,kdy to neplatí. Výjimkou je například testování v graviditě či bezvědomí pacienta, kdy přínos provedeného testu bez souhlasu je pro jeho dobro a je v souladu s legislativou.
Krev je vyšetřena na přítomnostprotilátekantiHIV a p24 antigen. Díky tomuto vyšetření je zkrácena doba diagnostického okna na dva týdny od nákazy. Z důvodu možné opožděné tvorby protilátek je doporučeno k jistému vyloučení nákazy dotestování za třiměsíce. V případě, žetento test vyjde pozitivní, je nutno jej konfirmovat v Národní referenční laboratoři pro HIV. Teprve až je vzorek krve konfirmován jako pozitivní, je možno s jeho výsledkem testovanou osobu seznámit. Nebývá výjimkou, že testovaný vzorek vyjde falešně pozitivní, protoje vhodné vyčkat na definitivní potvrzení či vyloučení diagnózy.
Postexpoziční a preexpoziční profylaxe
Po rizikovém kontaktu, ale i po poranění pracovníka je indikováno vyšetření na HIV co nejdříve, nejlépe v den poranění, a poté za třiměsíce, kvůlispolehlivému vyloučení nákazy. Dojde-li k poraněníči rizikovému kontaktu s infikovanou osobou, je ideální provedení odběrů a vyšetření na infekční onemocnění přenosnákrví (HIV, VHB a VHC). V případě rizikového poranění HIV pozitivnímpacientem(s pozitivní virovou náloží) je indikováno postexpoziční profylaktické podání antiretrovirovýchpreparátů(zkratka PEP). Toto zajištění je indikováno co nejdříve,do 48 hodin (maximálně do 72 hodin) po poranění. Riziko nákazy při poranění jehlou použitou HIV pozitivníms pozitivní virovou náloží je udáváno 0,3%. U poranění pacientems aktivní virovou hepatitidou C je riziko nákazy 10kráta u VHB až 100krátvyšší. Z forenzního hlediska je nutno provést také záznam o rizikové expozici pracovníka. Při rizikovém poranění HIV pozitivní osobous nedetekovatelnou virovou náloží není postexpoziční profylaxe indikována.
Na poli prevence sexuálního přenosu je od roku 2017 v ČR dostupná preexpoziční profylaxe (zkratka PrEP). Pro osoby, které jsou ve velkém riziku nákazy virem HIV,je jednou z doplňkových možností. Jde o preventivní užívání dvojkombinace léků u zdravých, HIV negativních osob. Denní užívání těchto léků sníží riziko nákazy virem HIV až o 90 %.
Mezi osoby, které jsou ve vysokém riziku nákazy HIV, patří:
- muži, kteří mají sex s muži
- ti, již poskytují sexuální služby,
- partneři a partnerky HIV pozitivních osob, kteří ještě nedosáhli léčbou „nulové“ virové nálože,
- injekční uživatelé drog,
- osoby,které ne vždy a se všemi sexuálními partnery použijí kondom,
- osoby, které mají sexuálního partnera, který má jiné sexuální partnery s výše zmíněnýmiriziky,
- ti, kdo majínechráněný sexuální styk s osobou, která si aplikuje nitrožilně drogy a sdílí injekční vybavení s jinými,
- osoby, které podstupují rizikový sex pod vlivem alkoholu nebo drog,
- osoby, které prodělalysexuálně přenosnou nemoc,
- ti, jejichž partner byl pro nějakou pohlavně přenosnou nemoc léčen.
V případě, že je osoba vyhodnocena někým se zdravotníků či konzultantů (například při anonymním testování) jako riziková a má zájem o PrEP, je možno obrátit se na specializovaná pracoviště,která se touto problematikou zabývají. Předepisování PrEP a pravidelné kontroly jsou v současnosti v režii lékařů infektologů. Profylaxe není hrazena z veřejného zdravotního pojištění. Osoby, které podstupují tuto prevenci,jsou vstupně vyšetřeny na pohlavně přenosné nemoci. Z krve je vyšetřena přítomnostHIV, syfilis, žloutenkytypu B a C. Je nutné, aby preventivní léčbanebyla podávána HIV pozitivním, jelikož hrozí vznik rezistence virů HIV vůčiléčivým přípravkům. Zjistí-li se HIV pozitivita,je dotyčný člověk doporučen k léčbě. Ti, kteří nejsou očkováni proti žloutence typu B i A,jsou doporučeni k očkování. Testovaná je také kapavka a pohlavní chlamydie. Provádí se výtěry z konečníku, močové trubice (vaginy) a krku. Při vstupníprohlídceje vyšetřena funkce ledvin. Provádí se laboratorní test stanovení sérové hodnoty urey a kreatininu z krve. Je to proto, že preventivníléky mohou poškodit ledviny. Je také doporučeno vyšetřit moč (chemicky a sediment). Lidem s nemocemi ledvin není PrEP doporučena. V případě, že provedené laboratorní a mikrobiologické testy jsou bez patologického nálezu a dotyčný člověk se rozhodne PrEP podstoupit, je mu vystaven recept. Po měsíci pravidelného denního užívání je doporučeno otestovat HIV, provést kontrolu funkce ledvin a vyšetřit moč. V případě, že se neprojeví žádné nežádoucí účinky a dotyčný dále PrEP užívá,je doporučeno provést kompletní vyšetření každých 3–6 měsíců.
Bariérový sexuální styk, tedy styk s kondomem, je však stále nejúčinnější prevencí nákazy HIV infekcí. Kondom také chrání před ostatními, daleko častějšími nemocemi,jako jsou syfilis, kapavka, pohlavní chlamydie, herpes nebo papilomaviry. Propagace používání kondomů je důležitým nástrojem v boji proti HIV, lidé ale potřebují kombinaci preventivních opatření, která nejlépe vyhovuje jejich situaci.
Novinkou v prevenci přenosu HIV je časná léčba všech HIV nemocných. Od roku 2015 je doporučeno léčit všechny HIV pozitivní bez ohledu na virovou nálož a imunologické parametry. Platí pravidlo „čím dříve,tím lépe“. Dosáhneme toho, že léčený pacient je neinfekční, a tudíž nešíří onemocnění dále. Kontrola krevních derivátů a transfuzních přípravků je samozřejmostí. V České republice je zaveden povinný screening HIV u gravidních žen.
Efektivní prevence je založená na vědeckých poznatcích, ne zastaralých postojích.
Závěr
Od devadesátých let minulého století došlo v problematice HIV infekce ke zjištění mnoha revolučních poznatků. V současné době diagnóza HIV již ve většině případů není verdiktem smrti. Toto onemocnění je dokonce srovnáváno s chronickými interními nemocemi a odborníky je hodnoceno příznivěji než diagnóza diabetu. Díky moderní,vysoce účinné léčbě jsou léčení pacienti prakticky neinfekční. Přípravky, které v současné době užívají,mají minimum nežádoucích účinků. Obavy rodinných příslušníků, přátel, partnerek, partnerů z této nemoci jsou zbytečné. Pacienty s diagnózou HIV není nutno izolovat na speciálních odděleních nebo je operovat jen na sálech určených pro vysoce nebezpečné nákazy. Novinkou je i to, že léčené a neinfekční gravidní HIV pozitivní ženy mohou rodit děti bez nutnosti sekce, jak tomu bylo donedávna.
Pro zdravotníka je výhodou, když ví, že ošetřuje HIV pozitivního pacienta, který o své diagnóze ví, je na léčbě a pod kontrolou lékaře v HIV centru. Rizikovější jsou pacienti/lidé, kteří o své nákaze nevědí, jsou infekční a v případě poranění mohou infekci přenést. V České republice je podle epidemiologických odhadů Národní referenční laboratoře pro HIV Státního zdravotního ústavu stále okolo 600 osob, kteréo své diagnóze HIV nevědí. Jedná se pravděpodobně až z 60 % o heterosexuální muže. Naprosto klíčové pro zvládání epidemie HIV v Česku je mít dostatek kvalitních a podložených informací.
Domníváme se, že profesionální zdravotník by měl přistupovat ke každému nemocnému empaticky a s úctou. Není namístě HIV pacienty stigmatizovat nebo snad diskriminovat. To často vede k tomu, že se pacienti obávají svou diagnózu sdělit, což není v žádném směru žádoucí. Naše HIV centrum v ÚVN Praha tento rovný a proaktivní přístup v péči o pacienty ctí.
Další aktuality v této rubrice
- Právě vyšla nová Florence 2/2024
- Se silnými ročníky výrazně přibude Alzheimerovy nemoci
- Od července mají dostat všechny sestry přidáno, pomůže dotace
- Kouření stojí svět podle WHO ročně přes 25 bilionů korun
- Kvůli hluku z tramvají se sejdou zástupci ministerstva a Prahy
- Stipendia hradeckého kraj má zatím 20 mediků, kraj chce ještě 20
- Již za týden vychází nová Florence 2/2024
- Online poradna Znám své léky pomáhá pacientům ověřit si důsledky vzájemného působení léků
- Nová metoda léčby kolena pomocí vnitřní ortézy zkrátí návrat ke sportu na polovinu
- Infuzní terapie vitaminem C proti rakovině











