


Číslo 2 - 3 / 2018
Další posun v ANTT – aseptické bezdotykové technice. Jak správně ošetřovat bezjehlové konektory?
Tento článek se zabývá vlivem na compliance, incidenci bakteriémie v souvislosti se zavedením VAD (Vascular Access Device) a vlivem pasivní dezinfekce, čili srovnáním bezdotykové techniky ANTT (Aseptic Non-Touch Technique) prostřednictvím dezinfekčního uzávěru bezjehlového konektoru versus aktivní manuální dezinfekce.
Přetrvávající problém bezpečnosti pacientů je snížit počet infekcí v souvislosti s pobytem v nemocnici HAI (Hospital Associated Infection), zejména takových, kterým lze předcházet, jako např. CRBSI – infekce krevního řečiště v souvislosti se zavedením katétru, tvořící až 20 % těchto infekcí, jež vzniknou v důsledku nedodržení ošetřovatelských postupů – Bundles (NHS Choices, 2012). Ačkoli může dojít ke kontaminaci z infuzních roztoků a intravenózních linek, existují dvě hlavní cesty vstupu mikroorganismů, které mohou přispět ke vzniku infekce během doby zavedení katétru a jeho životnosti, a to extraluminální - v místě inzerce (zde podstatnou roli hraje i hygiena rukou personálu) a intraluminální – prostřednictvím samotného katétru nebo bezjehlového konektoru. Aby se zabránilo extraluminální infekci krevního řečiště, jsou doporučovány prostředky obsahující chlorhexidine glukonát na dezinfekci pokožky a I.V. krytí katétru jako standardizovaný postup pro ošetřovatelskou péči I.V. vstupů. Nicméně vzhledem k tomu, jak často se do katétru během jeho životnosti vstupuje, zůstává vysokým rizikem jako portál pro intraluminální vstup bakterií.
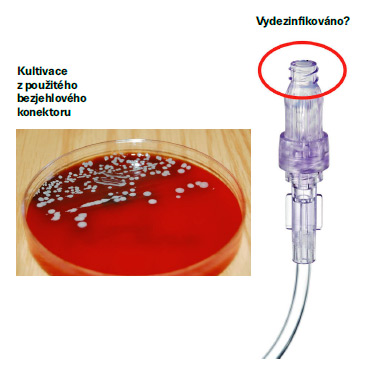
Správná praxe, dle doporučení
Přestože se v posledních letech péče o I.V. vstupy výrazně posunula, podpořeno guidelines jako INS, CDC, SHEA, JAVA, EPIC3 a NICE, důsledná a účinná dezinfekce bezjehlových konektorů je jednou z oblastí praxe, které byla věnována menší pozornost. Při vstupu do bezjehlového konektoru je nutné vždy předpokládat, že je kontaminováný. Kaler & Chinn, 2007 studie prokázala, že je nezbytné, aby každý bezjehlový konektor byl při dezinfekci vystaven 15vteřinové expozici manuálního tření, tzv. „Scrubbing“, podobnému pohybu jako při vymačkávání citronu, a to buď 70% isopropylalkoholem, nebo 2% CHG v 70% isopropylalkoholu. Tímto způsobem dezinfikovaný bezjehlový konektor může být považovaný za bezpečný. Ale! Toto je multiple-steps proces s vyšší chybovostí. Pro časově vytíženou zdravotní sestru je náročné provádět dezinfekci bezjehlového konektoru metodou Scrubbing vždy 15 vteřin a pak ještě čekat 30 vteřin do úplného zaschnutí (15 s scrub + 30 s to kill/dry). Když organizace „Joint Commision“ zaktualizovala své cíle pro dosažení bezpečí pacienta „National Patient Safety Goals“, bylo do nich rovněž zahrnuto, aby byl použit standardizovaný protokol k dezinfekci katétru a bezjehlových konektorů před vstupem a s tím související implementace monitoringu pro dosažení lepší compliance. V roce 2014 EPIC3 guidelines zrevidovaly „aktivní manuální“ dezinfekci a uvádějí na základě klinických dat, že dekontaminace katétru a dekontaminace kůže před inzercí nebo výměnou I.V. krytí má být prováděna následujícím způsobem: Bezjehlové konektory a katétry by měly být dekontaminovány minimálně 15 vteřin pomocí CHG v 70% isopropylalkoholu před a po využití systému (Loveday et al., 2014: S47). Tyto guidelines zdůrazňují nutnost správně dezinfikovat bezjehlové konektory před každým vstupem.
Pasivní dezinfekce přináší zjednodušení práce pro sestry
Vznikají otázky, jestli jsou bezjehlové konektory opravdu správně dezinfikovány před každým vstupem a správně dlouhý čas? Zapomeneme někdy konektory dezinfikovat? Jak sledujeme a měříme compliance aktivní manuální dezinfekce?
V USA je běžné, že pokud není dostatečná prevence infekcí HAI a je toto následně identifikováno, pozastaví pojišťovny zdravotnickému zařízení úhradu za ošetření.
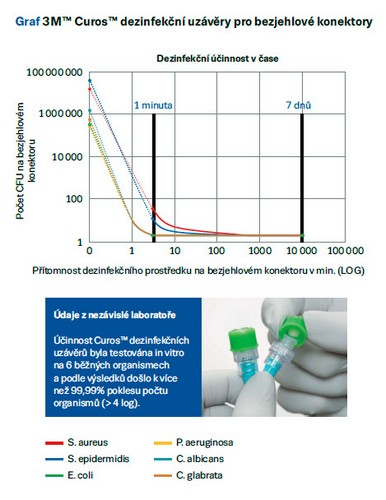
Na tyto otázky najdeme odpověď v SHEA guidelines, jež doporučují nové technologie a další metody dezinfekce, a to dezinfekční uzávěry (Marshall et al., 2014:756). Existuje tedy řešení, kdy může být bezjehlový konektor bezpečně vydezinfikován jednorázovým dezinfekčním uzávěrem. Zdravotní sestra pouze odstraní fóliový kryt ze zadní strany uzávěru, uvnitř kterého je lékařská houbička impregnovaná 70% isopropylalkoholem, a našroubuje ho na bezjehlový konektor typu luer- lock. Tento způsob se nazývá pasivní dezinfekce. Eliminuje se tak chybovost lidského faktoru. Dezinfekce 5-log redukce CFUs proběhne během 1 minuty. Není třeba mechanické tření 15 vteřin dezinfekčním čtverečkem, které redukuje pouze 3–4log CFUs.
3M™ Curos dezinfekční uzávěr bezjehlových konektorů, jak se tento zdravotnický prostředek nazývá, pak drží bezpečně na svém místě, a takto vydezinfikované konektory jsou mechanicky chráněné a připravené k použití až na 7 dní, dokud není uzávěr zase odstraněn a konektor nemusí být v takovém případě opět dezinfikován před použitím. 3M™ Curos je jednorázový zdravotnický prostředek, v případě sundání musí být vyhozen do biologického odpadu. Další výhodou je, že 3M™ Curos uzávěry mají zelenou barvu, a tak můžete jednoznačně díky vizuální observaci rozpoznat, který z bezjehlových konektorů je vydezinfikovaný. Je vskutku překvapující, jak vypadá Petriho miska se stěrem povrchu bezjehlového konektoru užívaného několik dní, pokud konektor nebyl vydezinfikovaný správným postupem. Taková vizuální demonstrace, jak rozsáhlé jsou bakteriální kolonie, jednoznačně ilustruje vysoké riziko infekcí, které ovšem sestry nemohou vidět pouhým okem.
Klinická data
V roce 2014 proběhla šestiměsíční retrospektivní UK National Survey studie na 4 odděleních (Onkologie, Akutní pěče, Chirurgický JIP, LDN), zahrnující 1094 pacientů, s cílem snížit výskyt CRBSIs a pomoci zlepšit nemocnicím compliance. Audit se zaměřil na aktivní manuální a/nebo pasivní dezinfekci bezjehlových konektorů pomocí 3M™ Curos dezinfekčních uzávěrů u CVC a periferních kanyl. Během těchto 6 měsíců se podařilo snížit výskyt CRBSI z 4,3 na 1,5/1000 katétrových dní, počet infekcí se snížil z 26 na 8 případů, klesl počet dní blokovaných postelí o 198. Náklady na léčbu CRBSI se snížily o £387.366 v průběhu tohoto období.
Výsledky auditu ukazují, že vysoká míra compliance zaměstnanců s dodržením protokolu má pozitivní vliv na redukci CRBSI. Zdravotníci používající pasivní dezinfekční uzávěry byli překvapeni jednoduchostí prostředku a jak snadno pak mohli sami revidovat, zda je konektor vydezinfikovaný, díky jeho zelené barvě.
Bezpečí pro pacienta i díky ANTT
Nižší výskyt CRBSI je dosažitelný s dobře podporovanými programy, které zahrnují povědomí zdravotníků o rizicích infekce v kombinaci s implementací zdravotnických prostředků podporujících prevenci infekce, zejména pak aseptické bezdotykové techniky. Výsledkem je pak praxe podporující bezpečí pacienta, jednodušší pro sestry při jejich každodenní práci. Bylo klinicky prokázáno, že se při použití 3M™ Curos dezinfekčního uzávěru snižuje intraluminální mikrobiální kontaminace a snižuje se signifikantně výskyt infekce krevního řečiště, a to zejména na jednotkách intenzivní péče, u pediatrických, onkologických, imunokompromitovaných pacientů s I.V. terapií.
Mgr. Jana Cheníčková, Scientific Affairs & Education, Critical & Chronic Care Solutions Division, 3M Central Region
Literatura u autorky
Další články v tomto čísle
- Právě na jaře mysli na zimu
- Sestry z Ukrajiny jsou pro nás vítaná pomoc
- „Největší potíže mi dělá elektronická dokumentace,“ říká sestra z Ukrajiny
- Přírodní či konvenční kosmetika? Rozhodující by měla být kvalita
- Seni Lady – pohodlí, bezpečí a diskrétnost
- Hellp syndróm – Hrozba aj po bezproblémovom tehotenstve a pôrode
- Výživa pacienta v intenzivní péči z pohledu sestry
- Walking Blood Bank – chodící krevní banka
- Přednemocniční neodkladná péče u bobových a skeletonových sportů
- Masivní zevní krvácení – umíme je efektivně zastavit?











