


Recenzované články
Ústní zdraví seniorů
Souhrn: Zdravá ústní dutina je nedílnou součástí celkového zdraví a je významným faktorem při ovlivňování kvality života seniorů. Přesto, že je orální zdraví v geriatrické populaci neuspokojivé, nevěnuje se zdravotnímu stavu dutiny ústní u seniorů dostatečná pozornost. Zvýšená prevalence zubních kazů, periodontálního onemocnění a ztráty chrupu vede k problémům se žvýkáním, destabilizaci chronických onemocnění a má přímé účinky na celkovou kvalitu života a pohodu jednotlivce. Prioritou gerontostomatologie je zachování chrupu seniorů co nejdéle, aby nedocházelo k radikálnímu odstranění zubů, a tím i snížení funkčnosti chrupu, která je zásadní pro příjem potravy. Kontrola a zlepšování ústního zdraví seniorů jsou jedněmi z klíčových cílů multidisciplinárního týmu odpovědného za péči o seniory.
Klíčová slova: ústní zdraví – péče o dutinu ústní – involuční změny v dutině ústní ve stáří – xerostomie
Oral health in seniors
Summary: Healthy oral cavity is an integral part of overall health and influences significantly quality of life of older people. Despite common health probems in oral cavity many seniors report poor oral care. Higher prevalence of dental carries, periodontal problems and loss of teeth contribute to chewing difficulties, nutritional problems, worsening of chronic morbidity and negativěly influence quality of life and wellbeing. The priority in gerontostomatologic care is to preserve patient´s own teeth and ensure sufficient functionality of oral cavity, particularly during eating (chewing and swallowing). In hospital and residential care improvement and monitoring of oral health is one of the key goals of the multidisciplinary team responsible for patient/resident care.
Keywords: oral health – dental care – involutional changes of oral cavity in elderly persons – xerostomia
Zdravá ústní dutina je významným faktorem, který ovlivňuje celkovou kvalitu života seniorů. Ztráta chrupu vede k problémům se žvýkáním, ovlivňuje příjem potravy a v důsledku vede až k nedostatečné výživě. Špatné orální zdraví je v seniorské populaci velmi časté, přesto je stavu dutiny ústní u seniorů věnována nedostatečná pozornost. Bez zubů se senior nedokáže pořádně najíst a je často odkázán na kašovitou stravu, která není příliš chutná a pacient následně omezí příjem potravy. Ztráta chrupu má nejen zdravotní, ale i společenské dopady. Senior se obává uvolnění náhrady, má problémy s výslovností nebo cítí stud, protože špatně upevněná zubní protéza se pohybuje při jídle a při mluvení. Špatně padnoucí protéza také snižuje chuť k jídlu a může vést ke snížení příjmu potravy až k podvýživě. Porucha artikulace při mluvení negativně ovlivňuje psychický stav člověka. Funkční stav chrupu se tedy podílí nejen na výživě, ale i na psychické pohodě, sebehodnocení a aktivitě seniora.
Stav chrupu u seniorů v ČR
V ČR je 19 % bezzubých seniorů a jen čtvrtina seniorů má alespoň 20 zubů. Vlastní chrup má 48 % osob ve věku 65–74 let, 19 % by potřebovalo extrakce zubů a 32 % by potřebovalo ošetření. Horní celkovou náhradu má 37 % a dolní 22 % seniorů. Při republikovém srovnání kazivosti stálého chrupu byla zjištěna nižší kazivost u seniorů v Praze, v Jihočeském kraji a v kraji Vysočina byla zjištěna kazivost vyšší. Od roku 1994 se znatelně zvýšil podíl seniorů, kteří mají zachován alespoň jeden vlastní zub. Bohužel se ukázal větší výskyt bezzubosti u seniorů žijících v domovech důchodců oproti seniorům žijícím samostatně.
Opotřebení zubů
Během života dochází k fyziologickému opotřebení zubů, které označujeme jako atrice neboli otírání. K abrazi skloviny dochází funkčně-mechanickým způsobem, například při pohybu čelisti naprázdno, při zatínání zubů nebo při bruxismu (noční skřípání zubů). Během stárnutí ubývá organická složka sklovinné matrix, a tím se zvyšuje křehkost skloviny. Opotřebováním skloviny vzniká abraze na kousacích plochách, což vede ke sníženému skusu. S přibývajícím věkem se stává sklovina průsvitnější, odhaluje se dentin (zubovina), a tím dochází k barevným změnám chrupu. U bezzubé čelisti alveolární výběžek ustupuje, a tak vznikne typický stařecký výraz předsunuté dolní čelisti. Této deformaci zamezíme včasnou protetickou náhradou. Když je čelist bezzubá, neposkytuje oporu měkkým částem, takže tváře vpadají. Rty jsou také vpadlé a málo viditelné, koutky úst klesají a brada začíná vyčnívat.
Atrofie slinných žláz
Do ústní dutiny ústí slinné žlázy, které neustále zvlhčují ústní sliznici. Denně se vyprodukuje 1–1,5 litru slin. Produkce slin je závislá na stupni hydratace, na druhu přijaté potravy a aktivitě jedince. Mezi poruchy slinné sekrece řadíme hypersalivaci, která vzniká při výskytu cizích těles (např. zubní protézy) v ústech. Zvýšenou sekreci slin způsobují intoxikace kovy (např. rtuť, olovo) nebo poruchy centrálního nervového systému (stav po iktu). Vlivem atrofie slinných žláz dochází naopak hyposalivaci až k xerostomii (sucho v ústech), která se vyskytuje při chronických onemocněních (diabetes mellitus, Sjögrenův syndrom) nebo jako nežádoucí účinek některých dlouhodobě užívaných léků (např. léky s anticholinergním působením, diuretika, atropin, antihistaminika, antidepresiva, antiemetika, opioidy, antiarytmika, antihypertenziva, antidiabetika, antipsychotika). Xerostomie způsobuje zvýšenou kazivost zubů, vede k obtížím při polykání a podílí se na diskomfortu a pachuti v ústech. V případě suchosti v ústech je pacientům doporučena dostatečná hydratace, omezení příjmu kofeinu, pečlivé dodržování ústní hygieny, žvýkání žvýkaček s xylitolem a použití umělých slin ve formě sprejů (Saliva natura), kloktadel či bonbonu.
Test slinné sekrece
K diagnostice slinné sekrece se používá Škachův test. Pacient si dvě hodiny před testem vyčistí zuby a dvě hodiny nesmí jíst a kouřit, aby nedošlo ke zkreslení výsledků. Škachův test se provádí v dopoledních hodinách. Na začátku se stanoví množství klidové sekrece slin a potom objem stimulované sekrece. V první části pacient plive 15 minut veškeré sliny do nádobky. Při vyšetření stimulované salivace je pacientovi podán parafín, klient žvýká kuličku parafínu po dobu 15 minut a všechny sliny plive do nádobky. Stimulaci lze provádět i pomocí 10% kyseliny citronové. Objemy klidové a stimulované sliny se následně změří a porovnají s tabulkovými hodnotami. Sekrece slin v klidu činí asi 0,5 ml/min a vyvolaná sekrece dosahuje tvorby až 7 ml/min.
Atrofie žvýkacích svalů
V příjmu potravy má významnou funkci žvýkání konzumované stravy. Jedna z mnoha možností testování žvýkacích funkcí je metoda prosévání, která používá sítka s klesající velikostí ok. Pacient je požádán, aby žvýkal oříšky a vyplivl nakousanou hmotu do síta. Částice se zachytí v různých sítech podle jejich velikosti a po vysušení se síta zváží. Čím více částic dosáhne menších sítek, tím lepší žvýkací funkce. Další možností testování je využití žvýkačky, která se váží před a po žvýkání – redukce hmotnosti žvýkačky odpovídá ztrátě cukru, jenž byl zkonzumován při žvýkání. Čím větší ztráta hmotnosti, tím účinnější žvýkání. Žvýkačka musí být před zvážením dehydrována. Žvýkací proces se dá testovat i za použití žvýkačky, která mění barvu. Tvoří ji dvě vrstvy, které se promíchají dle stupně žvýkání.
Porucha chuti
Chuť určuje požitek z jídla a její porucha má negativní vliv na výživu a kvalitu života. Porucha chuťového vnímání se nazývá dysgeuzie a projevuje se nepříjemným chuťovým vjemem. Nejčastěji pociťují pacienti kovové pachuti, hořko v ústech, žluklou chuť či nepříjemnou slanost. Dysgeuzie může být způsobena užíváním některých léčiv, kovové či kyselé pachutě mohou způsobit náhrady chrupu, při jejichž výrobě bylo využito kovů. Příčinou může být také narušení funkce smyslových buněk, nervových vláken vedoucích vjemy do mozku nebo přímo poškození centrálního nervového systému, například u roztroušené sklerózy, iktu, při obrně lícního nervu či u mozkových nádorů. S rostoucím věkem dochází zcela přirozeně k slábnutí chuťových vjemů, zejména je oslabeno vnímání slané chuti. To je jeden z důvodů, proč může mít starší člověk tendenci více solit.
Dentální hygiena u seniorů
Cílem ústní hygieny je co nejefektivněji odstranit mikrobiální plak z povrchu zubů. Odstraněním plaku se předchází vzniku zánětu dásní a zubního kazu. Pro ústní hygienu je nejdůležitější zubní kartáček, který má krátkou hlavu a vlákna z umělých materiálů, protože přírodní vlákna nejsou homogenní a v pórech se zadržují choroboplodné zárodky. Důležité je kartáček udržovat v čistotě a pravidelně vyměňovat.
Vhodný zubní kartáček má:
→ krátkou hlavu
→ umělá vlákna
→ zaoblená vlákna
→ vlákna ve více řadách
→ rovně střižená vlákna
→ ergonomickou rukojeť
Technika čištění zubů
Jednou z metod je modifikovaná Bassova metoda, kdy se provádí malé rotační pohyby pod úhlem 45˚ a při čištění se nevyvíjí silný tlak. Stírací metoda či Stillmanova metoda využívá vibrační pohyby a kartáček je přikládán pod strmým úhlem až 70˚. Tato technika se využívá po parodontálních operacích a při výskytu gingiválních recesů. Použití elektrického kartáčku je doporučováno méně zručným pacientům, pacientům upoutaným na lůžko a duševně postiženým klientům.
Doplňkové prostředky:
→ kartáčky pro mezizubní prostory
→ dentální nit
→ stomatologické irigátory
→ zubní pasty
→ ústní vody
Snímatelné zubní náhrady
Pro pacienta je velmi náročné adaptovat se na nošení zubní náhrady. Přirozená reakce na cizí těleso v ústech je nadměrná tvorba slin – zde může pomoci cucání bonbonů. První dny se nedoporučuje náhradu odkládat pro co nejrychlejší návyk. Pro nácvik je vhodné stravovat se doma a volit potraviny měkčí a nelepivé. Pro efektivnější rozmělnění potravy je doporučeno nakrájet si jídlo na malé kousky a žvýkat je pomocí bočních zubů. Zpočátku pacienti obtížně vnímají chuť jídla, protože chuťové pohárky jsou zakryty umělým patrem náhrady. Kvalitní protéza je zcela zásadní pro žvýkání a příjem potravy. Nevhodná, nepadnoucí protéza může negativně ovlivnit příjem potravy, a tím i stav výživy seniorů.
Čištění protézy
Zubní protézu je nutné udržovat v čistotě. Po každém jídle je vhodné opláchnout ji vlažnou vodou. Použití fixačních přípravků omezuje množství jídla, které se jinak dostává pod náhradu. Jednou denně, nejčastěji večer, se protéza důkladně omyje. Čištění je doporučováno nad umyvadlem s napuštěnou vodou, popřípadě nad ručníkem, aby při pádu nedošlo k poškození protézy. Zbytky jídla je možné opatrně odstranit pomocí zubního kartáčku nebo lépe využít speciálního kartáčku na protézy. Někteří stomatologové doporučují speciální čisticí tablety, které se přidávají do sklenice vody. Antibakteriální přísady ničí škodlivé bakterie zubního plaku, a brání tak vzniku zánětu dásní a ústní sliznice. Zubní protéza nesmí přijít do styku s kyselinou, louhem, koncentrovaným alkoholem a vřící vodou, které poškozují pryskyřici, z níž je většina zubních náhrad zhotovena.
Doporučení pro pacienty s protetickou náhradou chrupu:
→ hygiena dutiny ústní 2× denně
→ čištění protéz 2× denně
→ čištění protéz nad ručníkem
→ nikdy nečistit protézy horkou vodou
→ použití roztoků s obsahem chlornanu sodného ne déle než 10 minut
→ čištění protéz mimo ústa
→ po čištění pastou řádný oplach pod tekoucí vodou
→ ukládání protéz ve vodní lázni pro prevenci jejich deformace
→ kontrolní vyšetření u zubního lékaře 1× ročně
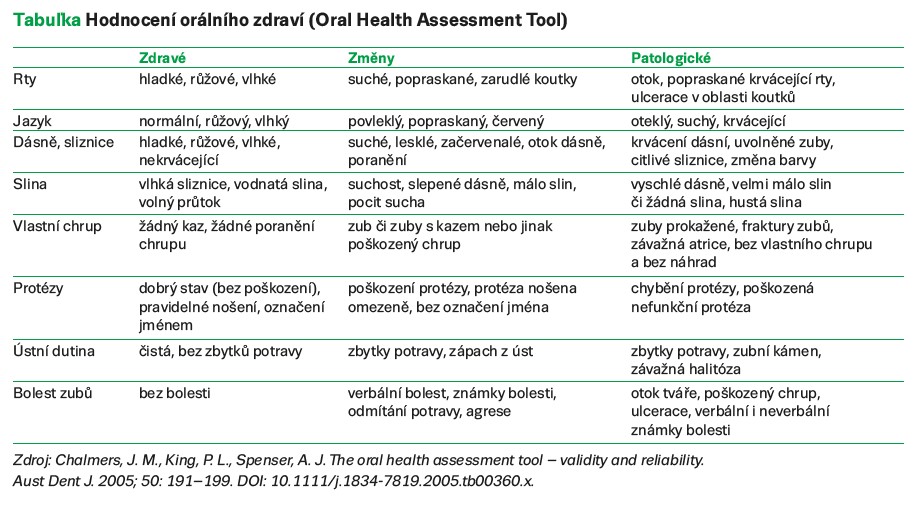
Nedílnou součástí anamnézy je posouzení orálního zdraví geriatrického pacienta. Sebelépe vypracovaný jídelníček nemá význam, pokud není pacient schopen příjmu potravy. Pro posouzení stavu dutiny ústní lze využít tabulku Hodnocení orálního zdraví. V případě, že zjistíte změny, či dokonce patologické stavy, je nutné doporučit pacienta ke specialistovi – stomatologovi nebo k zubní hygienistce. Kontrola a zlepšování ústního zdraví seniorů by měly být jedním z klíčových cílů zdravotnického personálu.
Literatura
1. Alves C., Brandão M., Andion J., Menezes R.: Use of Graduated Syringes for Measuring Salivary Flow Rate: A Pilot Study. Braz Dent J 2010; 21(5): 401–404. ISSN 0103-6440.
2. Broukal Z., Krejsa O., Mrklas L., Lenčová E.: Stav chrupu a ošetření seniorů věkových kategorií 65–74 a 75 a více let v České republice. Čes. stomat., roč. 106, 2006; č. 1, s. 3–8.
3. Dřízhal I., Prouzová K., Kovalová E.: K problematice ústní hygieny. Med. praxi 2011; 8(5): 242–245.
4. Gil-Montoya J. A. et al.: Oral health in the elderly patient and its impact on general well-being: a nonsystematic review. Clinical interventions in aging 2015; vol. 10, 461–467.
5. Halpern L.: The geriatric syndrome and oral health: navigating oral disease treatment strategies in the elderly. Dent Clin N Am 2019.
6. Hayakawa I., Watanabe I., Hirano S., Nagao M.: A simple method for evaluating masticatory performance using a color-changeable chewing gum. International Journal of Prosthodontics. 1998; 11: 173–176.
7. Hubátková H.: Základy gnatologie – biomechaniky žvýkacího ústrojí. In: Mazánek J.: Zubní lékařství – propedeutika. Praha: Grada 2014. ISBN 978-80-247-8679-7.
8. Chalmers J. M., King P. L., Spencer A. J.: The oral health assessment tool – validity and reliability. Aust Dent J 2005; 50: 191–199. DOI:10.1111/j.1834-7819.2005.tb00360.x.
9. Kalvach Z. et al.: Geriatrické syndromy a geriatrický pacient. Praha: Grada 2008. ISBN 978-80-247-2490-4.
10. Korotvička L. a kol.: Vychutnejte si seniorská léta. ARAD o.p.s. 2012.
11. Macháčková L.: Orální zdraví skupiny klientů domova důchodců, Česká stomatologie a Praktické zubní lékařství 2006, roč. 106–54, č. 6, s. 101–104. ISSN: 1213-0613; 1805-4471.
12. Malínský J. et al.: Morfologie orofaciálního systému pro studenty zubního lékařství. Univerzita Palackého v Olomouci 2005. s. 197. ISBN 80-244-1062-1.
13. Mazánek J. a kol.: Stomatologie pro dentální hygienistky a zubní instrumentářky. Praha: Grada 2015. ISBN 978-80-247-9849-3.
14. Navazesh M., Kumar S. K.: Measuring salivary flow: challenges and opportunities. J Am Dent Assoc 2008, 139 Suppl, p. 35S–40S.
15. Neumann M.: Zubní náhrady. 2002. Dostupné on-line na https://www.zuby.cz/zubni-nahrady/pece-o-snimatelne-zubni-nahrady.html.
16. Oliveira N. M., Shaddox L. M., Toda C.: Methods for Evaluation of masticatory efficiency in conventional complete denture wearers: a systematized review. OHDM vol. 13, no. 3, September, 2014.
17. Razak P. A., Richard K. M., Thankachan R. P., Hafiz K. A., Kumar K. N., Sameer K. M.: Geriatric oral health: a review article. J Int Oral Health 2014; 6(6): 110–116.
18. Slezáková L.: Stomatologie I. Praha: Grada 2016. ISBN 978-80-247-5826-8.
19. Strub J. R., Kern M. et al.: Protetika I. Praha: Grada 2015. ISBN 978-80-247-9915-5.
20. Šedý J.: Kompendium Stomatologie I. Praha: Triton 2012. ISBN 978-80-7387-543-5.
21. Škach M., Švejda J., Liška K.: Onemocnění ústní sliznice. Praha: Avicenum 1975.
22. Topinková E.: Geriatrie pro praxi. Praha: Galén 2005. ISBN 80-7262-365-6.
23. Vokurka J., Fassmann A., Izakovičová Hollá L.: Xerostomie. Praha: LKS 2013, roč. 23, č. 6, s. 130–135. ISSN: 1210-3381.
Autorky
H. Michálková
Geriatrická klinika, 1. lékařská fakulta Univerzity Karlovy a VFN v Praze
Ústav ošetřovatelství, porodní asistence a neodkladné péče, Zdravotně sociální fakulta Jihočeské univerzity v Českých Budějovicích
T. Vágnerová
Geriatrická klinika, 1. lékařská fakulta Univerzity Karlovy a VFN v Praze
Recenzovala
Ing. Mgr. Hana Babáková
nutriční terapeut, Psychiatrická nemocnice Kosmonosy
Další články v tomto čísle
- Péče o fasciotomii - KAZUISTIKA
- Ošetřování otevřené rány po excizi tumoru hrudní stěny - KAZUISTIKA
- Paliativní léčba vybraných obtíží v onkologii - PRAXE
- V Etiopii s Lékaři bez hranic – PRAXE V ZAHRANIČÍ
- Syfilis u adolescenta – KAZUISTIKA
- Subarachnoidální krvácení z aneuryzmatu a arteriovenózních malformací – PRAXE
- České zdravotnictví a judaismus – MULTIKULTURNÍ OŠETŘOVATELSTVÍ
- Intermitentní katetrizace jako součást léčby dysfunkcí močového měchýře – PRAXE
- Devastující nekrotizující enterokolitida u nedonošeného novorozence - KAZUISTIKA
- Komplexní péče o novorozence s epidermolysis bullosa congenita (EBC) – PRAXE














