


Číslo 12 / 2015
Některé problémy spojené se samostatnou indikací léčivých přípravků sestrou
Souhrn: V článku se zabývám otázkou, zda by situaci v oblasti podávání léčivých přípravků nevyřešilo nové nastavení kompetencí sester, které by mohlo zefektivnit a zvýšit kvalitu poskytování zdravotní péče, ale také eliminovat současný nežádoucí stav. Údaje pro analýzy současného stavu podávání léčivých přípravků a změn v kompetencích sester jsem získala formou delfského dotazování, ve kterém jsem během pěti tematických kol pracovala s panelem sester, jehož rozsah byl 65 osob, majících zkušenosti s každodenní praxí podávání léků. V hodnocení vhodnosti k samostatné indikaci u prvních sedmi z 31 klinických situací nebo stavů se panel vyjádřil s významnou názorovou shodou minimálně tří čtvrtin jako o situacích a stavech k samostatné indikaci vhodných, u položek (1)–(4) se na vhodnosti shodl téměř z 95 %, na posledních 18 klinických stavech a situacích (14)–(31) se minimálně ze tří čtvrtin shodl jako na stavech a situacích k samostatné indikaci sestrou nevhodných. Zbývajících šest položek (8)–(13) bylo předmětem názorové neshody panelu. Za velmi významné podmínky pro samostatnou aplikaci léků sestrou považuje panel kvalifikační vzdělání, taxativní vymezení léků a zdravotnických pracovníků.
Klíčová slova: podávání léčivých přípravků – sestra – delfská metoda.
Some problems associated with a nurse independent prescribers – the results of qualitative research
Summary: In the article I examine whether the situation would resolve the new settings competencies of nurses in the administration of medicinal products that could streamline and enhance the quality of health care delivery, but also eliminate the current undesirable situation. Data for the analysis of the current state administration of medicinal products and changes in nursing competencies I get through Delphi method, in which the five thematic rounds to work with a panel of nurses with experience of the everyday practice of administering drugs, whose scope was 65 people. In assessing the suitability of a separate indication in the first seven of the 31 clinical situations or conditions express panel with significant consensus is at least three-quarters of a situation and a separate indication suitable for items (1)–(4) the appropriateness of almost agreed 95% for the last 18 clinical conditions and situations (14)–(31) with at least three-quarters as agreed upon conditions and circumstances to separate indication nurse unsuitable. The remaining six items (8)–(13) was the subject of disagreement panel. For a very important condition for self-medication nurse panel considers qualifying education, exhaustive definition of drugs and medical personnel.
Keywords: medication administration – nurse – Delphi method.
Úvod
Podání léčivého přípravku je sledem řady po sobě jdoucích kroků, prováděných různými odborníky: indikace je tradičně spojena s profesí lékaře (Forde, 2008), výdej je akt farmaceutický a administrativní, podání (aplikace) ošetřovatelský či lékařský a dokumentace podání či aplikace je otázka administrativní. Podávání léčivých přípravků je jednou z činností, které sestra vykonává každodenně. I když se podávání léků zdá spíše technickou záležitostí, tato činnost vyžaduje, aby sestra disponovala znalostmi, dovednostmi a klinickým úsudkem, které umožňují identifikovat, analyzovat a interpretovat adekvátní informace (Tanner, 2006).
Prvořadou podmínkou je neohrozit bezpečnost pacienta. Zacházení s léčivými přípravky zahrnuje více než samotné podávání léků (Manias et al., 2004). Jde o posouzení zdravotního stavu pacienta, o plánování, realizaci a hodnocení cílů poskytované péče, o zacházení s léky a sledování jejich účinků, o edukaci pacienta a interdisciplinární spolupráci. Eisenhauer et al. (2007) identifikovali 10 kategorií myšlenkových procesů (komunikace, načasování dávkování, kontrola, posouzení, ohodnocení, poučení, vedlejší účinky, řešení nestandardních situací, anticipační řešení případného problému, podání léku), které sestra vykonává nad rámec stanovených pravidel a postupů vycházejících z údajů o pacientech a z mezioborových znalostí pro zajištění bezpečné a účinné péče při podávání léků. Konstantním klíčovým prvkem se ukazuje být profesionální bdělost sester, kritické myšlení a klinický úsudek, kontrolující, zda pacienti dostávají odpovídající léky.
Koncepce klíčových kompetencí v oblasti podávání léčivých přípravků sestrou v zahraničí (např. Kanada, UK, USA) jsou založeny na kritickém zhodnocení relevantních publikací a výzkumných poznatků z praxe. Informace o nich popisují znalosti, dovednosti, schopnost úsudku a další nutné atributy, včetně nezbytnosti pevného vědomostního základu v oblasti farmakologie (Murphy et al., 2006). Indikace léků sestrami se neustále rozvíjí a mnoho sester je schopných předepisovat léčivé přípravky na téměř stejné úrovni jako lékaři. Avšak nutno poznamenat, že někteří odborníci jsou v tomto ohledu opatrní, navzdory výhodám, které samostatná indikace sestrami přináší (Bradley et al., 2007).
V praxi je běžné, že kromě standardního postupu, kdy se sestry řídí indikací lékaře, existují situace, kdy sestry indikují léčivé přípravky na základě tzv. částečné indikace lékaře, případně i samy, přičemž řada signálů naznačuje, že některé pracovní postupy a zaběhlé stereotypy inklinují až k živelnému a nekontrolovatelnému podávání léčivých přípravků.
Jedna z implicitních úvah při přípravě koncepce a cílů projektu se tedy zabývala otázkou, zda by tuto situaci nevyřešilo nové, popř. modifikované nastavení kompetencí sester v oblasti podávání léků, které by mohlo mj. jak zefektivnit poskytování zdravotní péče a zvýšit její kvalitu, tak eliminovat současný nežádoucí stav.
Metodika a charakteristika souboru
Pro účely tohoto sdělení zahrnuje léčivý přípravek veškeré přípravky, hromadně či individuálně zhotovené a podávané za účelem prevence, diagnostiky, léčby a zmírňování příznaků nemoci určené pro použití u pacientů nebo podání pacientům.
Údaje pro analýzu současného stavu podávání léčivých přípravků a ohledně případných změn v kompetencích sester v této oblasti jsem získávala formou delfského dotazování.
Ve své aplikaci delfské metody jsem během pěti tematických kol obsahujících většinou i několik doplňujících zpětných dotazů pracovala s panelem, jehož rozsah se v jednotlivých kolech pohyboval v rozmezí 58–65 osob. Vzhledem ke klíčovým aspektům zkoumané problematiky zajištoval žádoucí reprezentativitu problémového pole homogenní panel tvořený respondenty – sestrami, jejichž „expertnost“ spočívala v tom, že mají stran podávání léků osobní bohaté zkušenosti s každodenní praxí.
Obecněji položená otázka prvního tematického kola dotazování, jaká je praxe v podávání léčivých přípravků, přinesla kromě mnoha informací tohoto druhu také návrhy, v kterých klinických stavech nebo situacích by bylo možné zvažovat samostatnou indikaci sestrou. Následovalo tedy druhé tematické kolo dotazování „U jakých klinických stavů nebo situací by sestra mohla indikovat léčivé přípravky sama“. Klinické stavy a situace se v průběhu tohoto kola zpřesňovaly, neboť respondenti, kterých bylo v tomto kole 65, navrhovali ještě další situace a jiné nedoporučovali. U některých uváděli komentáře se zdůvodněním, proč by přicházela v úvahu samostatná indikace sestrou, v jakých případech by to bylo kontraproduktivní až nežádoucí a kdy by měla zůstat indikace plně v rukou lékaře. Seznámení se s těmito velmi cennými stanovisky a názory podloženými zkušenostmi přimělo některé účastníky k přehodnocení „svého“ seznamu klinických stavů a situací. V některých případech, jak sestry sdělily, konzultovaly nabízené možnosti se svými dalšími kolegyněmi z pracoviště. Některé názory tedy byly vyjádřením dokonce skupiny sester tlumočené prostřednictvím sestry v panelu, což mimo jiné ukazuje na zájem o zkoumané téma.
Výsledky
Z odpovědí panelu bylo možné sestavit následující seznam klinických stavů a situací (seřazeno abecedně):
- Alergický zánět spojivek (senná nebo pylová rýma)
- Analgosedace (pacient na UPV)
- Epileptický záchvat (aplikace diazepamu)
- Hypoglykémie (aplikace glukózy)
- Hypotenze (aplikace krystaloidního roztoku)
- Indikace dávky inzulinu u kompenzovaného pacienta
- Indikace léčivých přípravků v rámci bariérového režimu
- Laváž dýchacích cest
- Mírná až středně silná bolest (hlavy, zubů, svalů, kloubů, menstruační bolest)
- Mírná až středně silná bolest při nachlazení nebo chřipce
- Nespavost (usnadnění usínání, podpora spánkové hygieny)
- Ochrana nepoškozené kůže (prevence)
- Ošetření drobných povrchových poranění kůže
- Pálení žáhy
- Péče o oči, uši, dutinu nosní, dutinu ústní (oplach, dezinfekce, prevence)
- Péče o rány, kdy je porušena integrita kůže
- Péče o rány, kdy není porušena integrita kůže
- Průjem s pravděpodobným infekčním původem
- Předoperační příprava (např. aplikace antiseptika, projímadla)
- Sezónní alergická rýma
- Svědění, kopřivka
- Usnadnění vykašlávání při akutních zánětech spojených se zvýšenou tvorbou hlenu nebo poruchami vylučování hlenu
- Vyšetření (kolonoskopie – Fortrans)
- Zácpa (bez onemocnění GIT)
- Zvýšená tělesná teplota při nachlazení nebo chřipce
Jak je patrné, při výběru klinických stavů a situací se panel příliš neomezoval. Soubor klinických stavů a situací jsem ve zpětném dotazu předložila panelu se žádostí, aby se k nim vyjádřil z hlediska jejich vhodnosti pro samostatnou indikaci sestrou. Během tohoto zpětného dotazování se v komentářích panelu objevovaly další navrhované, vzhledem k dosavadnímu seznamu nové klinické stavy nebo situace. Bez ohledu na četnost jejich výskytu jsem je zařadila do dalšího zpětného dotazu s instrukcí, aby byly též ohodnoceny z hlediska jejich vhodnosti k samostatné indikaci sestrou. Konkrétně se jednalo o těchto šest položek:
- Indikace dávek Warfarinu u kompenzovaných pacientů
- Indikace resuscitačních léků do příchodu lékaře (aplikace adrenalinu, podání Amiodaronu při ventrikulární fibrilaci/ventrikulární tachykardii a neúspěšné defibrilaci)
- Aplikace vazoaktivních látek
- Anafylaktický šok (aplikace adrenalinu, kortikoidů)
- Kontinuální aplikace iontů na základě iontogramu
- Ovlivňování dávek kontinuální analgezie opiáty oběma směry u terminálních pacientů v domácí a hospicové péči
Současně byli respondenti požádáni, aby takto rozšířený soupis klinických situací nebo stavů s ohledem na dosud vyslovené komentáře a úvahy týkající se jednotlivých položek tyto položky znovu přehodnotili z hlediska jejich vhodnosti.
Jak ukazují četnosti souhlasu a nesouhlasu (které jsou komplementární, tj. každý člen panelu se vyjádřil ke každé z klinických situací nebo stavů buď kladně, či záporně) v tabulce 1, šest nově přidaných klinických stavů nebo situací se „v žebříčku“ vhodnosti příliš neprosadilo, všechny zůstaly mezi posledními deseti položkami. Současně se ukázalo, že v konečném hodnocení vhodnosti k samostatné indikaci byl panel velmi opatrný, takže na posledních 18 klinických stavech a situacích, označených v tabulce (14)–(31) s tučně vyznačenými číslicemi (na šedém podkladu) ve sloupci NE, se minimálně ze tří čtvrtin shodl jako na stavech a situacích k samostatné indikaci sestrou nevhodných. Naopak o prvních sedmi z 31 klinických situací nebo stavů, uvedených pod (1)–(7), se panel vyjádřil s významnou názorovou shodou minimálně tří čtvrtin (je-li číslice kurzivou, tak minimálně dvou třetin) jako o situacích a stavech k samostatné indikaci vhodných (tučně vyznačené číslice ve sloupci ANO na šedém podkladu). U položek (1)–(4) se stran vhodnosti dokonce panel shodl téměř z cca 95 %. U následujících položek pak četnosti nesouhlasu již zřetelně narůstají.
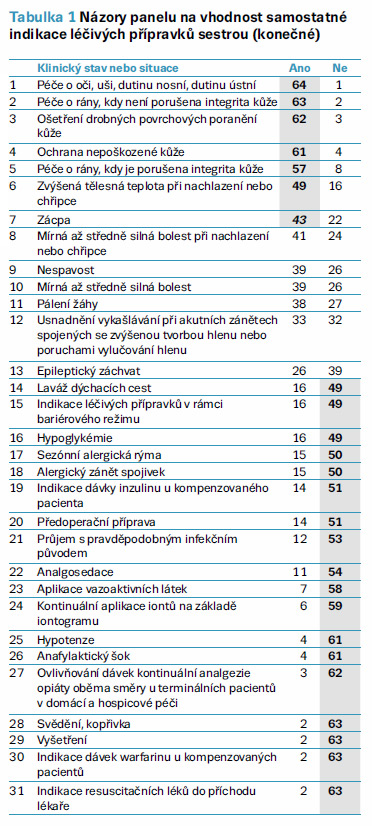
O zbývajících šesti položkách v tabulce neoznačených, tj. od (8) Mírná až středně silná bolest při nachlazení nebo chřipce po (13) Epileptický záchvat, je možno říci, že byly předmětem názorové neshody panelu, která se zvláště zřetelně (v rozmezí cca 40 : 60 %) objevuje u (11) Pálení žáhy a (13) Epileptický záchvat, přičemž položka umístěná mezi nimi, (12) Usnadnění vykašlávání při akutních zánětech spojených se zvýšenou tvorbou hlenu nebo poruchami vylučování hlenu, panel rozděluje zhruba na dvě názorové poloviny.
Výběr klinických stavů nebo situací, u kterých se panel s podstatnou většinou až téměř jednohlasně shodl, že jsou pro samostatnou indikaci sestrou vhodné, tj. položky (1)–(7), není nejspíš překvapující. Podobně je tomu i u klinických stavů vyhodnocených jako pro samostatnou indikaci nevhodných, tj. položky (14)–(31), kde zvláště u položek (23)–(31) se na nevhodnosti shoduje panel z 90 % a více, u položek (28)–(31) dokonce z cca 97 %.
Panel také během 1. a 2. tematického kola dotazování při popisu současné praxe v podávání léčivých přípravků a v některých komentářích ke klinickým stavům a situacím uváděl podmínky, které by měla sestra splňovat, aby mohla indikovat léčivé přípravky samostatně. Tyto podmínky jsem shromáždila do následujícího seznamu (řazeného abecedně) a předložila panelu, zda s ním souhlasí a zda jej chce případně dále rozšířit.
- Aktivní registrace v Registru zdravotnických pracovníků způsobilých k výkonu zdravotnických povolání bez odborného dohledu
- Certifikovaný kurz komplexní péče o rány a kožní defekty
- Certifikovaný kurz zaměřený přímo na indikaci a aplikaci léčivých přípravků sestrou
- Funkční zařazení (vedoucí směny, staniční sestra, vrchní sestra)
- Kvalifikační vzdělání
- Povinnost absolvovat pravidelné proškolování organizované zdravotnickým zařízením
- Specializační vzdělání
- Stanovený počet let ošetřovatelské praxe
- Ukončený adaptační proces
Účastníci panelu k předloženým devíti podmínkám přidali další, jejichž splnění je dle jejich názoru pro samostatnou indikaci sestrou též významné (abecedně):
- Individuální kompetence indikace léčivých přípravků sestrou vázaná na další podmínky, nikoli celoplošná
- Každý rok obnovovat seznam léčivých přípravků, které by mohla sestra indikovat
- Léčivé přípravky, které by sestra sama indikovala, by měly být omezeny na odbornost
- Možnost psát recepty sestrou by měla být nepřenosná z konkrétního pracoviště
- Počet receptů od sestry by měl být omezen počtem jdoucím za sebou (např. 2x sestra, pak lékař)
- Sdílení některých léků s lékaři
- Sestra by měla indikovat léky ve svém oboru
- Sestra by měla mít nad sebou garanta – lékaře s atestací pro určitý obor
- Systém přezkušování (recertifikace)
- Taxativní vymezení léčivých přípravků a situací, ve kterých konkrétní přípravek možno použít (např. dávka, cesta, rychlost podání)
- Vymezit okruh zdravotnických pracovníků, kterých by se kompetence týkaly
Tak vznikl seznam 20 podmínek, který byl panelu zpětně předložen s instrukcí, aby každou z podmínek obodoval, do jaké míry je významné, aby sestra příslušnou podmínku splňovala. Respondenti měli pro hodnocení podmínek k dispozici bodový rozsah 1–10, kde 1 = podmínka nejvýznamnější a 10 = podmínka nejméně významná (hodnoty nacházející se mezi 1 až 10 nebyly záměrně verbalizovány). Soubor podmínek ohodnocený panelem, který aktuálně tvořilo 58 účastníků, obsahuje tabulka 2.
U každé podmínky jsem, jak patrno, spočítala průměrnou hodnotu jejího obodování a směrodatnou odchylku. Ta určuje, do jaké míry je zjištěná průměrná hodnota homogenní, jinými slovy signalizuje míru homogenity postojů panelu (pokud by v ideálním, vzácném případě měla hodnotu nulovou, znamenalo by to, že všichni respondenti použili jednu a tutéž známku, její rostoucí hodnota naznačuje narůstající různorodost udělovaných známek). Dále jsem hodnoty průměrů přeškálovala a verbalizovala následujícím způsobem: hodnota průměru 1–2 = podmínka velmi významná, průměr 2–4 = podmínka spíše významná, hodnota 4–6 = podmínka průměrně významná, 6–8 = podmínka spíše nevýznamná a 8–10 = podmínka velmi nevýznamná. Intervaly byly záměrně koncipovány takto překryté, aby byla zdůrazněna jejich výhradně orientační, rámcová povaha, neboť ta je pro informační hodnotu průměrů rovněž charakteristická.
Podle tohoto přeškálování je možno říci, že panel vybíral podmínky velmi uvážlivě, neboť do posledních dvou kategorií, tedy mezi podmínky spíše nevýznamné a velmi nevýznamné, na základě hodnoty průměru nespadla žádná ze seznamu („přivřeme-li oko“ nad přesahem poslední uvedené podmínky o 0,03). Označení podmínka průměrné významnosti panelisté svým hodnocením přisoudili posledním třem podmínkám v tabulce, tj. podmínce (18), (19) a (20). Většinu podmínek, konkrétně třináct uvedených v tabulce pod čísly (5)–(17), lze zařadit do kategorie podmínek spíše významných.
Za podmínky velmi významné můžeme považovat čtyři na prvních místech tabulky, tj. podmínky
- (1) Kvalifikační vzdělání
- (2) Taxativní vymezení přípravků a situací, ve kterých konkrétní přípravek možno použít
- (3) Vymezit okruh zdravotnických pracovníků, kterých by se kompetence týkaly
- (4) Možnost psát recepty sestrou by měla být nepřenosná z konkrétního pracoviště
Pro rámcovou orientaci, z jakých asi hodnotících známek průměry těchto podmínek vznikly, je možné nahlédnout do primárních dat.
U podmínky (4) Možnost psát recepty…, pokud abstrahujeme od faktu, že o 0,05 přesahuje do „nižší“ kategorie, shledáme, že při jejím hodnocení na škále 1–10 byli účastníci poněkud nejednotní. Asi ve třetině případů se sice vyskytuje ve výsledné průměrné hodnotě se pak objevující „2“, ale jinak tu lze najít směs známek od „1“ do „5“. Směrodatná odchylka 1,08 však neukazuje na velký „rozkmit“ hodnotících známek a je třetí nejnižší z celého seznamu podmínek.
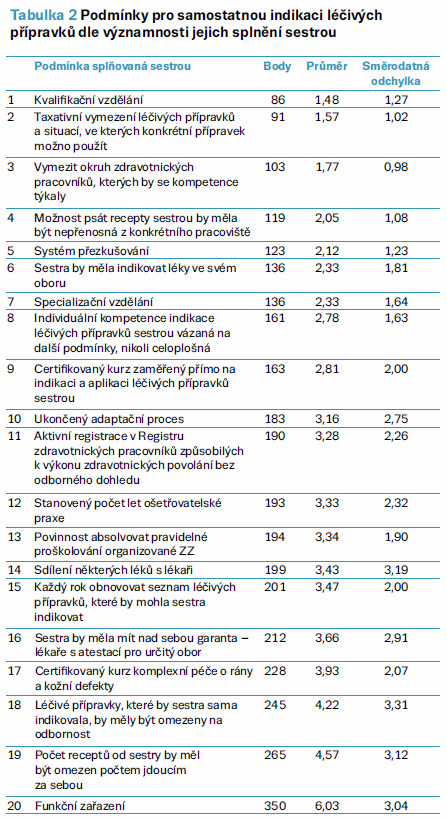
Podmínka (3) Vymezit okruh zdravotnických pracovníků… s průměrem 1,77 dostávala známky nejčastěji „1“, „2“ a „3“, výjimečně „4“ či i „5“, přičemž hodnocení „1“ jí udělila zhruba polovina panelu. Tento stav se pozitivně promítl do výše směrodatné odchylky (0,98), která je nejnižší z celého seznamu a napovídá tak, že ohledně hodnocení této podmínky panovala v panelu poměrně vysoká shoda.
Průměr 1,57 podmínky (2) Taxativní vymezení přípravků a situací… vznikl z cca dvoutřetinového počtu „1“, ovšem doplněného dalšími, vyššími známkami, v ojedinělých případech i „4“ a „5“. Tuto situaci ilustruje hodnota směrodatné odchylky 1,02, která je druhá nejnižší v seznamu podmínek.
Nejlepšího průměru (1,48) dosáhla podmínka (1) Kvalifikační vzdělání, ale nikoli oscilací pouze mezi „1“ a „2“. Ve známkách této podmínky, standardně považované za nezbytnou při jakékoli změně kompetencí, se kromě více než tříčtvrtinového počtu očekávatelných „1“ a asi desetiny počtu „2“ překvapivě objevila i další desetina hlasů, které tuto podmínku zdaleka nepovažují za kruciální a hodnotily ji známkou „4“ a dokonce „6“. Tento náznak určité názorové nejednoty charakterizuje směrodatná odchylka ve výši 1,27, která sice patří mezi pět nejnižších hodnot v seznamu, ovšem z této popisované čtveřice podmínek, považovaných dle nejnižších průměrných hodnot za velmi významné, jde o směrodatnou odchylku nejvyšší.
Jak lze dále vyčíst z tabulky 2, relativně nejnižší názorovou shodu (směrodatná odchylka 3,31) vyjádřil panel u podmínky (18), která se z hlediska významnosti umístila jako třetí od konce. Nejednotný názor panelu se objevil též u podmínky Sdílení některých léků s lékaři (14), u které směrodatná odchylka dosáhla hodnoty 3,19 při průměru 3,43. Další dvě relativně menší shody, jak ukazuje tabulka 2, je možné identifikovat u podmínek (19) a (20), které současně zaujímají z hlediska významnosti předposlední a poslední místo v seznamu podmínek.
Diskuze
Co se týče vhodnosti či nevhodnosti určitých klinických stavů nebo situací pro samostatnou indikaci léčivých přípravků sestrou, je možné konstatovat, že panel byl poměrně zajedno (minimálně ze tří čtvrtin, ale i s 90% až 97% shodou) jak stran klinických stavů nebo situací pro samostatnou indikaci vhodných, tak i stran stavů a situací nevhodných. Ve výsledné podobě údajů se objevuje zajímavá skutečnost, totiž že panel v procesu zpětného dotazování najmenoval poměrně rozsáhlý soubor 31 klinických stavů nebo situací, aby z nich nakonec uznal jako vhodných pouze 7 (péče o oči, uši, dutinu nosní a ústní, péče o rány, ošetření drobných povrchových poranění, ochrana nepoškozené kůže, zvýšená tělesná teplota při nachlazení nebo chřipce a zácpa), tedy necelou čtvrtinu. To naznačuje, že počáteční „rozlet“ respondentů v nominaci stavů a situací byl vystřídán jejich poměrně střízlivým až opatrným hodnocením. Oblasti, ve kterých se sestry samostatně předepisující léky uplatňují, jsou zejména primární a komunitní péče, akutní a intenzivní péče (Wilson et al., 2012; Dobel-Ober, 2013). Sestry předepisují např. očkovací látky, dezinfekční přípravky a antipyretika (Romero-Colado, 2014), krycí materiál na rány, léčivé přípravky na kůži (Bissel et al., 2007), antidiabetika, inzulin, léky ovlivňující hypertenzi a hladinu lipidů (Carey et al., 2008). V oblasti intenzivní a kritické péče (Bray, 2009), kde např., jak zjistil klinický audit na Novém Zélandu, byly nejčastěji sestrami předepisovány elektrolyty a analgetika formou trvalých příkazů lékařů. Dále indikují např. inhibitory cholinesterázy u pacientů s Alzheimerovou chorobou (Higgins et al., 2008). Jde pouze o ilustraci, jaké léčivé přípravky sestry mohou indikovat, pokud mají tuto kompetenci.
Stran významnosti podmínek, které by měla sestra v případě samostatné indikace splňovat, ovšem podobně vysoká míra názorové shody panelu již nepanovala. Názor panelu nebyl jednoznačný ani u podmínek, které hodnotil jako velmi významné, i když byl zřetelně homogennější než u podmínek hodnocených jako průměrně významné. Současně se ukazuje, což je celkem logické, že s rostoucí hodnotou průměru, tj. s klesající mírou významnosti podmínek opticky narůstá i míra názorové neshody panelu. Jedná se o podmínky, na jejichž významnosti se panel prostě neshodl.
Mezi velmi významnými podmínkami se na druhém a třetím místě objevují Taxativní vymezení přípravků a situací a Vymezit okruh zdravotnických pracovníků, což jsou podmínky, na jejichž významnost měl také panel ve vysoké míře shodný názor.
Specifická situace nastala u podmínky Kvalifikační vzdělání, která se z hlediska významnosti umístila jako první. Shoda panelu je u ní sice relativně vysoká, ale nikoli jednoznačná. Jak plyne z analýzy hodnotících známek, každý desátý člen panelu totiž nepovažuje Kvalifikační vzdělání za jednoznačnou prioritu pro samostatnou indikaci, což je možná zajímavější než naprostý názorový soulad. Není to ostatně překvapivé, neboť určité náznaky v tomto směru se objevovaly i v předchozích fázích dotazování. Panel např. potvrdil, že současná praxe v oblasti podávání léků není vždy v souladu s platnými předpisy a že tato situace vyvolává nezbytnou potřebu relevantního vzdělávání, kterému však není, zejména ze strany manažerů zdravotnických/ sociálních zařízení, věnována náležitá pozornost. V odpovědích panelu se též vyskytly názory, že ani vysokoškolsky vzdělaná sestra nedisponuje znalostmi nezbytnými ke kvalifikované a bezpečné indikaci a podání léčivých přípravků. Sestry se sice učí farmakoterapii a podávání léků v kvalifikačním studiu, ale toto vzdělání není dostatečné a v klinické praxi sester se pak téměř neobjevuje. Ve skutečnosti se učí jedna od druhé předáváním a sdílením zkušeností a někdy nejspíš i z vlastních chyb.
Vzdělávací programy v oblasti předepisování léků sestrami existují ve formě kurzů (Creedon, 2009), jsou součástí specializačních programů (Ball, 2009), magisterských programů (Peet, 2010), jako samostatné postgraduální studium (Lim, 2007), ale i samostudium (Kroezen, 2011). Vzdělávací programy mají rozdílnou úroveň, v některých zemích je požadováno ukončené magisterské studium, jinde stačí bakalářská úroveň (Ball, 2009). Důležitým kritériem pro vstup do vzdělávacích programů, zaměřených na problematiku předepisování léků je délka klinických zkušeností sester, která se pohybuje v rozmezí 3–5 let (Naughton, 2013). Požadavkem je schopnost klinického vyšetření a rozhodování i praxe pod vedením lékaře (Elsom, 2009). Obsahové zaměření vzdělávacích programů obvykle zahrnuje farmakologii, farmakovigilanci, nežádoucí účinky léků, etické a právní aspekty předepisování léků a klinické rozhodování (Ball, 2009).
Závěr
Souhrnně řečeno výše uvedené údaje napovídají, že v případě vhodnosti či nevhodnosti klinických stavů nebo situací indikovaných samostatně sestrou je míra názorové shody panelu poměrně vysoká, zatímco stran významnosti podmínek, které by měla sestra splňovat pro samostatnou indikaci, již tak vyladěný názor panel nezastává. Je to pochopitelné, neboť respondenti pocházeli především z klinické praxe, takže se do jejich hodnocení promítala praktická zkušenost a jistá vytříbenost náhledu na míru komplikovanosti, závažnosti a tedy míru vhodnosti či nevhodnosti určitých klinických stavů a situací pro samostatné řešení sestrou. V otázce významnosti podmínek splňovaných sestrou si samozřejmě již tak jednoznačně jistí nebyli.
I tak se nicméně ukazuje jako užitečné považovat postoje panelu k vhodnosti a nevhodnosti určitých klinických stavů a situací pro samostatnou indikaci sestrou i jeho mínění o významnosti podmínek, které musí sestra při samostatné indikaci splňovat, za dosti inspirativní. Při případných úvahách o možných změnách v oblasti zvyšování kompetencí sester stran indikace léčivých přípravků by bylo dle mého názoru nanejvýš žádoucí neztrácet tyto názory ze zřetele a v odborných diskuzích a polemikách jim vyhradit relevantní místo a váhu.
Mgr. Eva Marková, Ph.D., Vysoká škola zdravotnická, o. p. s., Praha
Poděkování
Článek vychází z údajů uvedených v závěrečné zprávě, která byla zpracována po ukončení studie podpořené IGA ČR NT 13153-3/2012 Podávání léčivých přípravků sestrou bez indikace lékaře nebo na základě neúplné indikace lékaře.
Literatura:
1. Bissell P, Cooper P, Preston L et al. An evaluation of supplementary prescribing in nursing and pharmacy. Final report for Department of Health. Research report. University of Sheffield, 2008
2. Ball J. Implementing nurse prescribing: an updated review of current practice internationally. Geneve: International Council of Nurses, 2009
3. Bradley E, Nolan P. Impact of nurse prescribing: a qualitative study. Journal of Advanced Nursing. 2007;59(2):120–128. DOI: 10.1111/j.1365-2648.2007.04295.x. ISSN 0309-2402. Dostupné také z: http://doi.wiley.com/10.1111/j.1365-2648.2007.04295.x
4. Bray K, Dawson D, Gibson V et al. British Association of Critical Care Nurses position statement on prescribing in critical care. Nursing in Critical Care [online]. 2009;14(5):224–234 [cit. 2015-06-29]. DOI: 10.1111/j.1478-5153.2009.00343.x. Dostupné z: http://www.researchgate.net/publication/26766154_British_Association_of_Critical_Care_Nurses_position_statement_on_prescribing_in_critical_care
5. Carey N, Courtenay M. Nurse supplementary prescribing for patients with diabetes: a national questionnaire survey. Journal Clinic Nursing. 2008;17(16):2185–2193. doi: 10.1111/j.1365-2702.2007.02238.x
6. Creedon R, O’Connell E. Introducing nurse prescribing: an Irish perspective. Nurse Prescribing. 2009;7:507–511
7. Dobel-Ober D, Bradley E, Brimblecombe N. An evaluation of team and individual formularies to support independent prescribing in mental health care. Journal of Psychiatric and Mental Health Nursing. 2013;20:35–40
8. Eisenhauer LA, Hurley AC, Dolan N. Nurses’ Reported Thinking During Medication Administration. Journal of Nursing Scholarship. 2007;39(1):82–87. DOI: 10.1111/j.1547-5069.2007.00148.x
9. Elsom S, Happell B, Manias E. Nurse practitioners and medical practice: opposing forces or complementary contributions? Perspect Psychiatr Care. 2009;45:9–16
10. Forde B. Are nurse practitioners going to plug the gaps? Handover Mental Health & Addiction Nursing Newsletter. 2008, Summer: 6–8
11. Higgins P. Using supplementary nurse prescribing in a memory clinic. Nursing Times. 2008;104(31):30–31
12. Kroezen M, Dijk L, Groenewegen PP, Francke AL. Nurse prescribing of medicines in Western European and Anglo-Saxon countries: a systematic review of the literature. BMC Health Services Research. 2011;11:127, doi:10.1186/1472-6963-11-127
13. Lim AG, Honey M, Kilpatrick J. Framework for teaching pharmacology to prepare graduate nurse for prescribing in New Zealand. Nurse Education Practice. 2007;7:348–353
14. Manias E, Aitken R, Dunning T. Medication management by graduate nurses: Before, during and following medication administration. Nursing and Health Sciences. 2004;6(2):83–91
15. Murphy AL, Fleming M, Martin-Misener R, Sketris IS, Maccara M, Gass D. Drug information resources used by nurse practitioners and collaborating physicians at the point of care in Nova Scotia, Canada: a survey and review of the literature. BMC Nursing. 2006;5(1):5. DOI: 10.1186/1472-6955-5-5. Dostupné z: http://www.biomedcentral.com/1472-6955/5/5
16. Naughton C, Drennan J, Hyde A et al. An evaluation of the appropriateness and safety of nurse and midwife prescribing in Ireland. Journal of Advanced Nursing. 2013;69(7):1478–1488. Doi: 10.1111/jan.12004
17. Peet R. De zelfstandige bevoegdheid van de verpleegkundig specialist [The independent authority of the Nurse Specialist]. Tijdschrift voor Verpleegkundigen. 2010;120:45–49
18. Romero-Colado A, Homs-Romero E, Zabaleta-Del-Olmo E, Juvinya-Canal D. Nurse prescribing in primary care in Spain: legal framework, historical characteristics and relationship to perceived professional identity. Journal Nursing Management. 2014;22(3):394–404
19. Tanner Ch. Thinking like a nurse: a research-based model of clinical judgment in nursing. The Journal of nursing education. 2006;45(6):204–211
20. Wilson M, Gerber K, Mahoney S et al. An audit of independent nurse prescribing in a critical care outreach. Nursing in Critical Care. 2012;17(2):83–89
Recenzovaly:
Mgr. Hana Tošnarová, Ph.D. – vrchní sestra Následné péče I, Psychiatrická nemocnice Bohnice, Praha
Mgr. Milena Vaňková – odborná asistentka, ÚTPO, 1. LF UK, Praha
Více o autorce:
Mgr. Eva Marková, Ph.D., Vysoká škola zdravotnická, o. p. s., Praha
1978: ukonč. SZŠ Kladno; 1989–1994: Mgr. studium, obor Péče o nemocné – FF UK v Praze; 2009–2013: Ph.D., obor Ošetřovatelství – ZSF JU v Českých Budějovicích; 1978–1979: VFN, 1. chirurgická klinika; 1984–1993: DTC Praha 4, psychiatrické oddělení; od 1993: PN Bohnice, Centrum krizové intervence; 1997-2014: odborná asistentka; 2008–2014: přednostka ÚTPO 1. LF UK v Praze; od 2015: vedoucí Katedry ošetřovatelství VŠZ Praha
Další články v tomto čísle
- Čas má plné kapsy překvapení (Jan Werich)
- Novinky v digestivní endoskopii
- Ukliďte si v hlavě
- Posudková činnost v ordinaci praktického lékaře
- Klíšťová encefalitida
- ROSA školí zdravotníky
- Pronatio dolorosa
- Cvičení na míčích
- Legislativní východiska pro vedení odborné praxe studentů nelékařských zdravotnických oborů na vysokých školách
- Faktory ovplyvňujúce kvalitu života dialyzovaných pacientov











