Číslo 10 / 2012
Prekancerózy děložního hrdla
Souhrn: Prekancerózy, neboli přednádorové stavy, děložního hrdla patří mezi nejčastěji diagnostikované předstupně zhoubného nádorového bujení ženských rodidel. Včasná diagnostika je proto velmi důležitá. Prognóza onemocnění zachyceného včas je vždy výrazně lepší než u pokročilých nádorů. Jejich incidence v posledních letech narůstá a předchází až 10–15 let vzniku zhoubného nádoru děložního hrdla.
Klíčová slova: prekanceróza – cervix – diagnostika – prevence – žena.
(Precancerous cervial cancer)
Summary: Precancerosis or pre-tumorous conditions of cervix is one of the most often diagnosed first stage of malignant tumorous growth of female genitals. Timely diagnostics is therefore highly important. Prognosis of the illness trapped in time is always better than of advanced tumours. Their incidence has been growing in the last years and precedes from 10– 15 years of the formation of future malignant tumour of cervix.
Key words: precancerosis – cervix – diagnostic – prevention – woman.
Prekanceróza je stav, vyznačující se růstovou aktivitou a proliferací buněk, který ale ještě nemá nádorový charakter. Dochází ke změnám buněk, ty mají atypický tvar, změny struktury nebo změny související s jejich dělením. Pokud se jedná o dysplazii, neměla by být porušena bazální membrána, která představuje hranici mezi epitelem a hlubšími strukturami.
Dysplastické změny mohou zůstávat různě dlouhou dobu stabilní, mohou progredovat v závažnější prekancerózu nebo v karcinom nebo mohou regredovat.
Klasifikace prekanceróz děložního hrdla
-
Dysplazie dlaždicových buněk – cervikální intraepiteální neoplazie, skvamózní intraepiteální léze (CIN, SIL)
Jedná se o změny dlaždicových buněk epitelu, které souvisejí s HPV infekcí. Podle histologického nálezu rozlišujeme tři stupně:
-
CIN 1 – mírná dysplazie;
-
CIN 2 – střední dysplazie;
-
CIN 3 – těžká dysplazie carcinoma in situ (má všechny charakteristiky zhoubného nádoru, ale nepřerůstá přes bazální membránu).
Klasifikace procesů na děložním hrdle za pomocí onkologické cytologie rozlišuje dva stupně:
-
LG SIL – low grade skvamózní intraepiteální léze – lehké změny odpovídající CIN 1 – vyžaduje pouze bedlivé kontroly kolposkopické a cytologické;
-
HG SIL – high grade skvamózní intraepiteální léze zahrnující i carcinoma in situ – nutné je histologicky ověřit.
-
Dysplazie žlázových buněk – cervikální glandulární intraepiteální neoplazie (CGIN)
-
LG CGIN – adenoatypie (low gr.);
-
HG CGIN – prekancerózy v užším slova smyslu – adenocarcinom in situ (AIS) – (high gr.).
Rizikové faktory prekanceróz děložního hrdla
Dominantní úlohu mají vysoce rizikové (onkogenní) genotypy lidských papilomavirů (HPV infekce). V současnosti je známo více než 130 genotypů tohoto viru. Z klinického hlediska (dle schopnosti vyvolávat buněčné atypie) se HPV dělí na nízce (low risk, LR) a vysoce (high risk, HR) rizikové pro vznik nádorového procesu. Světová zdravotnická organizace zařadila genotypy HPV 16 a 18 mezi prokázané vysokorizikové lidské karcinogeny. Pronikají do chromozomů hostitelských buněk, zde transformují své geny a dochází tak k permanentním mutacím hostitelských buněk. HPV infekce je nejčastějším sexuálně přenosným onemocněním. Přenáší se především pohlavním stykem, vstupní branou jsou drobná poranění kůže a sliznic. Virové částice se skrz ně dostanou do zárodečných buněk epitelu. Inkubační doba je 2–3 měsíce. Infekce není provázena typickými známkami zánětu, klinický obraz je němý, prekancerózy jsou asymptomatické. V organismu dochází přirozenými imunitními mechanizmy k očištění od HPV infekce během 7–24 měsíců. Interval mezi infekcí a rozvojem nádorového procesu je 10–15 let. Výskyt HPV infekce je nejčastější v rané dospělosti 18–25 let.
Dalšími rizikovými faktory jsou:
-
kouření;
-
poruchy imunity vrozené i získané;
-
promiskuitní chování;
-
dlouhodobá přítomnost a opakování sexuálně přenosných chorob;
-
multiparita.
Diagnostika prekanceróz děložního hrdla
Diagnostika prekanceróz děložního hrdla je založena na prebioptických metodách (onkologické cytologii, kolposkopii), které doplňuje typizace HPV virů. Definitivní diagnostický závěr poskytne pouze histopatologické vyšetření z cílené biopsie. Diagnostika spočívá tedy v preventivním gynekologickém vyšetření, které by každá žena měla podstoupit 1krát za rok, a to i v případě, že nemá žádné gynekologické potíže.
Dispenzarizace pacientek s prekancerózou
U pacientek s LG lézí a neukončenými reprodukčními plány postupujeme konzervativně s využitím kolposkopie, cytologie a v intervalu po 3–6 měsících. V těhotenství u nízkostupňové (LGL) prekancerózy se žena vyšetřuje v 1. trimestru a ve 24.–28. týdnu gravidity. Pokud se nález nezhoršuje, odkládá se řešení až na období po porodu. U prekancerózy vysokého stupně (HGL) v těhotenství sledujeme ženu v intervalu 8–12 týdnů. V případě, že není podezření na invazivní nádor, je řešení odloženo na období po porodu.
Po ošetření děložního hrdla je třeba pacientky rovněž dispenzarizovat, obvykle také v 3–6měsíčních intervalech, po dobu 1–3 let, kdy se přechází na pravidelné roční kontroly. Schéma sledování po operaci není přesně stanoveno, a proto nemusí být na každém pracovišti stejné. Při přechodu na kontroly 1krát ročně je potřeba dvou negativních cytologií v intervalu 4–6 měsíců. Vhodné je také doplnění HPV testu nejdříve za 6–12 měsíců po operaci. Nejvíce recidiv – návratu prekancerózy – je v období do dvou let po operaci. Riziko vzniku prekancerózy a karcinomu děložního hrdla však přetrvává až po dobu 20 let.
Doba dispenzarizace pacientek s ošetřenou adenoprekancerózou je minimálně dva roky. Před přechodem je ke standardním 12měsíčním kontrolám třeba čtyř negativních cytologických stěrů v 6měsíčních intervalech. U pacientek s ukončenými reprodukčními plány je riziko recidivy. I když není excize léze kompletní, je doporučena hysterektomie.
Prevence
-
Primární prevence má za úkol předejít vzniku nádoru. Předcházet nemocem, ale také vést zdravý životní styl, co nejvíce omezit vliv rizikových faktorů, posilovat obranyschopnost organismu, která může pomoci k likvidaci nežádoucích buněk. Cílem primární prevence je zamezení přenosu HPV infekce. Nejběžnější metodou je používání kondomu. Nejnovější a nejspolehlivější metodou primární prevence je profylaktická vakcinace proti HPV infekci. Po očkování dojde k rozvoji typově specifické humorální imunity zaměřené proti genotypům viru obsažených ve vakcíně.
-
Sekundární prevence je zaměřena na záchyt prekanceróz a zhoubných nádorů v časných stadiích s řešením v období bezpříznakovém nebo s minimálními příznaky, kdy jsou vhodné podmínky pro úspěšné léčení a vyléčení. Jde o aktivní vyhledávání prekanceróz v rámci každoročního gynekologického vyšetření tak, aby byly ošetřeny ještě před rozvojem invazivního nádoru.
-
Terciální prevence má za cíl časný záchyt recidivy nádoru, a tím časné zahájení terapie v potenciálně léčitelné fázi onemocnění. Základem terciální prevence je efektivní dispenzární schéma, shromažďování a hodnocení vyšetření za pomoci ostatních specializací. Nutností je tedy kompletní provádění preventivní péče, která snižuje riziko zanedbání dalších onkologických onemocnění.
-
Kvartérní prevence spočívá v předcházení a předvídání možných komplikací v době, kdy průběh nemoci je vzhledem k pokročilosti nádoru již nezvratný.
Pro veřejnost je však třeba se zabývat především prevencí primární a sekundární. Ze strany zdravotníků, a to zejména gynekologů, je velmi důležité ženy a dospívající dívky neustále upozorňovat, aby věnovaly pozornost svému zdraví. Poučit je, že je potřeba absolvovat pravidelně 1krát ročně preventivní gynekologickou prohlídku, která je hrazena zdravotními pojišťovnami, vyvarovat se sexuální promiskuity a při pohlavním styku vždy používat kondom. V dnešní době je možné zvolit nejspolehlivější ochranu, což je očkování proti HPV infekci.
Výzkumné šetření
V prvním čtvrtletí roku 2011 jsme provedly se studentkou oboru porodní asistence Ivou Grünwaldovou výzkumné šetření zaměřené na zjištění informovanosti žen v této problematice. Respondentkami byly klientky hospitalizované na gynekologickém oddělení a klientky gynekologické ambulance ve znojemském okrese.
Dle našeho názoru je informovanost žen a dívek v dané problematice nejdůležitější, a proto v článku zveřejňujeme pouze nejzajímavější pasáže.
Výsledky
Bylo zjištěno, že z celkového počtu 78 dotazovaných žen 83,3 % dochází na gynekologické prohlídky pravidelně a ví, že by je měly navštěvovat 1krát za rok. Taktéž většina, 51,7 %, uvedla jako nejčastější důvod preventivní prohlídky návštěvu u gynekologa. Z toho vyplývá, že většina žen zná význam těchto preventivních gynekologických prohlídek pro včasný záchyt a ev. včasné zahájení léčby u případného onemocnění děložního hrdla.
Z výzkumného šetření dále vyplynulo, že pojem prekanceróza děložního hrdla zná 56,4 % dotazovaných žen, 26,9 % respondentek uvedlo, že přesně neví, co termín prekanceróza přesně znamená, a 16,7 % žen termín neznalo vůbec.
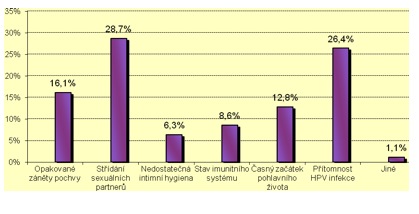
Cílem bylo zjistit informovanost o rizikových faktorech způsobujících prekancerózy a zhoubné onemocnění děložního hrdla. Bylo zjištěno, že 16,1 % žen uvádí, že možnými rizikovými faktory jsou opakované záněty pochvy, 28,7 % žen uvádí střídání sexuálních partnerů, 6,3 % respondentek uvádí časný začátek pohlavního života, 26,4 % žen uvádí přítomnost HPV infekce a 1,1 % žen uvádí jiné, blíže nespecifikované příčiny (graf 1).
Otázkou, zda žena má informace o human papilloma viru (HPV), bylo zjištěno, že 65,4 % respondentek o HPV už slyšelo, 34,6 % respondentek nemá žádné informace o této problematice.
Na otázku, zda žena ví, že se dá očkovat proti některým typům HPV, 87,2 % respondentek odpovědělo, že má informaci o možnosti očkování proti HPV infekci, a 12,8 % respondentek neví, že toto očkování existuje.
Na otázku, zda by se žena nechala očkovat proti HPV infekci, bylo zjištěno, že 6,4 % již očkováno je, 32,1 % o této možnosti uvažuje, 28,2 % respondentek by se očkovat nenechalo a 33,3 % respondentek neví.
Posledním cílem bylo zjistit, odkud ženy získávají informace o nádorovém onemocnění děložního hrdla. Respondentky nejčastěji uvádějí jako zdroj informací gynekologa – 23,3 %, dále pak časopisy – 19,1 %, 21,4 % internet, 14,8 % žen uvádí informační letáky, 11,9 % žen uvedlo televizi, 7,1 % žen uvedlo porodní asistentku (graf 2).
Pomocí průzkumu jsme zjistily, že ženy mají určitou představu o tomto onemocnění, ale jejich informace jsou mnohdy neucelené.
Naše závěry
Důležité informace o prevenci gynekologických nádorů by měl v první řadě poskytovat ošetřující gynekolog. Myslíme, že také dosti účinným prostředkem, který by napomohl zvyšovat povědomí žen, je více nabízet informační letáky a brožury v čekárnách gynekologických pracovišť, častěji by se mohly v médiích objevovat reklamní spoty upozorňující na důležitost prevence a screeningu nádorových onemocnění.
Za důležité považujeme také věnovat se dané problematice na základních a středních školách formou přednášek, upozornit mladé dívky a chlapce na nebezpečí, zdůrazňovat důležitost preventivních gynekologických prohlídek a nepodceňovat je, zdůraznit možnost očkování dívek i chlapců proti některým typům HPV. Důležitou roli hraje i přístup a vliv rodiny. Poukazovat na internetové stránky, kde je spousta důležitých a přehledně zpracovaných informací o dané problematice.
Graf 1. Informovanost respondentek o rizikových faktorech způsobujících prekancerózy.
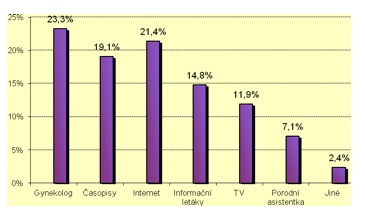
Graf 2. Zdroje získávání informací o nádorovém onemocnění.
Literatura:
Cibula D, Petruželka L a kol. Onkogynekologie. 1.vyd. Praha: Grada Publishing, 2009. 616 s. ISBN 978-80-247-2665-6.
-
Grünwaldová I. Informovanost žen o prekancerózách děložního čípku, její rizika a možné důsledky. Bakalářská práce. Olomouc: FZV UP, 2011. s. 58.
-
Raušová E. Průvodce ženy při onemocnění děložního čípku. Praha: Mladá Fronta, 2009. 37 s. ISBN 978-80-204-2048-0.
-
Rob L, Martan A, Citterbart K a kol. Gynekologie. 2.vyd. Praha: Galén, 2001, 2008. 319 s. ISBN 978-80-7262-501-7.
-
Roztočil A a kol. Vyšetřovací metody v porodnictví a gynekologii. 1.vyd. Brno: Institut pro další vzdělávání pracovníků ve zdravotnictví v Brně, 1998. 179 s. ISBN 80-7013-255-8.
-
Turyna R, Sláma J. Kolposkopie děložního hrdla. 1.vyd. Praha: Galén, 2010. 173 s. ISBN 978-80-7262-679-3.
-
Žaloudík J. Vyhněte se rakovině aneb prevence zhoubných nádorů pro každého. 1.vyd. Praha: Grada Publishing, 2008. 189 s. ISBN 978-80-247-2307-5.
-
Prekancerózy děložního hrdla, [on-line], [citováno 2011-04-02]. Dostupné na WWW: http://www.lekari-online.cz/gynekologie-a-porodnictvi/novinky/prekancerozy-delozniho-hrdla.
-
Recenzovala
PhDr. René Hanušová, Odbor vzdělávání Všeobecné fakultní nemocnice, Praha
Mgr. Petra Eggová, Fakulta zdravotnických věd, Univerzita Palackého v Olomouci
Bc. Iva Grünwaldová, Fakulta zdravotnicých věd, Univerzita Palackého v Olomouci
Další články v tomto čísle
- Očkovat ano či ne?
- Seriál - komunikace - Komunikace je jako hra tichá pošta. Slyšíme něco jiného, než co nám druhý říká
- Rozhovor s Janou Blablovou: Člověk se může zhroutit nebo bojovat. Já bojuji
- Povinnosti sestry při očkování
- Očkování – nové trendy, vakcíny a postupy
- Co, jak a kdy očkovat?
- Intenzivní ošetřovatelská péče o pacienta s diagnózou generalizovaného tetanu
- Role všeobecné sestry v procesu očkování
- Péče o pacienty – cizince s diagnózou tuberkulóza a komunikace s nimi
- Zdravotně-sociální fakulta Jihočeské univerzity v Českých Budějovicích