


Číslo 5 / 2021
Péče o pacienta léčeného pomocí ECMO
Souhrn: Cílem tohoto textu je podání přehledu informací o extrakorporální metodě oxygenace. Součástí je stručný popis kazuistiky pacienta s těžkým poškozením plic v důsledku covid-19 pneumonie a zavedením veno-venózní extrakorporální membránové oxygenace.
Klíčová slova: extrakorporální membránová oxygenace, ARDS, respirační selhání, srdeční podpora, kazuistika
Nursing care of a patient with ECMO support
Summary: The goal of this article is to provide an overview about an extracorporeal membrane oxygenation method. The article also includes a brief case history of a patient with severe lung damage with pneumonia and application of veno-venous extracorporeal membrane oxygenation as a consequence of COVID-19.
Keywords: extracorporeal membrane oxygenation, ARDS, respiratory failure, cardiac support, case history
Úvod
Neustálý rozvoj intenzivní medicíny a moderních technologií umožňuje zlepšovat péči o pacienty v kritickém stavu. Konkrétním příkladem je zavedení metody extrakorporální membránové oxygenace (ECMO – extracorporeal membrane oxygenation). Jedná se o metodu, která slouží k mimotělní podpoře oběhu a plic u pacientů, u nichž tyto orgány z různých důvodů selhávají. ECMO poskytuje dočasnou podporu k překlenutí kritické fáze nemoci, dává prostor pro regeneraci orgánových funkcí, a omezuje tak například rozvoj selhání ostatních orgánů. Užití tohoto způsobu léčby se vždy odráží od potřeb a aktuálního stavu konkrétního pacienta a je vhodné u kritických stavů, které nereagují na standardní nastavenou terapii. ECMO má své užití v pediatrické i dospělé intenzivní medicíně (Ošťádal et al., 2018; Bělohlávek et al., 2010).
Princip metody
Principem je připojení mimotělního krevního oběhu, kdy je pomocí krevní pumpy nasávána žilní krev pacienta, která je následně vháněna do oxygenátoru, kde dochází k výměně plynů (to znamená okysličení a odstranění CO2). Poté se okysličená krev vrací zpět do krevního oběhu nemocného (Ošťádal et al., 2018).
K provedení je zapotřebí zajistit pacientovi cévní vstupy pomocí speciální nasávací (žilní, drenážní, inflow) a výpustní (arteriální, návratové, outflow) kanyly. Zavedení je prováděno perkutánní dilatační metodou nebo standardní chirurgickou preparací. Na základě zapojení ECMO do oběhu pacienta rozlišujeme dvě formy podpory, jejíž volba je závislá na tom, zda je postižena funkce plic, srdce anebo obojího.
Veno-venózní (VV) ECMO je indikována u nemocných s těžkým respiračním selháním (ARDS – acute respiratory distress syndrome), které nereaguje na dostupnou terapii. Krev je po průchodu oxygenátorem čerpána zpět do venózního oběhu. Funkce plic je tak nahrazována částečně nebo úplně. Nezbytným předpokladem je zachovaná výkonnost srdeční pumpy. Samostatná nasávací kanyla se nejčastěji zavádí do v. femoralis (konec v dolní duté žíle, těsně pod ústím do pravé síně). Výpustní kanyla je nejčastěji zaváděna do v. jugularis interna dx. (s koncem v horní duté žíle nebo v pravé síni). Lze využít i možnost takzvané double lumen kanyly, která se zavádí do v. jugularis interna vpravo.
U veno-arteriálního (VA) způsobu je krev z venózního oběhu po průchodu oxygenátorem vrácena zpět do arteriálního řečiště. Je tak nahrazována funkce plic a částečně nebo úplně čerpací funkce srdce. Podle způsobu zavedení kanyl dělíme VA ECMO na centrální a periferní. Centrální způsob se využívá především v kardiochirurgii a spočívá v tom, že kanyly jsou zavedeny přímo do velkých cév při otevřeném hrudníku. Periferně se VA ECMO zavádí, jak již napovídá název, cestou periferních tepen a žil. Žilní kanyla se nejčastěji zavádí cestou v. femoralis do dolní duté žíly až pravé síně, arteriální nejčastěji do a. femoralis (Ošťádal et al., 2018; Knechtová et al., 2017).
Existuje také možnost zavedení takzvané veno-arteriovenózní ECMO (V-AV), kdy je krev po průchodu oxygenátorem vrácena částečně do venózního řečitě a částečně do systémového arteriálního oběhu (Ošťádal et al., 2018).
Pro umístění kanyl existují různé varianty a řídí se dle zkušeností konkrétního pracoviště.
Indikace a kontraindikace
Jako u každé metody má i ECMO své indikace a kontraindikace. ECMO je ze své podstaty přemosťující (bridging) terapie a při zvažování jejího zavedení by měl hrát zásadní roli cíl, ke kterému chceme pacienta přivést (restituce orgánových funkcí, kardiochirurgický výkon a podobně).
K indikacím VV ECMO patří těžké pneumonie, ARDS, traumata s postižením plic, inhalace škodlivých látek, aspirace, tonutí, těžká obstrukce plic, status asthmaticus, rejekce štěpu plic po operaci a další. Kontraindikací je těžké poškození mozku, ireverzibilní postižení plic, těžké srdeční selhání, srdeční zástava, nevyléčitelné onemocnění (malignity), status nerozšiřování terapie. K relativním kontraindikacím se například řadí obezita s body mass indexem (BMI) > 40 kg/m2 nebo věk > 65 let.
Mezi indikace VA ECMO řadíme těžký kardiogenní šok z různých příčin, srdeční zástavu, refrakterní arytmické bouře, otravy kardiodepresivními léky, masivní plicní embolii, akcidentální hypotermii, stavy po kardiochirurgických operacích, hemodynamický kolaps při perkutánní koronární intervenci a jiné. Ke kontraindikacím se řadí také například těžké postižení mozku, disekce aorty, těžká aortální regurgitace či nevyléčitelné onemocnění (Ošťádal et al., 2018).
V rámci srdeční zástavy se hovoří o takzvané extrakorporální kardiopulmonální resuscitaci za použití přístroje pro ECMO. Tento postup však lze zvážit jen u velmi úzce vymezené skupiny pacientů.
Přístroj
Systém mimotělního okruhu je tvořen krevní (centrifugální) pumpou ovládanou řídicí jednotkou, oxygenátorem, zavedenými kanylami, propojovacími hadicemi, směšovačem plynů a tepelným výměníkem k řízení termoregulace pacienta. Mezi přídavná zařízení patří ruční pohon, náhradní kyslíková bomba, minimálně dvě kovové svorky, odvzdušňovací set a spojka pro řešení komplikací, svítilna pro kontrolu vzhledu oxygenátoru. Další komponenty se řídí zvyklostmi jednotlivých pracovišť. Kompaktnost systému umožňuje bezpečný transport pacienta například na vyšetření (Ošťádal et al., 2018; Bělohlávek et al., 2010).
Na našem pracovišti používáme přístroj Cardiohelp od firmy Maquet.

Zavedení a spuštění ECMO
Na pracovištích, kde se ECMO používá, jsou určeny týmy sester a lékařů, kteří jsou všichni proškoleni v péči o přístroj a pacienta. Před samotným zavedením ECMO je zapotřebí příprava pacienta. Ta se omezuje jen na zbytné kroky, ke kterým patří:
→ fyzická příprava (očista místa zavedení kanyl, vypodložení kanylované oblasti podložkou, uložení pacienta do supinní polohy;
→ příprava přístroje s mimotělním okruhem, jeho setování a příprava k napojení;
→ příprava sterilního stolku s kanylami a zaváděcím setem;
→ zajištění ochranných pomůcek (plášť, ústenka, rukavice, ochranné brýle);
→ příprava ultrazvukového přístroje včetně sterilních rukávů;
→ nachystání naordinovaných léků a dalších pomůcek.
Pro zavádění perkutánní metodou (viz výše) je zapotřebí mít k dispozici zaváděcí set s dilatátory a kanyly různé velikosti. Kanylaci lze provést i na lůžku pacienta. Nutná je kontrola místa zavedení ultrazvukem. Pro bezpečné uzavření konců kanyl a okruhu je nutné použít alespoň čtyři sterilní svorky. K naplnění okruhu používáme sterilní fyziologický roztok. Spojení okruhu s kanylami vyžaduje aseptický přístup a přísnou absenci vzduchových bublin. Systém je spuštěn po uvolnění svorek za současného zvyšování otáček pumpy, a tím i průtoku oxygenátorem. Otáčky krevní pumpy jsou zvyšovány podle potřeby až do dosažení dostatečného průtoku (Ošťádal et al., 2018; Bělohlávek et al., 2010; Knechtová et al., 2017).
Pro prevenci vzniku krevních koagul uvnitř okruhu se používá antikoagulační terapie nejčastěji nefrakcionovaným heparinem. Jeho účinek je kontrolován pravidelně vyšetřením aktivovaného parciálního tromboplastinového času (aPTT). Při nemožnosti užití antikoagulace (například vznik lokálního neošetřitelného krvácení) existuje možnost jejího vysazení, ale je zde vysoké riziko vzniku trombózy (viz níže). Proto jsou nutné, nejen v tomto případě, kontroly vzhledu okruhu, zda se netvoří sraženiny (Ošťádal et al., 2018).
Ukončování terapie a následné odpojení okruhu (weaning) se provádí v případě, že došlo k vyřešení příčiny, která vedla k zavedení léčby, tedy například obnově plicních a srdečních funkcí. U VV ECMO se snižuje průtok plynů oxygenátorem. Krevní průtok se ponechává snížený. Při uspokojivých hodnotách krevních plynů snížíme nebo až úplně vypneme průtok plynu do oxygenátoru. Pokud je ventilace dostatečná, přistupujeme k dekanylaci.
U VA metody se postupně snižuje průtok krve se současným snižováním průtoku plynů oxygenátorem. Pokud jsou hemodynamické parametry, krevní plyny a tkáňová perfuze dostatečné, uvažujeme o dekanylaci (Ošťádal et al., 2018).
Monitoring pacienta
Monitorace fyziologických funkcí patří mezi základní součásti intenzivní péče. Vyžaduje přístrojové vybavení, proškolený personál a především schopnost správné interpretace získaných údajů. Důležité je nezapomínat na hodnocení klinického stavu nemocného.
Během ECMO terapie je monitorace pacienta v základech stejná jako u běžných pacientů v resuscitační péči, přednost je dána invazivnímu monitoringu. Sledován musí být samotný přístroj a jeho součásti, také stav kanyl, vzhled oxygenátoru, teplota protékající krve a podobně. Jednotlivé parametry evidujeme (Knechtová et al., 2017).
U pacienta připojeného na ECMO sledujeme:
→ invazivně tlak krve, dále pulz, nasycení krve kyslíkem v procentech (SpO2), dechovou frekvenci a tělesnou teplotu;
→ hodnoty krevních plynů a laktátu; z důvodu zpětného toku okysličené krve aortálním obloukem z VA ECMO (je-li návratová kanyla zavedena cestou a. femoralis) provádíme vyšetření krevních plynů z tepen pravé horní končetiny (a. brachialis, a. radialis);
→ parametry umělé plicní ventilace (UPV) a dalších přístrojů (například kontinuální VV hemodialýzy), včetně samotné ECMO;
→ hodnoty krevního obrazu a koagulací;
→ cerebrální a periferní oxymetrii (pomocí takzvané metody blízké infračervené spektroskopie (NIRS – near-infrared spectroscopy));
→ srdeční výdej (Ošťádal et al., 2018).
Komplikace terapie
Vzhledem k poměrné invazivitě ECMO je komplikací, které mohou při terapii vzniknout, celá řada. Ať už je příčina jakákoli, vždy ohrožují pacienta na životě a je potřeba jim předcházet, případně je neodkladně řešit. Povinností sestry je okamžité upozornění lékaře. Následující přehled komplikací se týká obou variant zapojení – VV i VA ECMO.
Mezi technické a mechanické komplikace okruhu patří:
→ zavzdušnění okruhu;
→ vznik krevních sraženin (v oxygenátoru, v pumpě, v hadicích);
→ zalomení, ruptura hadic;
→ přisávání sací kanyly (projevující se „kopáním“ – kicking) až úplné zastavení krevního proudu (suck down);
→ výkyvy tlaků v ECMO okruhu;
→ nízký průtok krve systémem;
→ zastavení krevní pumpy;
→ porucha tepelného výměníku;
→ selhání kyslíkového zdroje a další.
Ke komplikacím na straně pacienta řadíme především:
→ krvácení;
→ dislokace/extrakce kanyl;
→ ischemie (typicky dolní končetiny způsobené obstrukcí femorální tepny návratovou kanylou u VA ECMO);
→ systémová embolizace pacienta (trombotická, vzduchová);
→ hypoxie mozku a harlekýnský syndrom (u periferní kanylace femorálního VA ECMO, kdy dochází k hypoxii horní poloviny těla v důsledku dvou paralelně probíhajících krevních oběhů, zatímco dolní polovina těla je uspokojivě okysličena);
→ dilatace levé komory (u VA ECMO);
→ septické komplikace;
→ dekubity v oblasti hadic;
→ dysfunkce ostatních orgánů (Ošťádal et al., 2018; Knechtová et al., 2017; Bartůněk et. al., 2016).
Specifika ošetřovatelské péče
Péče o pacienta připojeného na ECMO klade vysoké nároky na lékařský a ošetřovatelský personál, a svým rozsahem tak patří mezi nejnáročnější. Probíhá podle zvyklostí jednotlivých oddělení. Přestože jsou během péče uspokojovány všechny bio-psycho-sociální potřeby nemocného, musí sestra věnovat pozornost také veškerému technickému zařízení, které je k terapii využíváno. Základem práce je tedy zručnost, zvýšená pozornost a schopnost bezprostředně rozpoznat a řešit vzniklé problémy, i například technického rázu.
Mezi komponenty péče patří:
→ kontinuální monitorace fyziologických funkcí (viz výše) a stavu vědomí;
→ péče o ECMO kanyly (kontrola místa vpichu, hloubky zavedení, vzhledu) a další vstupy (centrální žilní katétr (CŽK), arteriální kanyla);
→ kontrola antikoagulační terapie (v pravidelných intervalech);
→ sledování krvácivých projevů (okolí kanyl, z dýchacích cest, do podkoží, z močového měchýře a jiné);
→ péče o ECMO přístroj a jeho komponenty (sledování a zapisování otáček krevní pumpy, stavu hadic, zaznamenávání tlaků v okruhu, průtoku plynů, hodnoty SpO2, vzhledu oxygenátoru, teploty okruhu);
→ kontrola hodnot acidobazické rovnováhy a dalších laboratorních vyšetření dle ordinace lékaře;
→ sledování perfuze končetiny se zavedenou kanylou;
→ hygienická péče o pacienta;
→ sledování a podpora vyprazdňování moči a stolice;
→ péče o výživu nemocného;
→ provádění polohování a nácvik sebeobsluhy;
→ komunikace a zapojení rodinných příslušníků do péče.
Veškerá manipulace s pacientem závisí na jeho fyzickém stavu, případně ordinaci lékaře. Poloha nesmí ovlivňovat funkci přístroje (například výkyvy sacích tlaků a podobně), současně lze ale vhodným polohováním sací tlaky optimalizovat (Knechová at al., 2017; Bartůněk et. al., 2016; Šoupal, 2016).
Kazuistika
Muž (37 let) byl přijat 12. 5. 2021 do Nemocnice Znojmo pro týden trvající febrilie, dušnost a hyposaturaci při potvrzené covid-19 infekci. Na infekčním oddělení tamější nemocnice byl podáván kyslík technikou vysokoprůtokové aplikace kyslíku (HFNO – high-flow nasal oxygen therapy), která byla nedostačující, proto bylo přistoupeno k neinvazivní ventilaci. Za 4 dny dochází k progresi stavu a je nutná intubace a napojení na UPV. V poloze na boku dochází k desaturaci k 70 %, proto nebyla provedena pronační poloha. Pro nadále progredující stav nereagující na otevírací manévry byl dne 18. 5. 2021 pacient referován na naše pracoviště k zavedení ECMO. Po schválení byl výjezdovým ECMO týmem naší kliniky napojen již v Nemocnici Znojmo a se zavedenou mimotělní podporou převezen k další péči na naše pracoviště.
Anamnéza
Pacient, 120 kg, 175 cm.
Osobní anamnéza: thorakalgie, spastická paraparéza dolních končetin s perzistujícím motorickým deficitem, stav po kompresivních frakturách Th 11–12 nejasného stáří, periproktální absces s trvající drobnou píštělí, obezita (BMI 40), hyperlipoproteinemie.
Alergická anamnéza: intolerance baclofenu.
Pracovní anamnéza: invalidní důchod.
Abúzus: alkohol.
Průběh
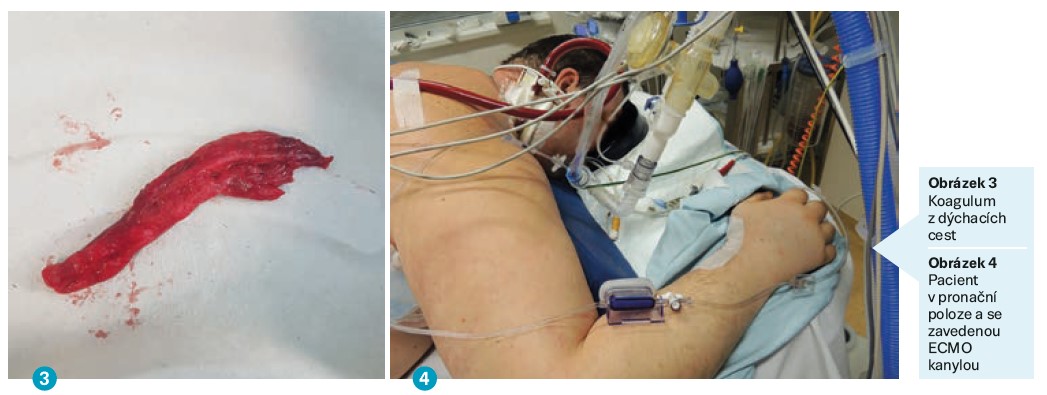
Základní příjmovou diagnózou je těžké ARDS při covid-19 pneumonii s nutností napojení na VV ECMO. Zajištěna komplexní resuscitační péče, zavedena empirická antibiotická (ATB) terapie pro zvýšenou hladinu C reaktivního proteinu, zahájena protektivní UPV a ECMO podpora. Pacient byl analgosedovaný, intermitentně relaxovaný pro svalový třes, s podporou oběhu malou dávkou katecholaminů. Stav se komplikoval masivním krvácením do dýchacích cest v důsledku reintubace při selhání obturační manžety orotracheální rourky (OTR). Dochází ke kompletní obturaci bronchiálního stromu. Byly prováděny opakované bronchoskopie ORL lékařem s cílem zprůchodnění dýchacích cest a odsátí koagul. V důsledku pokračujícího krvácení, s obstrukcí bronchů a distální trachey, nelze pacienta dostatečně ventilovat. Pacient je tudíž extubován, zcela závislý na podpoře VV ECMO. S průtokem 4,5 l/min bylo i se zcela vyřazenou ventilací dosaženo dostatečné oxygenace i eliminace CO2. Dne 20. 5. 2021 byl proveden operační výkon rigidní tracheobronchoskopie v celkové anestezii, při které byla odstraňována koagula, aplikována lokálně trombolýza a bylo opatrně narušeno koagulum. Došlo k částečnému zprůchodnění trachey, levého bronchu a částečně lobárních bronchů. Na konci výkonu bylo ještě jednou aplikováno trombolytikum a pacient byl zaintubován. Po domluvě s pracovištěm ve Všeobecné fakultní nemocnici v Praze byl pacient přeložen dne 25. 5. 2021 k rozsáhlejšímu zprůchodnění dýchacích cest.
Po readmisi z Prahy k nám dne 31. 5. 2021 zůstává pacient závislý na ECMO podpoře, která se postupně snižuje. Redukuje se postupně FiO2, pozvolně narůstá pacientův dechový objem, ale hyperkapnie přetrvává. Pacientovi byla dne 12. 6. 2021 zavedena operační tracheostomie. Opakovaná kontrolní bronchoskopie neprokázala krvácení. Dne 13. 6. 2021 bylo provedeno úspěšné odpojení od ECMO bez větších komplikací.
Weaning pacienta od UPV je dále komplikován svalovým třesem, sinusovou tachykardií a superinfekcí Pseudomonas aeruginosa. Vzhledem ke svalovému třesu, který měl pacient již v předchorobí, byla zahájena léčba gabapentinem s efektem. Tachykardie byla léčena kontinuálně podávaným betablokátorem. Pokračuje cílená ATB terapie. Postupně se zlepšuje tolerance odtlumování, dochází k návratu vědomí a navázání spolupráce. Pokračuje příznivý trend ventilace, střídá se režim CPAP/PSV (kontinuální pozitivní tlak v dýchacích cestách / režim tlakové podpory).
U pacienta byla prováděna komplexní ošetřovatelská resuscitační péče, která zahrnovala:
→ monitoraci fyziologických funkcí;
→ hygienickou péči (včetně péče o oči, nos a dutinu ústní);
→ toaletu dýchacích cest (včetně kontroly OTR, později tracheostomické kanyly);
→ pravidelnou rehabilitaci a polohování;
→ prevenci dekubitů a opruzenin;
→ péči o invazivní vstupy (CŽK, arteriální katétr, ECMO kanyly, permanentní močový katétr);
→ péči o nazogastrickou sondu, výživu a vyprazdňování;
→ komunikaci s pacientem a rodinnými příslušníky.
Dne 22. 6. 2021 byl pacient přeložen k další péči na jednotku následné intenzivní péče naší kliniky. Po celkem 39 dnech hospitalizace byl pacient v uspokojivém stavu přeložen zpět na primární pracoviště.
Závěr
Podpora ECMO se řadí mezi pokročilou podporu životních funkcí u pacientů s oběhovým a ventilačním selháním. Péče o tyto pacienty je vysoce specializovaná, do jisté míry specifická a vyžaduje multidisciplinární přístup. Tato metoda je velmi invazivní, technicky náročnější a žádá si erudovaný personál, který o tyto pacienty pečuje. Provádění veškerých ošetřovatelských intervencí proto musí zohlednit nejen klinický stav pacienta, ale také funkci přístroje, zavedených kanyl a případný výskyt komplikací. Cílem prezentace kazuistiky bylo poukázat na složitost péče o tyto pacienty, závažná rizika, ale také možnosti ECMO podpory jako naděje na přežití.
Literatura
1. BARTŮNĚK P., JURÁSEK D., JECZKOVÁ J. (eds.) et al. Vybrané kapitoly z intenzivní péče. Praha: Grada 2016.
2. BĚLOHLÁVEK J., ROHN V., KUNSTÝŘ J. et al. Profil pacientů léčených extrakorporální membránovou oxygenací (ECMO). Interv Akut Kardiol 2010; 9(3): 121–128.
3. KNECHTOVÁ Z., SUKOVÁ O. Ošetřovatelské postupy v intenzivní péči: kardiovaskulární aparát. Brno: Masarykova univerzita 2017.
4. OŠŤÁDAL P., BĚLOHLÁVEK J., BALÍK M. et al. ECMO. Extrakorporální membránová oxygenace. Manuál pro použití u dospělých. Praha: Maxdorf Jessenius 2018.
5. ŠOUPAL J. (2016). Extrakorporální membránová oxygenace u pacientů v kritickém stavu. Bakalářská práce. Univerzita Pardubice. [online]. Dostupné z: https://docplayer.cz/31496575-Univerzita-pardubice-fakulta-zdravotnickych-studii.html.
O autorovi
Mgr. Patrik Mica, DiS.
Od roku 2016 působí jako všeobecná sestra na lůžkovém oddělení Anesteziologicko-resuscitační kliniky Fakultní nemocnice u sv. Anny v Brně. Profesně se zaměřuje na problematiku intenzivní ošetřovatelské péče a ve volném čase se mimo jiné podílí na pregraduální přípravě budoucích zdravotnických pracovníků.
Další články v tomto čísle
- Erasmus+ na VOŠZ a SZŠ Hradec Králové
- Editorial
- Anděl mezi zdravotníky – druhý ročník
- Pár otázek pro vítěze – Patrice Awonseba Baba Musah
- Slavnostní chvíle pro náměstkyně ošetřovatelské péče
- Centrum porodní asistence v Brně symbolicky otevírá své brány
- V Centru porodní asistence klademe důraz na zrovnoprávnění vztahu lékaře a porodní asistentky
- Role porodní asistentky v Centru porodní asistence pro fyziologické porody
- Endometrióza – stále záhadné onemocnění
- Rizikové nutrienty u vegetariánské stravy v období těhotenství a kojení











